Príznaky chronickej glomerulonefritídy jednoduchými slovami. Akútna difúzna glomerulonefritída u detí a dospelých. Príznaky chronickej glomerulonefritídy
- Prevencia chronickej glomerulonefritídy
- Ktorých lekárov by ste mali kontaktovať, ak máte chronickú glomerulonefritídu?
Čo je chronická glomerulonefritída
Chronická glomerulonefritída- skupina heterogénnych primárnych glomerulopatií charakterizovaných progresívnymi zápalovými, sklerotickými a deštruktívnymi zmenami vedúcimi k chronickým zlyhanie obličiek.Chronická glomerulonefritída je diagnostikovaná v každom veku, môže byť dôsledkom neliečenej choroby akútny zápal obličiek, ale častejšie sa vyvíja ako primárne chronické ochorenie.
Chronická difúzna glomerulonefritída je dlhodobé (najmenej rok) imunologické bilaterálne ochorenie obličiek. Toto ochorenie končí (niekedy po mnohých rokoch) zmenšením obličiek a smrťou pacientov na chronické zlyhanie obličiek. Chronická glomerulonefritída môže byť buď výsledkom akútnej glomerulonefritídy alebo primárnej chronickej, bez predchádzajúceho akútneho záchvatu.
Čo spôsobuje chronickú glomerulonefritídu?
Vo všetkých prípadoch nie je možné určiť príčinu ochorenia. Úloha nefritogénnych kmeňov streptokoka, perzistentných vírusov (hepatitída B, cytomegalovírus, vírus Coxsackie, vírus Epstein-Barrovej, chrípka a pod.), geneticky podmienené vlastnosti imunity (napríklad porucha komplementového systému resp. bunkovej imunity). Výskyt ochorenia je uľahčený vrodenou dyspláziou obličiek.
Patogenéza (čo sa stane?) počas chronickej glomerulonefritídy
Existujú imunologicky spôsobené a imunologicky nespôsobené varianty ochorenia. Imunologicky spôsobené môžu byť imunokomplexného, menej často autoprotilátkového pôvodu. Väčšina foriem primárnej chronickej glomerulonefritídy je klasifikovaná ako imunokomplexné glomerulopatie. Ich patogenéza pripomína akútnu glomerulonefritídu. Účasť imunologických procesov na glomerulonefritíde s minimálnymi zmenami je predmetom diskusie. Napriek tomu, že u mnohých pacientov možno ochorenie považovať za alergickú reakciu na očkovanie, lieky a iné faktory, pri vyšetrení glomerulov imunohistochemickou metódou sa nezistia žiadne špecifické zmeny. Pomocou elektrónovej mikroskopie sa zistí zníženie malých procesov podocytov, čo naznačuje metabolické zmeny v bunkách. Patológia podocytov vedie k narušeniu integrity glomerulárny filter. Výsledkom je, že proteíny a lipidy v nadmernom množstve prenikajú do primárneho moču a po reabsorbcii sa hromadia v epiteli kanálika. Rozvíja sa bielkovinová a tuková degenerácia tubulárnych buniek, jasne viditeľná pod svetelným mikroskopom, ktorá v minulosti viedla k tomu, že sa patologický proces nazýval „lipoidná nefróza“.
Symptómy chronickej glomerulonefritídy
Symptómy a priebeh sú rovnaké ako pri akútnej glomerulonefritíde: edém, arteriálna hypertenzia, močový syndróm a porucha funkcie obličiek.
Pri chronickej glomerulonefritíde sa rozlišujú dve štádiá:
a) renálna kompenzácia, t.j. dostatočná funkcia vylučovania dusíka obličkami (toto štádium môže byť sprevádzané ťažkým močovým syndrómom, niekedy je však dlhodobo latentné, prejavujúce sa len miernou albuminúriou alebo hematúriou);
b) renálna dekompenzácia, charakterizovaná nedostatočnou funkciou vylučovania dusíka obličkami ( močové príznaky môže byť menej významný;
Spravidla sa pozoruje vysoká arteriálna hypertenzia, edém je často mierny; V tomto štádiu sa prejavuje hypoizostenúria a polyúria, ktoré končia vývojom azotemickej urémie).
Rozlišujú sa tieto: klinické formy chronická glomerulonefritída.
1. Nefrotická forma.
U detí vo veku od 1 do 5 rokov nefrotická forma chronickej glomerulonefritídy zvyčajne zodpovedá morfologickému variantu s minimálnymi zmenami v glomeruloch.
Diskutuje sa o možnosti prechodu minimálnych zmien v glomerulách do fokálnej segmentálnej glomerulosklerózy, keďže hlavnou zmenou v tejto oblasti je aj poškodenie podocytov. Nefrotická forma chronickej glomerulonefritídy je charakterizovaná masívnou proteinúriou (viac ako 3 g/deň), edémom, hypo- a dysproteinémiou a hyperlipidémiou. Pri zápale obličiek s minimálnymi zmenami nie je nefrotický syndróm sprevádzaný ani hematúriou, ani arteriálnou hypertenziou. Preto nesie názvy ako „čistý“ alebo „idiopatický“ alebo „primárny“ nefrotický syndróm. V tomto prípade môže proteinúria dosiahnuť 20-30 g/deň alebo viac, ale je takmer vždy selektívna a je zastúpená najmä albumínom.
Výrazný úbytok bielkovín v moči vedie k hypoproteinémii a dysproteinémii (hlavne hypoalbuminémii), a to zase podmieňuje pokles plazmatického onkotického tlaku, v dôsledku čoho voda prechádza do tkanív. BCC klesá, glomerulárna filtrácia klesá, objavuje sa edém ( z väčšej časti difúzne, s vodnatosťou dutín). Edém dáva pacientom charakteristický vzhľad. Kožené biely, studená na dotyk. Pacienti pociťujú smäd, sucho v ústach a slabosť. V dôsledku nahromadenia tekutiny v pleurálnych dutinách sa môžu vyskytnúť sťažnosti na kašeľ a dýchavičnosť. Objaví sa tachykardia, pri absencii ascitu sa zistí zväčšenie pečene. Spolu s rozvojom hypoalbuminémie sa zvyšuje koncentrácia lipidov v krvnom sére. Počet močení a objem moču sa zníži, ale relatívna hustota moču sa zvýši. Sediment je skromný a obsahuje hlavne odliatky, tuk a tukom zdegenerovaný epitel. Červené krvinky sa zisťujú zriedkavo a na veľmi krátky čas. Neexistuje žiadna makrohematúria. ESR sa prudko zvyšuje. Počas exacerbácie sa môže zvýšiť množstvo IgE alebo IgM a fibrinogénu. Koncentrácia zložky komplementu S3 je vždy normálna. Prognóza je priaznivá. Väčšina detí sa uzdraví.
U detí školského veku s nefrotickou formou chronickej glomerulonefritídy sa zvyčajne nachádzajú membranózne a mesangioproliferatívne morfologické varianty. Membranózny variant je charakterizovaný prítomnosťou subepiteliálnych depozitov a zhrubnutím glomerulárnej bazálnej membrány pri absencii významnej proliferácie endotelových a mezangiálnych buniek. Mesangioproliferatívny variant sa pozoruje menej často. Je charakterizovaná proliferáciou mezangiálnych buniek a matrice. Choroba sa môže vyvinúť postupne s výskytom proteinúrie a postupným nárastom edému. Možný je aj prudký nástup s nefrotickým syndrómom. Proteinúria je málo selektívna, čo naznačuje vážne poškodenie glomerulárnych kapilár. Hematúria je vyjadrená v rôznych stupňoch - od mikro- po makrohematúriu. Zisťuje sa hypokomplementémia - indikátor aktivity patologického procesu. Priebeh ochorenia je zvlnený, funkcia vylučovania dusíka obličkami zostáva dlhodobo neporušená, no u polovice pacientov po 5-10 rokoch vedie zápal obličiek k rozvoju chronického zlyhania obličiek. Remisie nefrotického variantu sa častejšie pozorujú u pacientov s membranóznou glomerulonefritídou.
2. Hypertenzná forma.
Medzi príznakmi dlhodobo dominuje artériová hypertenzia, menej výrazný je močový syndróm. Chronická glomerulonefritída sa občas vyvinie podľa hypertenzného typu po prvom prudkom záchvate glomerulonefritídy, ale častejšie je výsledkom latentná forma akútna glomerulonefritída. Krvný tlak dosahuje 180/100-200/120 mm Hg. čl. a môže podliehať veľkým výkyvom počas dňa pod vplyvom rôzne faktory. Hypertrofia ľavej komory srdca je zlomená, nad aortou je počuť prízvuk druhého tónu. Hypertenzia sa spravidla nestáva malígnym, krvný tlak, najmä diastolický, nedosahuje vysoké hodnoty. Pozorujú sa zmeny v očnom pozadí vo forme neuroretinitídy.
3. Zmiešaná forma.
Vyvíja sa u starších detí a má ťažký, neustále progresívny priebeh, ktorý je odolný voči terapii. Pri zmiešanej forme sú možné všetky morfologické možnosti (okrem minimálnych zmien). Častejšie ako iné sa identifikuje mesangiokapilárny variant, ktorý sa vyznačuje proliferáciou mezangiálnych buniek a zhrubnutím alebo dvojitým okruhom steny kapilár v dôsledku prenikania mezangiálnych buniek do nich. Progresia patologického procesu vedie k rozvoju sklerózy a vzniku fibroplastickej glomerulonefritídy - finále väčšiny foriem chronickej glomerulonefritídy. Rozvíja sa skleróza kapilárnych slučiek glomerulu, vytvárajú sa fibroepiteliálne a fibrózne mesiačiky, zhrubnutie a skleróza glomerulárneho puzdra.
Ochorenie často začína akútnym nefrotickým syndrómom s náhlym rozvojom hematúrie, ťažkou neselektívnou proteinúriou, edémom a pretrvávajúcou arteriálnej hypertenzie. Ochorenie sa môže prejaviť ako rýchlo narastajúce zlyhanie obličiek. Znakom zmiešanej formy je hypokomplementémia s poklesom koncentrácie zložiek komplementu C3 a/alebo C4. Prognóza je nepriaznivá, u detí sa pomerne rýchlo rozvinie chronické zlyhanie obličiek.
4. Latentná forma.
Toto je pomerne bežná forma; Väčšinou sa prejavuje len ako ľahký močový syndróm na podklade arteriálnej hypertenzie a edému. Môže mať veľmi dlhý priebeh (10-20 rokov aj viac), no neskôr predsa len vedie k rozvoju urémie.
5. Hematurická forma.
Hlavným prejavom tejto formy je pretrvávajúca hematúria. Môže sa vyskytnúť mierna proteinúria a anémia. Pohoda pacienta zvyčajne nie je ovplyvnená. V niektorých prípadoch sú zaznamenané pastovité viečka. Morfologicky ide o mesangioproliferatívnu glomerulonefritídu (variant s ukladaním IgA a zložky komplementu S3 v glomerulách).
Jedným z variantov hematúrickej formy chronickej glomerulonefritídy je Bergerova choroba (IgA nefropatia). Choroba je diagnostikovaná u detí v akomkoľvek veku. Chlapci ochorejú 2-krát častejšie ako dievčatá. Charakteristická je recidivujúca hrubá hematúria, ktorá sa vyskytuje pri akútnych respiračných vírusových infekciách sprevádzaných horúčkou, v prvých dňoch až hodinách choroby („sinfaryngitída hematúria“), menej často po iných ochoreniach alebo očkovaní. Ako možné etiologický faktor diskutovať o úlohe lepku. U niektorých pacientov sa v sére zistia zvýšené titre protilátok triedy IgA na potravinový proteín gliadín. Priebeh IgA nefropatie je pomerne priaznivý. Väčšina pacientov sa uzdraví. Výsledok chronického zlyhania obličiek je zriedkavý. U detí s Bergerovou chorobou sa pozoruje rezistencia na terapiu. Prognóza rozvoja nefrotického syndrómu a arteriálnej hypertenzie je nepriaznivá.
Treba rozlišovať aj hematúrickú formu, pretože v niektorých prípadoch sa chronická glomerulonefritída môže prejaviť ako hematúria bez výraznej proteinúrie a bežné príznaky(hypertenzia, edém).
Všetky formy chronickej glomerulonefritídy môžu periodicky spôsobiť recidívy, ktoré veľmi pripomínajú alebo úplne opakujú obraz prvého akútneho záchvatu difúznej glomerulofritídy. Exacerbácie sú bežné najmä na jeseň a na jar a vyskytujú sa 1-2 dni po vystavení dráždivému prostriedku, najčastejšie streptokokovej infekcie. V každom priebehu chronická difúzna glomerulonefritída prechádza do posledného štádia - sekundárnej vrásčitej obličky. Obraz chronickej azotemickej urémie je charakteristický pre sekundárne zvrásnené obličky.
Diagnóza chronickej glomerulonefritídy
Ak je v anamnéze akútna glomerulonefritída a výrazný klinický obraz, diagnóza nepredstavuje veľké ťažkosti. V latentnej forme, ako aj pri hypertenznej a hematúrickej forme ochorenia je však jej rozpoznanie niekedy veľmi ťažké. Ak anamnéza nemá špecifické príznaky akútnej glomerulonefritídy, potom so stredne ťažkým močovým syndrómom je potrebné vykonať diferenciálnu diagnostiku s jedným z mnohých jednostranných alebo obojstranných ochorení obličiek. Treba mať na pamäti aj možnosť ortostatickej albuminúrie.
Pri odlíšení hypertenznej a zmiešanej formy chronickej glomerulonefritídy od hypertenzie je dôležité určiť čas vzniku močového syndrómu vo vzťahu k nástupu arteriálnej hypertenzie. Pri chronickej glomerulonefritíde môže močový syndróm dlho predchádzať arteriálnej hypertenzii alebo sa môže vyskytnúť súčasne s ňou. Chronická glomerulonefritída je tiež charakterizovaná menšou závažnosťou srdcovej hypertrofie, menšou tendenciou k hypertenzným krízam (s výnimkou exacerbácií vyskytujúcich sa pri eklampsii) a zriedkavejším alebo menej intenzívnym rozvojom aterosklerózy, vrátane koronárnych artérií.
V prospech prítomnosti chronickej glomerulonefritídy v diferenciálnej diagnostike s chronická pyelonefritída svedčí prevaha erytrocytov nad leukocytmi v močovom sedimente, absencia aktívnych a bledých (pri farbení podľa Sternheimera-Mabina) leukocytov, ako aj rovnaká veľkosť a tvar oboch obličiek a normálna stavba panvy a panvy. kalichov, ktorý sa zisťuje pri röntgenovom urologickom vyšetrení. Nefrotickú formu chronickej glomerulonefritídy treba odlíšiť od lipoidnej nefrózy, amyloidózy a diabetickej glomerulosklerózy. V diferenciálnej diagnostike renálnej amyloidózy je dôležitá prítomnosť ložísk chronickej infekcie v tele a amyloidná degenerácia inej lokalizácie.
Takzvaná stagnujúca oblička niekedy dáva vznik nesprávna diagnóza, pretože sa môže vyskytnúť pri výraznej proteinúrii so stredne ťažkou hematúriou a vysokou relatívnou hustotou moču. Kongestívna oblička sa často prejavuje edémom, niekedy arteriálnou hypertenziou. Kongestívne obličky sú indikované prítomnosťou nezávislého primárneho srdcového ochorenia, zväčšením pečene, lokalizáciou edému najmä na dolných končatinách, menej závažnou hypercholesterolémiou a močovým syndrómom, ako aj jeho vymiznutím s poklesom srdcovej dekompenzácie.
Liečba chronickej glomerulonefritídy
Je potrebné odstrániť ohniská infekcie (odstránenie mandlí, sanitácia ústnej dutiny atď.). Dlhodobé diétne obmedzenia (soľ a bielkoviny) nezabránia prechodu akútnej glomerulonefritídy na chronickú. Pacienti s chronickou nefritídou by sa mali vyhýbať ochladzovaniu, najmä vystaveniu vlhkému chladu. Odporúča sa pre ne suché a teplé podnebie. Ak je vyhovujúce Všeobecná podmienka a absencia komplikácií je indikovaná liečba sanatória v Strednej Ázii (Bayram-Ali) alebo na južnom pobreží Krymu (Jalta). Pokoj na lôžku je potrebná len v období výrazného edému alebo rozvoja srdcového zlyhania, ako aj pri urémii.
Na liečbu pacientov s chronickou glomerulonefritídou je nevyhnutná diéta, ktorá sa predpisuje v závislosti od formy a štádia ochorenia. Pri nefrotických a zmiešaných formách (edémy) by príjem chloridu sodného z potravy nemal presiahnuť 1,5 – 2,5 g/deň, preto prestaňte pridávať soľ do jedla. Pri dostatočnej vylučovacej funkcii obličiek (bez edémov) by jedlo malo obsahovať dostatočné množstvo(1-1,5 g/kg) živočíšny proteín bohatý na kompletné aminokyseliny obsahujúce fosfor. Tým sa normalizuje dusíková bilancia a kompenzujú sa straty bielkovín. Pri hypertenznej forme sa odporúča mierne obmedziť príjem chloridu sodného na 3-4 g/deň pri normálnom obsahu bielkovín a sacharidov v strave. Latentná forma ochorenia si nevyžaduje výrazné obmedzenia v stravovaní pacientov, musí byť kompletná, pestrá a bohatá na vitamíny. Vitamíny (C, B komplex, A) by mali byť zahrnuté v strave pri iných formách chronickej glomerulonefritídy. Treba mať na pamäti, že dlhodobá diéta bez bielkovín a solí nezabráni progresii zápalu obličiek a má zlý vplyv na celkový stav pacientov.
Predovšetkým veľký význam má kôru steroidná terapia, čo je základ patogenetickej terapie s touto chorobou. Na priebeh liečby sa používa 1500-2000 mg prednizolónu (prednizón) alebo 1200-1500 mg triamcinolónu. Liečba sa zvyčajne začína dávkou 10-20 mg prednizolónu a dávka sa upraví na 60-80 mg/deň (dávka triamcinolónu sa zvyšuje z 8 na 48-64 mg) a potom sa postupne znižuje. Odporúča sa vykonávať opakované úplné liečebné cykly (pri exacerbáciách) alebo malé udržiavacie cykly.
Počas užívania kortikosteroidov steroidné hormóny je možná exacerbácia skrytých ložísk infekcie. V tomto ohľade sa liečba kortikosteroidmi najlepšie vykonáva pri súčasnom predpisovaní antibiotík alebo po odstránení ložísk infekcie (napríklad tonzilektómia).
Kontraindikáciou použitia kortikosteroidov u pacientov s chronickou glomerulonefritídou je progresívna azotémia. Pri stredne ťažkej arteriálnej hypertenzii (TK 180/110 mm Hg) sa môže liečba kortikosteroidnými hormónmi vykonávať pri súčasnom užívaní antihypertenzív. Pri vysokej arteriálnej hypertenzii je to nevyhnutné predbežné zníženie PEKLO. Ak je liečba kortikosteroidmi kontraindikovaná alebo ak je neúčinná, odporúča sa použitie nehormonálnych imunosupresív: aeatioprín (imuran), 6-merkaptopurín, cyklofosfamid. Tieto lieky sú účinnejšie a ich liečbu pacienti lepšie znášajú pri užívaní prednizolónu v miernych dávkach (10-30 mg/deň), čo zabraňuje toxickým účinkom imunosupresív na leukopoézu. IN neskoré štádiá- v prípade glomerulárnej sklerózy a ich atrofie s prítomnosťou vysokej hypertenzie sú imunosupresíva a kortikosteroidy kontraindikované, pretože v glomerulách už nie je imunologická aktivita a pokračovanie v takejto liečbe iba zhoršuje arteriálnu hypertenziu.
Imunosupresívne vlastnosti majú aj lieky 4-aminochinolínovej série - hingamín (delagil, resokhin, chlorochín), hydroxychlorochín (plaquenil). Rezoquin (alebo chlorochín) sa užíva 0,25 g 1-2 - 3x denne počas 2-3 - 8 mesiacov. Rezoquin môže spôsobiť vedľajšie účinky- vracanie, poškodenie zrakových nervov, preto je nutný monitoring oftalmológom.
Indometacín (metindol, indocid) - derivát indolu - je nesteroidné protizápalové liečivo. Predpokladá sa, že okrem analgetických a antipyretických účinkov pôsobí indometacín na mediátory imunologického poškodenia. Pod vplyvom indometacínu sa proteinúria znižuje. Predpisuje sa perorálne v dávke 25 mg 2-3-krát denne, potom sa v závislosti od znášanlivosti dávka zvyšuje na 100-150 mg/deň. Liečba sa vykonáva dlhodobo, niekoľko mesiacov. Súbežné použitie steroidné hormóny a indometacín môžu výrazne znížiť dávku kortikosteroidov s ich postupným úplným zrušením.
Ukladanie fibrínu v glomerulách a arteriolách, účasť fibrínu na tvorbe kapsulárnych „mesiačikov“ a mierne zvýšenie plazmatických hladín fibrinogénu slúžia ako patogenetické zdôvodnenie antikoagulačnej liečby chronickej glomerulonefritídy. Zosilnením fibrinolýzy a neutralizácie komplementu ovplyvňuje heparín mnohé alergické a zápalové prejavy a v dôsledku toho znižuje proteinúriu, znižuje dysproteinémiu a zlepšuje filtračnú funkciu obličiek. Heparín, predpísaný subkutánne v dávke 20 000 jednotiek denne počas 2-3 týždňov, po ktorom nasleduje postupné znižovanie dávky v priebehu týždňa alebo intravenózne (1000 jednotiek za hodinu), sa môže použiť v kombinácii s kortikosteroidmi a cytostatikami.
Pri zmiešaných formách chronickej glomerulonefritídy (edematózne a ťažké hypertenzné syndrómy) je indikované použitie natriuretík, pretože majú výrazný diuretický a hypotenzný účinok. Hypotiazid sa predpisuje 50-100 mg 2-krát denne, Lasix 40-120 mg/deň, kyselina etakrynová (uregit) 150-200 mg/deň. Saluretiká je vhodné kombinovať s kompetitívnym antagonistom aldosterónu aldaktónom (veroshpiron) – 50 mg 4x denne, ktorý zvyšuje vylučovanie sodíka a znižuje vylučovanie draslíka. Diuretický účinok hypotiazidu (a iných saluretík) je sprevádzaný vylučovaním draslíka do moču, čo môže viesť k hypokaliémii s rozvojom jej charakteristických všeobecná slabosť, adynamia a zhoršená kontraktilita srdca. Preto sa má súčasne predpisovať roztok chloridu draselného. Pri pretrvávajúcich edémoch z hypoproteinémie je možné odporučiť použitie stredne molekulárnej frakcie glukózo-polyglukínového polyméru (dextránu) vo forme kvapky. intravenózne podanie 500 ml 6% roztoku, ktorý zvyšuje koloidný osmotický tlak krvnej plazmy, podporuje pohyb tekutiny z tkanív do krvi a spôsobuje diurézu. Účinkuje lepšie pri liečbe prednizolónom alebo diuretikami. Ortuťové diuretiká by sa nemali používať na edém obličiek, pretože oni diuretický účinok je spojená s toxickým účinkom na tubulárny epitel a glomeruly obličiek, čo spolu so zvýšením diurézy vedie k zníženiu filtračnej funkcie obličiek. Počas liečby obličkový edém deriváty purínu – teofylín, aminofylín atď. – sú neúčinné.
Pri liečbe hypertenznej formy chronickej glomerulonefritídy možno predpísať antihypertenzíva používané pri liečbe hypertenzie: rezerpín, rezerpín s hypotiazidom, adelfan, trirezid, cristepin, dopegmt. Treba sa však vyhnúť náhlym výkyvom krvného tlaku a jeho ortostatickému poklesu, ktoré môžu zhoršiť prietok krvi obličkami a filtračnú funkciu obličiek. V preeklamptickom období a pri liečbe eklampsie, ktorá sa môže vyskytnúť aj pri exacerbácii chronickej glomerulonefritídy, možno pacientom predpísať síran horečnatý; pri intravenóznom a intramuskulárnom podaní môže vo forme 25% roztoku znížiť krvný tlak a zlepšiť funkciu obličiek s diuretickým účinkom a tiež pomáha znižovať edém mozgu.
Výsledkom chronickej glomerulonefritídy je zmenšenie obličiek s rozvojom chronického zlyhania obličiek - chronickej urémie. Imunosupresívna liečba výrazne zmenila priebeh ochorenia. Existujú prípady úplnej remisie ochorenia s vymiznutím celkových aj močových symptómov.
Takmer 5% zo všetkých zhubné nádory tvoria sarkómy. Sú vysoko agresívne, rýchlo sa šíria hematogénne a sú náchylné na recidívu po liečbe. Niektoré sarkómy sa vyvíjajú roky bez akýchkoľvek známok...
Ako znížiť riziko akútnych respiračných infekcií
Vírusy sa nielen vznášajú vo vzduchu, ale môžu pristáť aj na zábradliach, sedadlách a iných povrchoch, pričom zostávajú aktívne. Preto pri cestovaní resp na verejných miestach Je vhodné nielen vylúčiť komunikáciu s inými ľuďmi, ale aj vyhnúť sa...
Návrat dobré videnie a navždy sa rozlúčte s okuliarmi kontaktné šošovky- sen mnohých ľudí. Teraz sa to môže stať skutočnosťou rýchlo a bezpečne. Úplne bezkontaktná technika Femto-LASIK otvára nové možnosti laserovej korekcie zraku.
Kozmetické prípravky produkty určené na starostlivosť o našu pokožku a vlasy nemusia byť v skutočnosti také bezpečné, ako si myslíme
Obličky sú najdôležitejším orgánom zodpovedným za vylučovanie nepotrebných a škodlivé látky z tela. Ľudské zdravie závisí od stabilnej funkcie obličiek. Chronická glomerulonefritída je patológia vedúca k zlyhaniu obličiek a ťažké následky pre celé telo. Toto ochorenie nemožno brať na ľahkú váhu a vyžaduje si dlhodobú a vážnu liečbu.
Čo je chronická glomerulonefritída
Chronická forma glomerulonefritídy je progresívna zápalová lézia renálnych glomerulov, ktorá vedie k ich skleróze (zjazveniu) a strate funkčnosti. Postupom času sa vyvinie chronické zlyhanie obličiek.
Ochorenie má pomerne vysokú prevalenciu a môže sa vyskytnúť v akomkoľvek veku, ale najčastejšie sú prvé príznaky poškodenia glomerulov (glomerulov) diagnostikované vo veku 25–40 rokov. Muži ochorejú častejšie. Rozdiel medzi chronickým procesom a akútnym je dlhodobý (viac ako rok) priebeh zápalovo-deštruktívnych zmien a rozsiahle (difúzne) obojstranné poškodenie obličiek.
V štruktúre každej obličky je zložitý štrukturálny systém, vrátane nefrónov, pozostávajúci z glomerulov (kapilárnych tkanín) v kapsulách a drobných tubuloch, v ktorých prebieha nepretržitý proces filtrácie krvi s tvorbou moču obsahujúceho pre telo zbytočné látok. Potrebné prvky zostávajú v krvnom obehu.
Nepretržitý proces filtrácie krvi prebieha v obličkových glomerulách (glomeruliách).
Pri glomerulonefritíde sa v obličkách vyskytujú tieto zmeny:
- v dôsledku zápalového procesu sa steny glomerulárnych ciev stávajú priepustnými pre krvinky;
- v lúmene glomerulárnych kapilár sa tvoria malé krvné zrazeniny, ktoré upchávajú ich lúmen;
- v postihnutých glomerulách sa prietok krvi spomalí alebo úplne zastaví;
- krvinky upchávajú lúmen Bowmanovej kapsuly (membrána pokrývajúca glomerulus) a renálne tubuly;
- v postihnutom nefrone je narušený celý proces sekvenčnej filtrácie;
- glomerulárne kapilárne tkanivo je nahradené, obličkové tubuly a potom sa vyvinie celý nefrón s jazvovitým tkanivom - nefroskleróza;
- smrť nefrónov vedie k výraznému zníženiu objemu filtrovanej krvi, v dôsledku čoho sa vyvíja syndróm zlyhania obličiek;
- funkčné zlyhanie obličiek vedie k hromadeniu škodlivých látok v krvi a vylučovaniu močom potrebné pre telo prvkov.
Chronický zápal obličkových glomerulov je často výsledkom akútneho imunozápalového procesu v obličkách, ale môže byť aj primárne chronický.

Pri glomerulonefritíde dochádza k zápalu a deštrukcii obličkových glomerulov
Klasifikácia patológie: typy a formy
Chronická glomerulonefritída môže mať infekčnú imunitnú alebo neinfekčnú imunitnú povahu. V priebehu ochorenia existujú fázy exacerbácie a remisie. Podľa rýchlosti vývoja môže patológia postupovať rýchlo (od 2 do 5 rokov) alebo pomaly (dlhšie ako 10 rokov).
Môže sa vyskytnúť chronický zápal rôzne formy. V súlade s hlavným syndrómom sa rozlišujú tieto typy klinického priebehu:
- latentné - s prevahou močového syndrómu. V moči sa zisťuje bielkovina, červené krvinky a biele krvinky sprevádzané miernym opuchom a miernou hypertenziou. Vyskytuje sa najčastejšie - takmer u polovice pacientov;
- hypertenzná alebo hypertenzná. Diagnostikovaná v 20 % všetkých prípadov chronickej glomerulonefritídy. Prejavuje sa ako trvalo vysoký krvný tlak, polyúria (zvýšenie objemu vylúčeného moču počas dňa), noktúria (núkanie na močenie v noci). Analýza moču ukazuje vysoký obsah bielkovín a zmenené červené krvinky, hustotu mierne pod normálnou hodnotou;
- hematúrny - s prevahou makrohematúrie, teda krvi v moči. Vyskytuje sa zriedkavo (5 % z celkového počtu pacientov), prejavuje sa vysokým obsahom zmenených červených krviniek v moči;
- nefrotický - s ťažkým nefrotickým syndrómom. Diagnostikované u štvrtiny všetkých pacientov. Prejavuje sa silným opuchom, vysoký krvný tlak, zníženie množstva denného moču. Ukazovatele moču: vysoká hustota, proteinúria (vysoký obsah bielkovín), v krvi - zníženie bielkovín, vysoký obsah cholesterol;
- zmiešané - s prejavmi nefrotických a hypertenzných syndrómov.
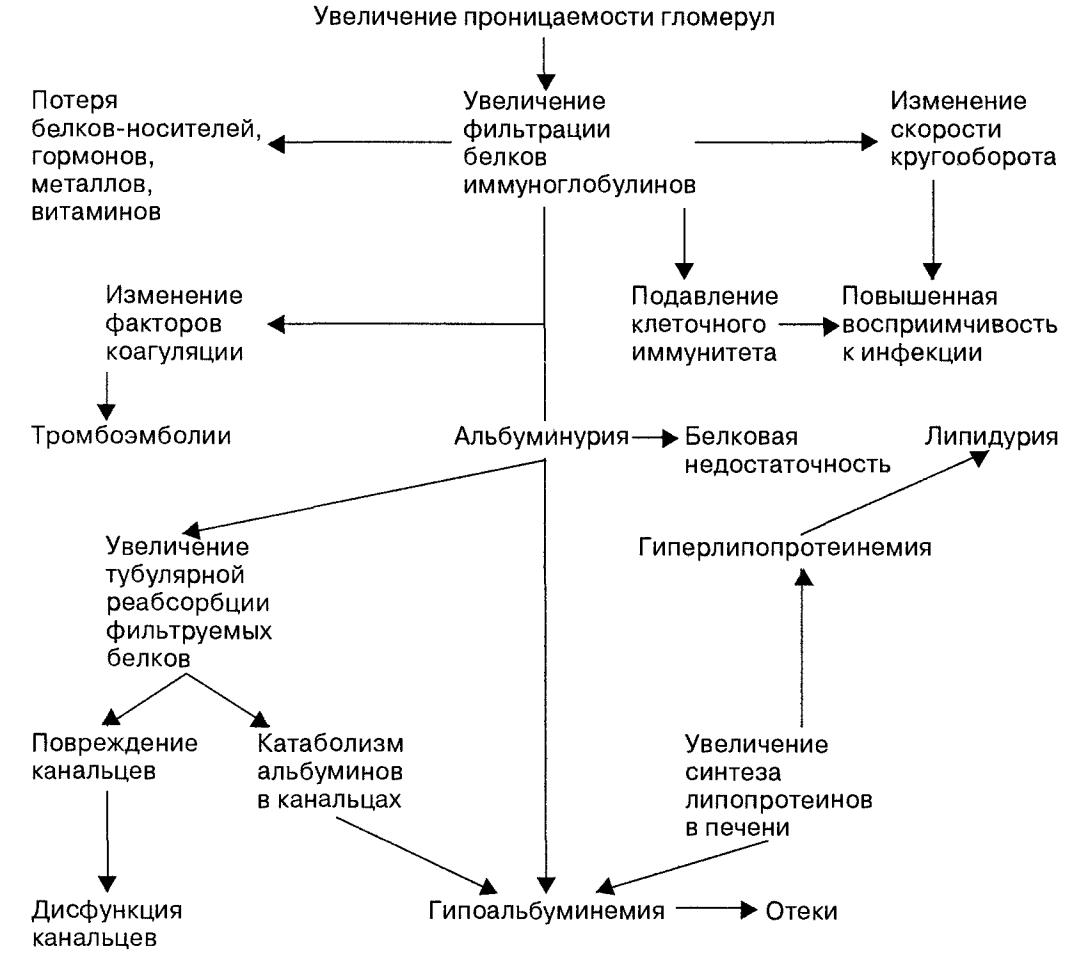
Pri rôznych formách glomerulonefritídy sú patologické zmeny založené na jedinom mechanizme
Každý typ chronického zápalu glomerulov sa vyskytuje s postupnými obdobiami kompenzácie a dekompenzácie filtračnej funkcie obličiek.
Na základe morfologických zmien v postihnutých obličkách sa rozlišuje aj niekoľko hlavných typov ochorenia:
- glomerulonefritída s minimálnymi zmenami;
- membranózne - so silným opuchom a štiepením membrán glomerulárnych kapilár; oddelené fokálne a difúzne poškodenie membrány;
- proliferatívna intrakapilárna - prejavuje sa proliferáciou buniek vo vnútornej vrstve glomerulárnych kapilár a tkaniva nachádzajúceho sa medzi cievami (mezangium);
- proliferatívna extrakapilárna - charakterizovaná tvorbou špecifických mesiačikov v dôsledku proliferácie epitelových buniek glomerulárnych puzdier. Formácie vyplňujú lúmen kapsúl a stláčajú kapiláry, čím narúšajú krvný obeh v nich. Následne sú mesiačiky nahradené spojivovým tkanivom, čo vedie k odumretiu glomerulov. Tento typ glomerulonefritídy má malígny priebeh;
- membranózno-proliferatívny typ kombinuje znaky proliferatívnych a membranóznych lézií glomerulov, pričom patologické zmeny majú difúzny charakter;
- sklerotizujúci alebo fibroplastický typ. Takáto chronická glomerulonefritída môže byť výsledkom akejkoľvek inej formy ochorenia a rozlišuje sa medzi fokálnymi a difúznymi typmi.

Pri chronickej glomerulonefritíde sú glomeruly a potom samotné nefróny nahradené fibróznym tkanivom
Dôvody rozvoja choroby
Prečo dochádza k chronickému zápalu glomerulov, nie je vždy jasné. Patológia môže byť dôsledkom neliečenej choroby akútny zápal alebo vzniknú ako prvé.
Vedúcu úlohu vo výskyte zápalového procesu zohrávajú nefrogénne kmene streptokokov spolu s prítomnosťou chronických infekčných ložísk v rôznych orgánoch. Vonkajšie a vnútorné faktory vyprovokovať vznik špecifických imunitné komplexy cirkulujúce v krvnom riečisku a uložené na membránach glomerulov, čo vedie k ich poškodeniu. Výsledný reaktívny zápal a poruchy krvného obehu v glomerulárnom aparáte nakoniec vedú k dystrofické zmeny obličky

Chronická glomerulonefritída môže mať infekčnú alebo neinfekčnú povahu
Faktory vyvolávajúce vývoj patológie môžu byť:
- choroby spôsobené bakteriálnou flórou:
- zápal mandlí;
- faryngitída;
- zápal prínosových dutín;
- adnexitída;
- kazu;
- šarlach;
- periodontitis;
- infekčná endokarditída;
- cholecystitída;
- pneumokoková pneumónia;
- ochorenia vírusovej etiológie:
- herpes;
- chrípka;
- Žltačka typu B;
- rubeola;
- mononukleóza;
- kiahne;
- parotitis;
- cytomegalovírusová infekcia;
- autoimunitné ochorenia:
- systémová vaskulitída;
- reuma;
- lupus erythematosus;
- dedičná predispozícia: vrodené chyby imunitného systému;
- vývojové chyby - dysplázia obličiek;
- vrodené syndrómy:
- pľúcno-renálne;
- Sheinlein-Henochova choroba.

Streptokok je hlavnou príčinou infekčnej glomerulonefritídy
Medzi neinfekčné faktory patria:
- alergické reakcie na transfúziu krvných zložiek alebo podávanie sér a vakcín;
- otrava ortuťou, olovom, organickými rozpúšťadlami;
- intoxikácia drogami;
- otrava alkoholom.
Chronický zápal obličkových glomerulov sa môže vyskytnúť na pozadí prebiehajúceho liečenie ožiarením. Provokačnými faktormi sú aj neustále akcie nízke teploty a zníženie celkovej odolnosti organizmu voči škodlivým vplyvom.
Prejavy patológie
Príznaky chronickej glomerulonefritídy závisia od formy, v ktorej sa patológia vyskytuje. Existujú dve hlavné štádiá ochorenia: kompenzácia a dekompenzácia. V prvej fáze vonkajšie znaky prakticky chýba. Môže sa vyskytnúť mierny, prerušovaný opuch a mierne zvýšenie krvného tlaku.

Pri chronickej glomerulonefritíde pomaly dochádza k zápalovým a deštruktívnym zmenám v obličkách, čo spôsobuje progresiu symptómov
V štádiu dekompenzácie dochádza k progresívnej poruche renálnych funkcií- vzniká ich nedostatok. V dôsledku akumulácie dusíkatého odpadu v krvi pacient pociťuje:
- neustála nevoľnosť;
- bolesť hlavy;
- slabosť;
- záchvaty zvracania.
Elektrolytová a hormonálna nerovnováha vedie k chronickému edému a trvalému zvýšeniu krvného tlaku (BP). Neschopnosť obličiek koncentrovať moč sa prejavuje polyúriou – zvýšením denného množstva vylúčeného moču.
Tento príznak je sprevádzaný:
- neustály smäd;
- pocit všeobecnej slabosti;
- bolesti hlavy;
- suchá pokožka, vlasy a nechty.
Výsledkom dekompenzačnej fázy je sekundárna scvrknutá oblička. Azotemická urémia sa vyvíja, keď obličky úplne stratia svoju schopnosť udržiavať normálne zloženie krvi. Ťažká intoxikácia môže viesť k uremickej kóme.

Pri chronickej glomerulonefritíde je charakteristickým príznakom opuch
Tabuľka: príznaky chronickej glomerulonefritídy v závislosti od klinickej formy
| Formulár | Prejavy |
| Latentný | Charakterizuje ho močový syndróm: poruchy močenia a zmeny v moči, ktoré sa zisťujú v laboratóriu. Táto forma sa často vyskytuje bez akéhokoľvek opuchu alebo zvýšeného tlaku. Postupuje pomaly, štádium dekompenzácie nastáva neskoro. |
| Hematurický | Hlavným príznakom je hematúria (krv v moči), pričom sa neustále pozoruje mikrohematúria a pravidelne sa pozoruje makrohematúria (krvné zrazeniny v moči, viditeľné voľným okom). Typická je anémia. Klinický priebeh tejto formy je pomerne priaznivý, v zriedkavých prípadoch sa vyvíja urémia. |
| Hypertenzívny | Hlavným prejavom je pretrvávajúca ťažká hypertenzia (do 180/100–200/120 mm Hg). Pacienti pociťujú hypertrofiu ľavej komory, zlyhanie ľavej komory a neuroretinitídu (zmeny očného pozadia a sietnice). Forma je charakterizovaná stabilnou progresiou a rozvojom zlyhania obličiek. |
| Nefrotický | Prejavuje sa ako závažná proteinúria (vylučovanie bielkovín močom), pretrvávajúci rozsiahly edém, vodnateľnosť telových dutín (hydroperikarditída, ascites, zápal pohrudnice). Pacient trpí smädom, dýchavičnosťou a tachykardiou. Charakterizovaná hyperlidémiou (zvýšený cholesterol v krvi), hypoproteinémiou (zníženie proteínových frakcií v krvi). |
| Zmiešané | Najťažšia forma patológie. Pacient má hematúriu, silný edém, zvýšený krvný tlak, laboratórne sa zistí masívna proteinúria. Výsledok je často nepriaznivý - rýchlo sa rozvinie zlyhanie obličiek a urémia. |
Známky exacerbácie
Pri periodických exacerbáciách sa môže vyskytnúť akákoľvek forma chronického zápalu glomerulov. Najčastejšie sa takéto epizódy pozorujú na jar alebo na jeseň a zvyčajne sa vyskytujú 2-3 dni po infekcii (vírusovej alebo streptokokovej).

Jeden z charakteristické znaky glomerulonefritíde, najmä počas exacerbácie, má moč farbu mäsovej kaše
Prejavy v akútnom štádiu:
- bolesť v bedrovej oblasti;
- zvýšenie teploty;
- pocit smädu;
- slabá chuť do jedla;
- slabosť;
- bolesť hlavy;
- opuch očných viečok, tváre, nôh;
- porušenie výtoku moču;
- moč farby mäsovej šupky.
Video: čo sa stane s glomerulonefritídou
Ako sa robí diagnóza?
Chorobu diagnostikujú nefrológovia. Hlavným kritériom pri identifikácii chronickej glomerulonefritídy sú údaje z klinických a laboratórnych štúdií. Po prvé, lekár zhromažďuje anamnézu, berie do úvahy skutočnosť, že existuje chronických infekcií systémové patológie, akútne záchvaty glomerulonefritídy.
Laboratórne vyšetrenie pacienta zahŕňa nasledujúce testy:
- Klinická analýza moču. Vzorka obsahuje veľa zmenených červených krviniek, odliatkov (hyalínne, granulárne), leukocytov, veľké množstvo bielkovín, pričom hustota moču je znížená alebo zvýšená – to závisí od štádia ochorenia.
- Zimnitského test. Denný objem moču a jeho hustota sú znížené alebo zvýšené. Zvýšenie množstva moču a zníženie hustoty naznačujú štádium dekompenzácie ochorenia.
- Chémia krvi. Dochádza k poklesu proteínových frakcií (hypoproteinémia a dysproteinémia), prítomnosti C-reaktívneho proteínu, sialových kyselín, vysokej hladiny cholesterolu a dusíkatých zlúčenín (v štádiu dekompenzácie).
- Krvný imunogram. Analýza určuje zvýšenie titra protilátok proti streptokokom (antistreptolyzín, antihyaluronidáza, antistreptokináza, antideoxyribonukleáza), zvýšenie hladiny imunoglobulínov, zníženie komplementových faktorov (proteíny podieľajúce sa na tvorbe imunitnej odpovede organizmu počas interakcie protilátky a antigény).
- Mikroskopická analýza vzorky tkaniva obličiek odobratej počas biopsie. Metóda umožňuje posúdiť štrukturálne zmeny v obličkových glomerulách, čo je dôležité pre predpisovanie adekvátnej terapie. Zisťujú sa známky rastu (proliferácie) glomerulárnych štruktúr, ich infiltrácia imunitnými bunkami – monocytmi a neutrofilmi a prítomnosť ložísk v glomeruloch IC (imunitné komplexy).

Test moču na glomerulonefritídu ukazuje odchýlky od normy a umožňuje určiť štádium ochorenia
Inštrumentálne vyšetrenie pacienta zahŕňa nasledujúce postupy:
- Echografia (ultrazvuk) obličiek. Zníženie veľkosti obličiek sa zistí v dôsledku sklerózy parenchýmu.
- Vylučovacia (intravenózna) urografia. Metóda, pri ktorej sa pacientovi vstrekne do krvi špeciálna röntgenová kontrastná látka, po ktorej nasleduje séria fotografií demonštrujúcich schopnosť obličiek akumulovať a eliminovať túto látku. Týmto spôsobom sa hodnotí stupeň narušenia filtračných a koncentračných funkcií obličiek.
- Ultrazvuková dopplerografia obličkových ciev. Používa sa na posúdenie porúch prietoku krvi obličkami.
- Dynamická nefroscintigrafia - rádionuklidové skenovanie obličiek. Umožňuje vyhodnotiť štrukturálne a funkčné poruchy v týchto orgánoch.
- Biopsia obličiek je potrebná na posúdenie deštruktívnych zmien v postihnutom orgáne na bunkovej úrovni.

Na vyhodnotenie zmien v štruktúre obličiek sa vykoná ultrazvukové vyšetrenie
Na zistenie zmien v iných orgánoch, ultrazvuk srdca a pleurálnych dutín, EKG, vyšetrenie očného pozadia.
Chronická glomerulonefritída by sa mala odlíšiť od takých patológií, ako sú:
- chronická pyelonefritída;
- polycystické ochorenie obličiek;
- nefrotický syndróm;
- amyloidóza obličiek;
- nefrolitiáza;
- srdcové patológie s arteriálnou hypertenziou;
- tuberkulóza obličiek.
Video: diagnostika chronickej glomerulonefritídy
Zásady liečby
Vlastnosti starostlivosti a liečby závisia od klinickej formy patológie, rýchlosti jej progresie a prítomnosti komplikácií. V každom prípade lekári odporúčajú dodržiavať jemný režim, eliminovať podchladenie, prepracovanie a škodlivé účinky spojené s profesionálnymi aktivitami.
Počas exacerbácie je potrebný úplný priebeh liečby v nemocnici, prísny odpočinok na lôžku a diéta. Na zníženie zaťaženia obličiek je potrebný odpočinok v posteli. Odmietnuť fyzická aktivita spomaľuje metabolické procesy, čo je nevyhnutné na potlačenie tvorby toxických dusíkatých zlúčenín - produktov metabolizmu bielkovín.
Počas remisie sa vykonáva podporná ambulantná terapia, sanitácia ložísk infekcie, ktoré vyvolávajú výskyt zápalového procesu v obličkových glomerulách (liečba chorých zubov, odstránenie adenoidov, mandlí, zmiernenie zápalu v paranazálne dutiny nos). Odporúčané liečba v sanatóriu v klimatických strediskách.

Počas obdobia remisie by mal pacient s chronickou glomerulonefritídou pravidelne navštevovať ORL špecialistu a zubára, aby sa rýchlo zastavil zápal v ložiskách infekcie
Užívanie liekov
Základom medikamentóznej terapie sú imunosupresíva, teda lieky, ktoré potláčajú imunitnú reaktivitu organizmu. Znížením aktivity imunitného systému takéto lieky inhibujú vývoj deštruktívnych procesov v glomerulách. Okrem imunosupresívnej liečby sa používajú aj symptomatické látky.
Hlavnou liečbou je potlačenie imunity. Na tento účel použite:
- steroidné lieky: Prednizolón alebo Triamcinolón v individuálnych dávkach, počas exacerbácií - pulzná terapia, to znamená krátkodobé podávanie ultra vysokých dávok Prednizolónu alebo Metylprednizolónu;
- cytostatiká:
- cyklosporín;
- Imuran;
- cyklofosfamid;
- imunosupresíva:
- Delagil;
- Plaquenil.
Symptomatická liečba:
- lieky na zníženie krvného tlaku:
- kapoten;
- enalapril;
- rezerpín;
- Kristepin;
- Raunatin;
- Corinfar;
- pre veľmi závažnú hypertenziu:
- ismelin;
- izobarín;
- na liečbu eklampsie (konvulzívny syndróm) počas exacerbácie - 25% roztok síranu horečnatého;
- pre veľmi závažnú hypertenziu:
- diuretiká (diuretiká) na odstránenie prebytočnej tekutiny:
- hypotiazid;
- Veroshpiron;
- Lasix (furosemid);
- aldactone;
- Uregit;
- antikoagulanciá a protidoštičkové látky na zlepšenie prietoku krvi a prevenciu tvorby krvných zrazenín v glomerulárnej vaskulárnej sieti:
- Fenyndion;
- dipyridamol;
- Tiklid;
- nesteroidné protizápalové lieky na úľavu od bolesti a potlačenie zápalových mediátorov v dôsledku imunitnej odpovede:
- indometacín (Metindol);
- Ibuprofen.
Na dezinfekciu infekčného zamerania sa používajú antibiotiká. Antibakteriálna terapia sa vyberá individuálne, berúc do úvahy pacientovu znášanlivosť lieku a citlivosť bakteriálneho patogénu.
Fotogaléria: lieky na liečbu choroby
 Eufillin sa používa na zlepšenie prietoku krvi obličkami
Eufillin sa používa na zlepšenie prietoku krvi obličkami  Prednizolón je základom supresívnej liečby chronickej glomerulonefritídy
Prednizolón je základom supresívnej liečby chronickej glomerulonefritídy  Furosemid je silné diuretikum, používa sa pri ťažkých edémoch.
Furosemid je silné diuretikum, používa sa pri ťažkých edémoch.  Nifedipín – liek na zníženie krvného tlaku
Nifedipín – liek na zníženie krvného tlaku  Chlorambucil je cytostatický liek a používa sa na potlačenie autoimunitných reakcií.
Chlorambucil je cytostatický liek a používa sa na potlačenie autoimunitných reakcií.  Heparín riedi krv, čo zabraňuje mikrotrombom glomerulárnych ciev
Heparín riedi krv, čo zabraňuje mikrotrombom glomerulárnych ciev  Indometacín potláča zápal
Indometacín potláča zápal
Výživa pre chronickú glomerulonefritídu
V prípade ochorenia je predpísaná diéta č.7 a jej podtypy (7A, 7B a 7D) v závislosti od aktivity patologického procesu.
Diétna tabuľka je zameraná na tieto aspekty:
- maximálna úľava funkcie obličiek;
- zvýšenie odstraňovania toxických metabolitov z tela;
- zlepšenie diurézy a odstránenie edému, čo je obzvlášť dôležité pre nefrotické a zmiešané formy;
- normalizácia krvného tlaku a stimulácia mikrocirkulácie v obličkách.
Jedlo by sa malo užívať v malých porciách 5-6 krát denne. Pri glomerulonefritíde je veľmi dôležité čo najviac znížiť príjem soli a tekutín. Obmedzenie bielkovín je potrebné iba v prípade rozvoja hyperazotémie, to znamená nadmernej akumulácie dusíkatých zlúčenín v krvi. Zo stravy sú vylúčené:
- korenené, ťažko stráviteľné, príliš mastné jedlá;
- potraviny bohaté na kyselinu šťaveľovú a éterické oleje;
- omáčky, korenie;
- údené mäso, klobásy;
- uhorky, marinády;
- pečenie, čokoláda;
- rýchle občerstvenie.

Potraviny škodlivé pre obličky by mali byť vylúčené zo stravy.
Strava by mala mať normálny obsah kalórií (2700–2900 kcal za deň), byť obohatená, bohatá na mikroelementy, najmä draslík a vápnik.
Chronický proces bez komplikácií vyžaduje neustále používanie diéty č. 7 s normálnym obsahom bielkovín (1 g na 1 kg telesnej hmotnosti), sacharidov a tukov, s obmedzením soli na 3–5 g a tekutín na 0,8–1,0 litra denne. . V akútnom štádiu sa používa diéta č. 7 B s obmedzením bielkovinových potravín, prísnym príjmom tekutín (deň vopred sa vylúči o 200 ml moču viac) a obmedzením soli na 2 g (v potravinách), teda jedlo sa nesolí. Pri chronickej glomerulonefritíde v štádiu dekompenzácie je potrebná diéta č. 7 A so znížením obsahu kalórií v potravinách o tretinu normy, minimálnym obsahom bielkovín a úplným obmedzením sodíka a tekutín ako pri diéte 7. B.
Základom výživy by mali byť zeleninové, mliečne a cereálne jedlá. Jedlo by sa malo pripravovať pečením, varením, dusením.

Základom výživy pri chronickej glomerulonefritíde by mali byť obilniny, zeleninové jedlá, polievky, šaláty
Vzorové menu pre chronickú glomerulonefritídu - tabuľka
| Stravovanie | Raňajky | Druhé raňajky (obed) | Večera | Olovrant | Večera |
| Možnosti stravovania (na výber) |
|
|
|
|
|
Fyzioterapia
Fyzioterapeutické postupy sú predpísané počas obdobia remisie a sú zamerané na zlepšenie metabolické procesy, krvný obeh a zmiernenie zápalu.
Používajú sa tieto metódy:
- elektroforéza v oblasti obličiek s Eufylínom, glukonátom vápenatým, antiseptikom a antihistaminikami;
- UHF na odstránenie zápalového procesu;
- SMV terapia - vystavenie elektromagnetickému poľu s určitou frekvenciou a vlnovou dĺžkou na zlepšenie mikrocirkulácie a odstránenie zápalovej reakcie;
- induktotermia - použitie vysokej frekvencie magnetické pole normalizovať krvný obeh v glomerulách;
- ožarovanie krížov infračervenými lúčmi (Sollux lampa) na zlepšenie prietoku krvi v obličkových tubuloch.

Fyzioterapia chronickej glomerulonefritídy je zameraná na odstránenie zápalu a normalizáciu krvného obehu v obličkách
Chirurgické metódy
Samotná glomerulonefritída nevyžaduje chirurgický zákrok. Pomoc chirurgov môže byť potrebná v prípade závažných komplikácií - nefrosklerózy (zmenšenie obličiek), čo vedie k chronickej urémii. V tomto prípade sa vykonáva pravidelná hemodialýza a ak je nedostatočne účinná, pristupuje sa k transplantácii obličky. Glomerulonefritída sa však môže opakovať aj v transplantovanom orgáne.
Tradičné metódy liečby
Používajte iba metódy tradičná medicína namiesto tradičná liečba je zakázané. Glomerulonefritída je závažná patológia vedúca k vážnym následkom, vrátane smrteľný výsledok. Musíte si to pamätať a nezanedbávať predpísané lieky. Užívanie bylín treba konzultovať aj s lekárom, pretože niektoré rastliny tradične používané populistami pri liečbe ochorení obličiek nemožno použiť pri zápaloch glomerulov. Medzi takéto bylinky patrí medvedica obyčajná (medvedica) a praslička roľná, ktoré majú silný diuretický účinok, ale môžu zvýšiť hematúriu.
Pri chronickom zápale zmiernia stav pacienta nasledujúce lieky:
- Protizápalová, diuretická zbierka:
- Vezmite v rovnakých častiach brezové listy, šípky, drvené korene petržlenovej vňate, oceľovky a ľubovníka, semienka anízu.
- Vezmite 1 veľkú lyžicu zmesi a nalejte pohár studenej vody na 40 minút.
- Vložte do vodného kúpeľa a varte 15 minút.
- Ochlaďte a preceďte.
- Odvar pite v malých porciách počas dňa.
- Obličkový čaj na opuchy:
- Polievkovú lyžicu byliny Orthosiphon zalejte vodou (200 ml).
- Varte vo vodnom kúpeli 10 minút.
- Nechajte vychladnúť a preceďte.
- Pite 100 ml dvakrát denne pol hodiny pred jedlom.
- Zbierka diuretík:
- V rovnakých pomeroch musíte brať bylinky, listy čierna ríbezľa, žihľava, kvety nevädze a petržlenová vňať.
- Rozdrvte všetky komponenty, premiešajte, vezmite lyžicu zmesi a pridajte vodu (250 ml).
- Varte vo vodnom kúpeli 15 minút.
- Nalejte do termosky a nechajte 1,5 hodiny.
- Precedíme a pridáme prevarenú vodu na pôvodný objem.
- Pite 50 ml 4-krát denne pred jedlom.
- Zbierka na zlepšenie metabolických procesov a zmiernenie zápalu:
- Vezmite po 1 lyžici borievky a chmeľových plodov, brezy a listov ríbezlí.
- Pridajte k nim 2 polievkové lyžice brusníc a listov skorocelu, 4 polievkové lyžice jahôd a šípky.
- Všetko pomelte.
- Vezmite 2 lyžice zmesi, pridajte vodu (600 ml) a držte vo vodnom kúpeli 20 minút.
- Kmeň a užívajte 100 ml trikrát denne teplý.
Ako diuretikum a protizápalové činidlo môžete použiť nálev z bazy čiernej (1 lyžica na pohár vriacej vody). Na odstránenie prebytočnej tekutiny sa odporúča kukuričný hodváb a ak je v krvi vysoká hladina dusíka, odporúča sa farmaceutický roztok. alkoholová tinktúra Fazuľa lespedeza (Lespenefril). Tinktúra sa užíva 1 čajová lyžička 2 krát denne.
Fotogaléria: rastliny na liečenie chorôb
 Orthosiphon tyčinka sa odporúča pri nefrotickej forme glomerulonefritídy efektívne odstránenie opuch
Orthosiphon tyčinka sa odporúča pri nefrotickej forme glomerulonefritídy efektívne odstránenie opuch  Jahody čistia krv, zmierňujú zápal a normalizujú metabolizmus
Jahody čistia krv, zmierňujú zápal a normalizujú metabolizmus  Kukuričný hodváb- časom overené diuretikum
Kukuričný hodváb- časom overené diuretikum  Šípky majú všeobecný posilňujúci a protizápalový účinok
Šípky majú všeobecný posilňujúci a protizápalový účinok  Lespedeza je rastlina, ktorá dokáže znížiť hladinu dusíka v krvi
Lespedeza je rastlina, ktorá dokáže znížiť hladinu dusíka v krvi  List brusnice je silné diuretikum a protizápalové činidlo
List brusnice je silné diuretikum a protizápalové činidlo  Brezové listy majú mierny diuretický a protizápalový účinok
Brezové listy majú mierny diuretický a protizápalový účinok  Plody borievky účinne zmierňujú zápal a normalizujú diurézu
Plody borievky účinne zmierňujú zápal a normalizujú diurézu  Koreň petržlenu má diuretické a protizápalové vlastnosti
Koreň petržlenu má diuretické a protizápalové vlastnosti
Prognóza a komplikácie ochorenia
Aktívna liečba patológie vám umožňuje minimalizovať prejavy ochorenia (edém, hypertenzia), výrazne oddialiť rozvoj chronického zlyhania obličiek a predĺžiť život pacienta. Všetci pacienti s chronickým zápalom glomerulov sú doživotne evidovaní na dispenzarizácii.
Prognóza liečby závisí od formy ochorenia: najpriaznivejšiu prognózu má latentná, závažnejšie sú hematúrne a hypertenzné formy, najnepriaznivejšie sú zmiešané a nefrotické formy.
Komplikácie, ktoré zhoršujú prognózu:
- tromboembolizmus;
- pleuropneumónia;
- pyelonefritída;
- renálna eklampsia.
Chronická glomerulonefritída vedie k zmenšeniu orgánu a rozvoju chronického zlyhania obličiek, ktoré je spojené s urémiou, pri ktorej musí pacient pravidelne podstupovať hemodialýzu. V prípade patológie je pacientovi pridelené zdravotné postihnutie, ktorého skupina závisí od stupňa renálnej dysfunkcie.
Prevencia
Faktory, ktoré vyvolávajú vývoj nezvratných zmien v obličkách, sú najčastejšie streptokokové a vírusové infekcie, ako aj mokrá hypotermia. Preto je potrebné minimalizovať ich vplyv. Aby sa zabránilo rozvoju choroby, je potrebné:
- viesť zdravý životný štýl;
- vytvrdnúť;
- včas liečiť infekčné choroby a patológie genitourinárneho systému;
- jesť racionálne.
Glomerulonefritída zanecháva vážny dojem na kvalitu života človeka. Chronický zápal obličkových glomerulov nie je možné úplne vyliečiť, ale možno dosiahnuť stabilnú remisiu a výrazne oddialiť následky ochorenia. Na tento účel je potrebné absolvovať kompletné terapeutické kurzy, dodržiavať diétu a neodmietať liečbu proti relapsu, vrátane fyzioterapeutických sedení a návštev sanatórií.
 Akútna glomerulonefritída, ktorá sa nevylieči do jedného roka, sa považuje za chronickú. Pravdepodobnosť takéhoto prechodu je obzvlášť vysoká v prípade predčasnej alebo nedostatočne účinnej liečby a prítomnosti ložísk chronickej infekcie v tele.
Akútna glomerulonefritída, ktorá sa nevylieči do jedného roka, sa považuje za chronickú. Pravdepodobnosť takéhoto prechodu je obzvlášť vysoká v prípade predčasnej alebo nedostatočne účinnej liečby a prítomnosti ložísk chronickej infekcie v tele.
Nepriaznivé životné podmienky, keď je teplota v miestnosti dlhodobo nízka, ako aj ťažká fyzická práca môžu prispieť k rozvoju chronickej glomerulonefritídy. Niekedy sa glomerulonefritída, ktorá začína akútne, môže vyvinúť do subakútnej malígnej extrakapilárnej glomerulonefritídy s rýchlo progresívnym priebehom.
Chronická forma ochorenia však nemusí nevyhnutne predstavovať pokračovanie akútnej glomerulonefritídy, často je nezávislá primárne ochorenie. Chronická glomerulonefritída niekedy trvá mnoho rokov a vedie k zmenšeniu obličiek a smrti pacienta na chronické zlyhanie obličiek.
Existujú nasledujúce klinické formy chronickej glomerulonefritídy:
- nefrotická forma,
- latentná forma,
- hypertenzná forma,
- zmiešaná forma,
- hematurickej forme.
Najčastejšou formou nefrotického syndrómu je primárny nefrotický syndróm. Je charakterizovaná kombináciou nefrotického syndrómu so známkami zápalového poškodenia obličiek. Ochorenie môže mať dlho pred vznikom príznakov glomerulonefritídy príznaky len nefrotického syndrómu. Pri chronickom zlyhaní obličiek sa závažnosť nefrotického syndrómu znižuje, ale krvný tlak sa výrazne zvyšuje.
Latentná formaČasté je aj ochorenie, ktoré sa vo väčšine prípadov prejavuje len ako ľahký močový syndróm bez zvýšeného krvného tlaku a objavenia sa opuchov. Môže trvať 10–20 rokov aj viac, no v konečnom dôsledku stále vedie k rozvoju urémie – otravy krvi (a ňou aj celého tela) zložkami moču.
Hypertenzívna forma sa vyskytuje u 20 % pacientov s chronickou glomerulonefritídou. Najčastejšie je táto forma ochorenia dôsledkom vývoja latentnej formy akútnej glomerulonefritídy. Medzi príznakmi dlhodobo prevláda výrazná hypertenzia, menej výrazný je močový syndróm.
Krvný tlak sa môže počas dňa veľmi meniť pod vplyvom rôznych faktorov. Rozvíja sa hypertrofia ľavej srdcovej komory, nad aortou sa ozýva prízvuk druhého tónu a pozorujú sa zmeny na funde vo forme neuroretinitídy. Hypertenzia však spravidla stále nezhubne a krvný tlak, najmä diastolický, nedosahuje vysoké hodnoty.
V zmiešanej forme sú súčasne prítomné nefrotické a hypertenzné syndrómy.
Hematurická forma nastáva o 6.-10 % prípad rozvoja chronickej glomerulonefritídy. S touto formou ochorenia je v moči prítomná krv. Potreba izolovať chorobu do samostatnej formy je spôsobená tým, že v niektorých prípadoch sa chronická glomerulonefritída môže prejaviť bez iných príznakov a celkových príznakov.
Formy chronickej glomerulonefritídy môže periodicky spôsobiť recidívy, ktoré veľmi pripomínajú alebo úplne opakujú obraz prvého záchvatu akútnej glomerulonefritídy. Exacerbácie sú bežné najmä na jeseň a na jar a vyskytujú sa v priebehu 1–2 dní po vystavení pôsobeniu vonkajšieho dráždidla, najčastejšie streptokokovej infekcie. Pri akejkoľvek forme chronickej glomerulonefritídy, ak sa neprijmú vhodné opatrenia, choroba prejde do posledného štádia - sekundárnej vrásčitej obličky.
Glomerulonefritída - difúzne ochorenie obličky, ktoré sa vyvíjajú prevažne na imunitnom základe. Ochorenie je charakterizované primárnym poškodením glomerulárneho aparátu, následným postihnutím zostávajúcich štruktúr obličky a progresívnym priebehom, ktorý vedie k rozvoju nefrosklerózy a tvorbe sekundárnej zvrásnenej obličky: výsledkom ochorenia je zlyhanie obličiek .
Chronická glomerulonefritída je hlavnou príčinou chronického zlyhania obličiek. Chronická glomerulonefritída je najčastejšie nezávislé ochorenie, ale môže byť aj jedným z prejavov inej patológie (napríklad hemoragická vaskulitída, infekčná endokarditída systémový lupus erythematosus atď.).
Ako nezávislé ochorenie sa vyskytuje prevažne u mladých mužov a žien zrelý vek. Toto je jedno z najčastejších ochorení obličiek. Chronická glomerulonefritída sa spravidla vyvíja po akútnej glomerulonefritíde. Môže sa vyvinúť bezprostredne po ňom alebo po viac či menej dlho.
Súčasne vývoj chronickej glomerulonefritídy bez predchádzajúceho akútne obdobie- takzvaná primárna chronická nefritída. Rozvoj chronickej glomerulonefritídy je uľahčený prítomnosťou ložísk infekcie v tele pacienta, oslabením jeho reaktivity a ochladením.
Symptómy a diagnostika chronickej glomerulonefritídy
Existuje niekoľko klinických variantov chronickej glomerulonefritídy. Klinický obraz Ochorenie môže byť rôzne vo svojich prejavoch v závislosti od variantu ochorenia.
V súčasnosti existuje 5 typov glomerulonefritídy:
- latentný;
- hematurický;
- hypertenzná;
- nefrotické;
- zmiešané (nefroticko-hypertenzívne).
V každej z týchto možností sa rozlišujú dve obdobia: kompenzácia a dekompenzácia (v závislosti od stavu funkcie obličiek vylučovania dusíka). Jeden alebo iný klinický variant ochorenia je zase určený inou kombináciou troch hlavných syndrómov: močového, hypertenzného, edematózneho a ich závažnosti.
Latentná glomerulonefritída je najčastejším variantom (vyskytuje sa v 45 % prípadov). Prejavuje sa ako izolované zmeny v moči: mierna proteinúria, hematúria, mierna leukocytúria; Dochádza k veľmi miernemu zvýšeniu krvného tlaku. Priebeh je zvyčajne pomaly progresívny. Pacient je práceneschopný, ale vyžaduje neustále ambulantné sledovanie.
Hematurická glomerulonefritída je pomerne zriedkavý variant ochorenia (vyskytuje sa v 5 % prípadov). Prejavuje sa ako konštantná hematúria, niekedy s epizódami hrubej hematúrie. Konečná diagnóza sa robí v nemocnici, kde sa dôkladne odlišná diagnóza s urologickou patológiou je vylúčený nádor. Následne je pacient pozorovaný v ambulantné zariadenie. Priebeh je priaznivý, zlyhanie obličiek sa vyvíja zriedkavo.
Hypertenzná glomerulonefritída sa vyskytuje v 20% prípadov. Je charakterizovaná zvýšeným krvným tlakom a minimálnymi zmenami v moči (malá proteinúria a hematúria). Arteriálna hypertenzia je pacientmi dobre tolerovaná a pri absencii edému pacient dlhodobo nekonzultuje lekára. Priebeh ochorenia je priaznivý, pripomína latentnú formu chronickej glomerulonefritídy.
Väčšina hrozná komplikácia Touto možnosťou sú záchvaty srdcovej astmy ako prejav srdcového zlyhania ľavej komory. Vo všeobecnosti je priebeh tohto variantu dlhodobý, ale stabilne progredujúci s povinným výsledkom pri chronickom zlyhaní obličiek.
Prvým príznakom chronického zlyhania obličiek je zníženie relatívnej hustoty moču (hyposténúria) so zvýšením množstva vylúčeného moču a jeho prebytku nad množstvo vypitých tekutín (polyúria), zvýšenie diurézy a nočného času (noktúria). ). Následne relatívna hustota zostáva nízka – pod 1010 (izostenúria). Na identifikáciu týchto príznakov sa vykoná Zimnitsky test, ktorý vám umožní vyhodnotiť schopnosť obličiek koncentrovať a zriediť moč.
Pri vykonávaní tohto testu sestra dbá na to, aby sa pacient vymočil presne v stanovenom čase (v noci, ak je to potrebné, pacienta treba zobudiť) a každé 3 hodiny starostlivo odoberá moč. Predtým pacientovi pripomína, že Zimnitského test sa vykonáva za štandardných podmienok. vodný režim(asi 1,2 litra tekutín denne) a pri vysadení diuretík.
Po dokončení zberu moču (zvyčajne o 6:00) sestra zmeria objem každej porcie a zaznamená ho do denníka. Ďalej sa pomocou urometra stanoví relatívna hustota moču v každej porcii a denná diuréza (celkové množstvo moču vo všetkých porciách). Denná a nočná diuréza sa vypočítava oddelene.
Nefrotická glomerulonefritída sa vyskytuje u 25 % pacientov s chronickou glomerulonefritídou a vyskytuje sa s pretrvávajúcim edémom, závažnou proteinúriou a zníženou diurézou; relatívna hustota moču je vysoká. Významné zmeny sa zistia, keď biochemická analýza krv: výrazné zníženie hladín bielkovín (hypoproteinémia), najmä v dôsledku albumínu (hypoalbuminémia) a zvýšenie množstva cholesterolu (hypercholesterolémia).
Priebeh tohto variantu je zvyčajne stredne progresívny, ale je možná aj rýchla progresia s rozvojom ochorenia obličiek. V takýchto prípadoch rýchlo klesá edém, zvyšuje sa krvný tlak a relatívna hustota moču klesá v dôsledku zhoršenej koncentračnej funkcie obličiek.
Nefrotický syndróm sa prejavuje aj u pacientov so zmiešaným klinickým variantom nefritídy, iba u nich sa od samého začiatku ochorenia kombinuje s hypertenzným syndrómom. Toto je najťažšia skupina pacientov. Napriek tomu, že zmiešaný variant sa vyskytuje len v 7 % prípadov, v nemocnici takíto pacienti, ako aj pacienti s nefrotickým variantom tvoria prevažnú časť pacientov.
Starostlivosť o pacienta je rovnaká ako pri nefrotickej verzii akútnej glomerulonefritídy. Zmiešaná verzia zápalu obličiek sa vyznačuje stabilne progresívnym priebehom a rýchly rozvoj chronické zlyhanie obličiek.
Liečba chronickej glomerulonefritídy
Liečba pacientov s chronickou glomerulonefritídou je určená klinickým variantom, progresiou patologického procesu v obličkách a vyvíjajúcimi sa komplikáciami. Účinná liečba arteriálnej hypertenzie, opuch a infekčné komplikácie predlžuje život pacientov a odďaľuje rozvoj zlyhania obličiek.
Počas liečby sú bežné nasledujúce opatrenia:
- dodržiavanie určitého režimu;
- diétne obmedzenia;
- lieková terapia (nie je povinná).
Režim každého pacienta je určený klinickými prejavmi ochorenia. Všetkým je spoločná potreba vyhýbať sa ochladzovaniu, nadmernej fyzickej a psychickej únave. Nočná práca, práca vonku v chladnom období, v horúcich dielňach a vlhkých miestnostiach je prísne zakázaná. Počas dňa sa odporúča odpočívať na lôžku 1-2 hodiny.
Raz ročne musí byť pacient hospitalizovaný. V prípade prechladnutia treba pacienta držať doma a po prepustení do práce mu urobiť kontrolné vyšetrenie moču a pri najmenšom náznaku exacerbácie ho hospitalizovať. Systematický konzervatívna liečba chronické ložiská infekcie: tonzilitída, adnexitída, periodontitída.
Diéta závisí od klinického variantu chronickej glomerulonefritídy a funkčného stavu obličiek. V prípade chronickej glomerulonefritídy s izolovaným močovým syndrómom a zachovanou funkciou vylučovania dusíka možno predpísať všeobecnú tabuľku (diéta č. 15), ale príjem by mal byť obmedzený stolová soľ až 8-10 g denne; obmedzené na mäsové bujóny.
Pri chronickej glomerulonefritíde hypertenzných a nefrotických variantov sa množstvo kuchynskej soli znižuje na 6 g denne a pri zvýšení edémov až na 4 g Množstvo prijatých tekutín zodpovedá dennej diuréze.
Proteín sa podáva v dávke 1 g na 1 kg telesnej hmotnosti (diéta č. 7) s pridaním zodpovedajúceho množstva denná strata veverička. Proteín je obmedzený pri prvých príznakoch zlyhania obličiek; U týchto istých pacientov sa príjem tekutín zvyšuje na 2 litre denne.
Medikamentózna terapia pozostáva z aktívnej terapie zameranej na elimináciu exacerbácie patologického procesu v obličkách a symptomatickej terapie ovplyvňujúcej jednotlivé príznaky choroby a rozvíjajúce sa komplikácie. Táto liečba je indikovaná u pacientov, u ktorých je ťažké očakávať spontánnu remisiu.
Aktívna terapia zahŕňa:
Glukokortikosteroidy sú kontraindikované pri rozvoji zlyhania obličiek. Symptomatická terapia vykonávané podľa rovnakých zásad ako pri akútnej glomerulonefritíde.
Po prepustení z nemocnice je pacient evidovaný na ambulancii a ambulantne sledovaný. Ambulantné pozorovanie je zamerané na včasné odhalenie exacerbácia ochorenia a kontrola nad funkčný stav obličky Včasná, racionálna liečba prechladnutia je potrebná.
Pacienti dostávajú aktívne medikamentózna liečba, pretože často zahŕňa glukokortikosteroidy alebo cytostatiká vo veľkých dávkach dlhodobo.
Minimálne raz za mesiac sa všetci pacienti s chronickou glomerulonefritídou podrobia testu moču. Psychologická rehabilitácia pacientov je veľmi dôležitá. Zahŕňa aktivity zamerané na viac rýchla adaptácia k chorobe, eliminácii stav úzkosti, pocity pochybností o sebe v dôsledku choroby.
Schopnosť pacienta pracovať sa určuje individuálne. Je vhodné zachovať rovnakú profesiu, ak pracovné podmienky vylučujú výskyt prechladnutia a iných nepriaznivých účinkov. Ak je chronický zápal obličiek kompenzovaný a obličky sa vyrovnávajú s vylučovaním dusíkatých odpadov, potom možno pacienta pri dodržaní určitého režimu považovať za obmedzene spôsobilého na ľahkú a neúnavnú prácu.
Racionálne využívanie fyzickej aktivity a sanatórium-rezortná liečba prispievajú k udržaniu pracovnej kapacity. Sanatóriá na liečbu takýchto pacientov sa nachádzajú v horúcom klimatickom pásme: v lete - to je juh Ukrajiny, Severný Kaukaz a južné pobrežie Krymu; v období jar-leto-jeseň - polopúštne podnebie Turkménska (Ašchabad, Bayram-Ali) a Uzbekistanu (Bukhara).
Liečba v klimatických strediskách je indikovaná u pacientov s chronickou glomerulonefritídou s izolovaným močovým syndrómom, najmä s ťažkou proteinúriou. Pacienti s nefritickým variantom (pri absencii exacerbácie) as hypertenzným variantom, ale s miernym zvýšením krvného tlaku, môžu byť tiež poslaní do letovísk. Dĺžka liečby by mala byť najmenej 40 dní.
Ak dôjde k účinku, ošetrenie sa opakuje nasledujúci rok. Priemerná dĺžka života pacientov s chronickou glomerulonefritídou závisí od klinického variantu ochorenia a stavu funkcie vylučovania dusíka obličkami. Prognóza je priaznivá pre latentný variant, závažná pre hypertenzné a hematúrne varianty, nepriaznivá pre nefrotické a najmä zmiešané formy chronickej glomerulonefritídy.
Prevencia chronickej glomerulonefritídy
Primárna prevencia chronickej glomerulonefritídy spočíva v racionálnom otužovaní, znižovaní citlivosti na chlad, racionálnej liečbe chronických ložísk infekcie a používaní vakcín a sér len na prísne indikácie. Sekundárna prevencia chronická glomerulonefritída je prevencia exacerbácií ochorenia, racionálna liečba a prevencia prechladnutia.