සිරුරෙන් සියයට 90ක් පිළිස්සීමෙන් බේරෙන්න පුළුවන්ද? පිළිස්සීමේ බරපතලකම පුරෝකථනය කිරීම. මූලික රෝග විනිශ්චය පියවර ලැයිස්තුව
මැදිවියේ වැඩිහිටියන් තුළ, පළමු උපාධියේ හෝ II-III උපාධියේ සම්පූර්ණ පිළිස්සීමක් > 30% ක් වන විට තත්ත්වය බරපතල ලෙස සලකනු ලැබේ; III b-IV උපාධිය > 10-15% පිළිස්සීමක් ජීවිතයට තර්ජනයක් ලෙස සැලකේ.
1. "සිය ගණනක" පාලනය- වයස + පිලිස්සුම් ප්රතිශතයේ මුළු ප්රදේශය: 60 දක්වා - පුරෝකථනය වාසිදායකය, 61-80 - සාපේක්ෂව හිතකර, 81-100 - සැක සහිත, 101 හෝ ඊට වැඩි - අහිතකර (වැඩිහිටියන් සඳහා පමණි).
2. ෆ්රෑන්ක් දර්ශකයගැඹුරු පිළිස්සීමක් රෝගියාගේ තත්වය මතුපිට පිළිස්සීමට සාපේක්ෂව තුන් ගුණයකින් නරක අතට හැරේ යැයි උපකල්පනය මත පදනම් වේ, එබැවින් මතුපිට පිළිස්සීමෙන් 1% එකකට සමාන නම්, ගැඹුරු පිළිස්සීමක් ඒකක 3 ට සමාන වේ. මතුපිට හා ගැඹුරු පිළිස්සුම් සඳහා දර්ශකවල එකතුව ෆ්රෑන්ක් දර්ශකය වේ. ෆ්රෑන්ක් දර්ශකය ඒකක 30 ට වඩා අඩු නම් පිළිස්සීමක් සඳහා පුරෝකථනය හිතකර වේ; සාපේක්ෂව හිතකර - ඒකක 30-60 නම්, සැක සහිත - ඒකක 61-90, අවාසිදායක - ඒකක 91 ට වැඩි.
පිළිස්සුම් රෝගය
ශරීරයේ මතුපිටින් 15% කට වඩා වැඩි ප්රදේශයක් සහිත මතුපිට පිළිස්සුම් සමඟ හෝ සිරුරේ මතුපිටින් 10% කට වඩා වැඩි ප්රදේශයක් සහිත ගැඹුරු පිළිස්සුම් සමඟ, පිළිස්සුම් රෝගයක් වර්ධනය වේ - මෙය සායනික රෝග ලක්ෂණ සංකීර්ණයකි - විවිධ අවයව හා පද්ධතිවල ක්රියාකාරිත්වයේ ආබාධ, එහි සම්පූර්ණත්වය පිළිස්සුම් රෝගයක් ලෙස සැලකිය යුතුය (වැඩිහිටියන් සහ ළමුන් තුළ, ගැඹුරු තුවාල ශරීරයේ 5% ක් පවා මාරාන්තික විය හැකිය).පිළිස්සුම් රෝගයකදී කාල පරිච්ඡේද 4 ක් ඇත:
1. පිළිස්සුම් කම්පනය - දින 3 ක් දක්වා පවතී
2. පිළිස්සුම් toxemia - දින 7-8 (Petrov අනුව දින 10-15).
3. Septicotoxemia - 10 වන දින සිට (සති 2-3 සිට මාස 2-3 දක්වා) - කාලපරිච්ඡේදයේ ආරම්භය necrotic පටක ප්රතික්ෂේප කිරීම සමඟ සම්බන්ධ වේ.
4. සුවවීමේ කාලය. සමේ ශල්යකර්ම ප්රතිෂ්ඨාපනයෙන් තුවාල ස්වයංසිද්ධව සුව කිරීමෙන් පසුව එය නිරීක්ෂණය කරනු ලැබේ.
පිළිස්සුම් කම්පනය
පිළිස්සුම් කම්පනයේ විශේෂිත ලක්ෂණ වන්නේ එය කම්පන සහගත කම්පනයෙන් වෙන්කර හඳුනා ගැනීමයි: 1) රුධිරය නැතිවීම, 2) දරුණු ප්ලාස්මා පාඩුව, 3) hemolysis, 4) විශේෂිත වකුගඩු අකර්මන්යතාවය. කම්පනය වර්ධනය කිරීමේදී, ප්රධාන ව්යාධිජනක යාන්ත්රණ දෙකක් වෙන්කර හඳුනාගත යුතුය:
1. අධික වේදනා ආවේගයන් මධ්යම ස්නායු පද්ධතියේ ක්රියාකාරිත්වයේ වෙනස්කම් වලට තුඩු දෙයි - පළමුව උද්දීපනය කිරීමෙන්, පසුව බාහිකයේ සහ උපකෝටික ස්ථරයේ නිෂේධනය, සානුකම්පිත ස්නායු පද්ධතියේ මධ්යයේ කෝපයක් සහ අන්තරාසර්ග ග්රන්ථි වල ක්රියාකාරිත්වය වැඩි වේ. මෙය රුධිරයට ACTH ප්රවාහය, පිටියුටරි ග්රන්ථියේ ප්රතිදේහජනක හෝමෝනය සහ කැටෙකොලමයින් වැඩි වීමට හේතු වේ. මෙය පර්යන්ත යාත්රා වල කැක්කුම ඇති කරයි; අත්යවශ්ය අවයවවල සනාල ස්වරය පවත්වා ගෙන යන අතරම, රුධිර නැවත බෙදා හැරීම සිදු වන අතර රුධිර පරිමාවේ පරිමාව අඩු වේ.
2. ගිනි අවුලුවන මැදිහත්කරුවන්ගේ බලපෑම යටතේ සමට සහ යටින් පවතින පටක වලට තාප හානිය හේතුවෙන් දේශීය හා දරුණු සාමාන්ය ආබාධ ඇතිවේ: ප්ලාස්මා නැතිවීම, ක්ෂුද්ර චක්ර ආබාධ, දැවැන්ත රක්තපාතය, ජල-විද්යුත් විච්ඡේදක සමතුලිතතාවයේ වෙනස්වීම් සහ අම්ල-පාදක සමතුලිතතාවය සහ වකුගඩු අක්රිය වීම.
පිළිස්සුම් කම්පනයේ ප්රධාන සාධකය වන්නේ ප්ලාස්මා නැතිවීම,කේශනාලිකා බිත්තිවල පාරගම්යතාව වැඩි වීම නිසා, පිළිස්සීමෙන් උපරිම පැය 6-8 කට පසුව, හයිපොවොලේමියාව වර්ධනය වේ, වකුගඩු, අක්මාව, අග්න්යාශයේ ක්ෂුද්ර චක්රය තවදුරටත් කඩාකප්පල් කිරීමට දායක වේ - පිළිස්සුම් ප්රදේශයේ උර්ටික් නෙරෝසිස් වර්ධනය වේ, ආමාශයික පත්රිකාවේ වණ. ප්ලාස්මා පොටෑසියම් මට්ටම ඉහළ යාමට හේතුව Hemolysis වේ. පිළිස්සීමෙන් පසු වහාම සනාල පාරගම්යතාව දුර්වල වන නමුත් පැය 6-8 කට පසු සායනිකව සැලකිය යුතු අගයක් කරා ළඟා වේ. හයිපොවොලේමියාව වර්ධනය වීම රක්තපාත ආබාධ, ක්ෂුද්ර චක්රීය ආබාධ සහ ව්යාප්ත වූ අභ්යන්තර රුධිර කැටි ගැසීමේ සින්ඩ්රෝමය ඇති කරයි. පිළිස්සීමෙන් පසු පළමු පැය තුළ, පිළිස්සුම් මතුපිට සිට, නිරෝගී සම හරහා, හුස්ම ගැනීම සහ වමනය සමඟ දැඩි වාෂ්පීකරණය හේතුවෙන් බාහිර සෛල තරල පරිමාව 15-20% කින් අඩු වේ. ඔලිගුරියා රෝගයට හේතුව vasospasm නිසා වකුගඩු රුධිර ප්රවාහය අඩුවීම, රුධිර පරිමාව අඩුවීම, hemolysis සහ රුධිරයේ rheological ගුණ උල්ලංඝනය කිරීමකි.
පිළිස්සුම් හයිපොවොලේමියාවේ යාන්ත්රණයට පහත සඳහන් සංරචක ඇතුළත් වේ: ප්ලාස්මා නැතිවීම සහ කේශනාලිකා වල රුධිර තැන්පත් වීම. විස්තීර්ණ පිළිස්සීම් සමඟ, මුළු ප්ලාස්මා පරිමාවෙන් 70-80% දක්වා පිළිස්සුණු මතුපිට හරහා අහිමි විය හැක. ප්ලාස්මා නැතිවීමට ප්රධාන හේතුව තුවාල වූ ප්රදේශයේ සහ තුවාල නොවූ ප්රදේශවල කේශනාලිකා පාරගම්යතාව වැඩි වීමයි. මෙය තාප සාධකයේ සෘජු බලපෑම සහ විවිධ නිදහස් කරන ලද භෞතික විද්යාත්මක ක්රියාකාරී ද්රව්ය (histamine, bradykinin) යන දෙකම නිසාය. රුධිර පරිමාවේ අඩුවීමක් හේතුවෙන්, hemoconcentration සිදු වන අතර, අනෙක් අතට, erythrocytes හි hemolysis සිදු වේ. hemolysis හි වක්ර ලකුණක් වන්නේ හයිපර්බිලිරුබිනීමියාව, යූරොබිලිනුරියා සහ හීමොග්ලොබිනුරියා ය. ක්ෂුද්ර චක්රය කඩාකප්පල් වේ (ක්රියාකාරී කේශනාලිකා සංඛ්යාව අඩු වේ, රුධිරයෙන් වැඩි ප්රමාණයක් විවෘත ෂන්ට් හරහා යොමු වේ, සාදන ලද මූලද්රව්යවල එකතුව ශිරා සහ කේශනාලිකා වල සෑදී ඇත, ඉන්ද්රිය පරිවහනය කඩාකප්පල් වේ, සහ රුධිර සංසරණය මධ්යගත කිරීම සිදු වේ) - මේ සියල්ල පටක වලට මග පාදයි. හයිපොක්සියා.
කම්පනයේ ශිෂේණය ඍජු අවධිය රෝගියාගේ සාමාන්ය උද්දීපනය, රුධිර පීඩනය වැඩි වීම, වේගවත් හුස්ම ගැනීම - පැය 2-5 ක් පවතින අතර පසුව ටොපිඩ් අවධිය වර්ධනය වේ. නවීන ප්රමාණවත් ප්රතිකාර මගින් මෙම අදියර වළක්වා ගත හැකිය; එය වැරදි වෛද්ය ප්රතිකාර ලබා දීම, ප්රමාණවත් ප්රතිකාරයක් ප්රමාද කිරීම, පිළිස්සුණු අමතර කම්පනයට ලක්වීම ටොපිඩ් අවධියේ වර්ධනයට සහ වඩාත් දරුණු ලෙස ගමන් කිරීමට දායක වන අතර නිෂේධනයේ සංසිද්ධි ඉදිරියට පැමිණේ.
සායනික පා course මාලාවට අනුව, පිළිස්සුම් කම්පනයේ අංශක 3 ක් ඇත:
I උපාධිය - විනාඩියකට හෘද ස්පන්දන වේගය 90, රුධිර පීඩනය - සාමාන්ය හෝ වැඩි වීම, පැයට ඩයුරිසිස් අඩු නොවේ, රෝගීන් කලබල වේ.
II උපාධිය - ශරීර මතුපිටින් 21-60% ට හානි සහිතව - නිෂේධනය, ඇඩිනේමියාව, විඥානය සංරක්ෂණය, ස්පන්දනය විනාඩියකට 100-120, අධි රුධිර පීඩනය, මිරිස්, සාමාන්ය උෂ්ණත්වයට වඩා අඩු උෂ්ණත්වය, පිපාසය, hematocrit 60-65%, පරිවෘත්තීය ආම්ලිකතාවය.
III උපාධිය පිළිස්සීමෙන් පැය 1-3 කට පසු ශරීර මතුපිට 60% ක තාප හානියක්, විඥානය ව්යාකූලත්වය, උදාසීනත්වය, මෝඩකම. ස්පන්දනය නූල් වැනි ය, A/D 80 mmHg දක්වා අඩු වේ. කලාව., macro-microhematuria, තද දුඹුරු මුත්රා ("මස් බෑවුම" වැනි), පසුව anuria, hemoconcentration, hematocrit 70% දක්වා, hyperkalemia, decompensated acidosis, t< 36º C.
පිළිස්සුම් කම්පනය පැය 2 සිට 48 දක්වා (අඩු වාර 72 දක්වා) පවතින අතර, ඉන් පසුව, හිතකර ප්රතිඵලය සමඟ, පර්යන්ත රුධිර සංසරණය සහ ක්ෂුද්ර චක්රලේඛය යථා තත්ත්වයට පත් වීමට පටන් ගනී. ශරීර උෂ්ණත්වය ඉහළ යයි, ඩයුරිසිස් සාමාන්යකරණය වේ. මෙම කාල පරිච්ෙඡ්දය තුළ, පිළිස්සුම් රෝගයේ 2 වන අදියරේ සලකුණු පෙනෙන්නට පටන් ගනී - උග්ර පිළිස්සුම් toxemia.
උග්ර පිළිස්සුම් toxemia පිළිස්සීමෙන් පසු උපරිම වශයෙන් දින 2-3 ක් වර්ධනය වන අතර දින 10-15 ක් පවතී. මෙම කාල පරිච්ඡේදයේ අවසානය පිළිස්සුම් තුවාලවල suppurative ක්රියාවලිය ආරම්භය සමග සමපාත වේ. ටොක්සිමියාව පිළිස්සුම් කම්පනය හෝ කම්පනයකින් තොරව වර්ධනය විය හැක.
ටොක්සිමියාව පිළිස්සීමප්රෝටීන් බිඳවැටීමේ නිෂ්පාදන, පිළිස්සුණු පටක වලින් අවශෝෂණය කර ගන්නා විෂ ද්රව්ය සහ ප්රතිදේහජනක ගුණ ඇති අතර, පිළිස්සුම් මතුපිට දූෂණය කරන ක්ෂුද්ර ජීවීන් විසින් ස්රාවය කරන විෂ ද්රව්යවල ප්රති result ලයක් ලෙස ශරීරය විෂ වීම යන දෙකම වර්ධනය වේ. ටොක්සිමියාවේ ප්රකාශනයන් නෙරෝසිස් වල ස්වභාවය මත රඳා පවතී: තෙත් නෙරෝසිස් සමඟ මිය ගිය පටක ඉක්මනින් ප්රතික්ෂේප වන අතර මෙම කාලය කෙටි නමුත් වඩාත් දරුණු වේ. වියළි නෙරෝසිස් සමඟ, ප්රතික්ෂේප කිරීම වැඩි කාලයක් ගත වේ, නමුත් මෙම කාල පරිච්ඡේදය වඩාත් පහසුවෙන් ඉවසාගත හැකිය.
පිළිස්සුම් ටොක්සිමියා වර්ධනය වීම විශේෂිත නොවන විෂ (histamine, serotonin) පෙනුම සමඟ සම්බන්ධ වේ. පිළිස්සීමකදී නිපදවන විෂ වල ස්වභාවය දැන් තීරණය කර ඇත - ඒවායින් සමහරක්:
1) ප්රතිදේහජනක විශේෂත්වය සහිත ග්ලයිකොප්රෝටීන;
2) lipoproteins - තාපයේ බලපෑම යටතේ ජලය අහිමි වන එන්ඩොප්ලාස්මික් පටල වලින් විෂ ද්රව්ය පිළිස්සීම;
3) විෂ සහිත ඔලිගොපෙප්ටයිඩ - මධ්යම අණු (ෆාගෝසයිටෝසිස් වළක්වයි, පටක ශ්වසනයට බාධා කරයි) ටොක්සිමියා රෝග කාරකයේ ප්රමුඛ කාර්යභාරය ඉටු කරයි;
4) බැක්ටීරියා සාධකය - ආසාදන මූලාශ්රය - සමේ මයික්රොෆ්ලෝරා, ඉහළ ශ්වසන පත්රිකාව, රෝහල් පරිසරයේ ශාක.
ටොක්සිමියාවේ ප්රධාන රෝග ලක්ෂණ නම්: මධ්යම සම්භවයක් ඇති උෂ්ණත්වය 38-39˚ C දක්වා වැඩි වීම (මස්තිෂ්ක ශෝථය, තාපගතිකරණ ආබාධ), කැළඹීම, ව්යාකූලත්වය, නින්ද නොයාම, විෂ සහිත මයෝකාඩයිටිස් හි හෘද ප්රකාශන (ටායිචාර්ඩියා, නාද අඳුරු වීම, අධි රුධිර පීඩනය, කුඩා සංසරණ තදබදය), නියුමෝනියාවේ නාභිගත වීම. ආමාශ ආන්ත්රයික පත්රිකාවෙන්: ඇනරෙක්සියා, පිපාසය, වමනය, වියළි දිව, සෙංගමාලය; විෂ සහිත කාල පරිච්ෙඡ්දය තුළ, ප්ලාස්මා නැතිවීම නතර වේ, රුධිර සෙරුමයේ ඉහළ ප්රෝටිලයිටික් ක්රියාකාරිත්වය රුධිරයේ සටහන් වේ. පිළිස්සුම් toxemia 10-15 (Gostishchev 7-8 අනුව) දින. අක්මාව විශාල විය හැක. රුධිරයේ - වේගයෙන් වර්ධනය වන රක්තහීනතාවය, hypoproteinemia, bilirubin වැඩි (වක්ර සහ සෘජු). මුත්රා වල ප්රෝටීන් සහ වාත්තු ඇත; මෙම අදියරේදී රෝගීන් බොහෝ විට මිය යයි. මරණයට ආසන්නතම හේතුව බොහෝ විට නියුමෝනියාවයි.
Septicotoxemia- පිළිස්සීමෙන් දින 10-14 කට පසුව. උග්ර විෂ වීම අනුගමනය කරන අතර ප්රකෘතිමත් වන තෙක් (පිළිස්සුම් මතුපිට එපිටිලියල් කිරීම) හෝ රෝගියා මිය යන තෙක් පවතී. ආරම්භයේ කාලය, පිළිස්සුම් පත්රව ප්රතික්ෂේප කිරීම සහ දේශීය පවිත්ර ක්රියාවලිය ආරම්භ කිරීම සමග සමපාත වේ.
මෙම කාල පරිච්ඡේදය අදියර 2 කට බෙදා ඇත:
සති 2-3 කින් තුවාලය සම්පූර්ණයෙන් පිරිසිදු කිරීම සඳහා පත්රව ප්රතික්ෂේප කිරීම ආරම්භයේ සිට අදියර I;
තුවාල සම්පූර්ණයෙන්ම සුව වන තුරු කැටි ගැසීම් වල පැවැත්මේ II අදියර.
පළමු අදියර සායනය:
එය toxemia සමඟ බොහෝ පොදු වේ - purulent විෂ වීමේ සලකුණු (අධික උණ, දුර්වලතාවය, මිරිස්, රක්තහීනතාවය, විෂ සහිත හෙපටයිටිස්).
II අදියර සංලක්ෂිත වේබෝවන ස්වභාවයේ විවිධ සංකූලතා වල පෙනුම: අ) නියුමෝනියාව, ආ) උග්ර ආමාශ ආන්ත්රයික වණ (කර්ලින්), ඇ) පිළිස්සුම් වෙහෙස - තුවාල සුව නොවේ, කැට පරිණත නොවේ, ඈ) සෙප්සිස් පිළිස්සීම - මුල් - වේගවත් කාල පරිච්ඡේදයේදී පිළිස්සුම් තුවාලයේ දැවිල්ල සහ ප්රමාද සෙප්සිස් - තුවාල වීමෙන් සති 5-6 කට පසුව (තුවාල මිය ගිය පටක වලින් ඉවත් වූ විට).
සාමාන්යයෙන් 10-12 වන දින, බොහෝ විට සිරුරේ මතුපිටින් 5-7% ඉක්මවන ගැඹුරු පිළිස්සුම් ඇති රෝගීන් හෝ පුළුල් මතුපිට පිළිස්සුම් ඇති රෝගීන් තුළ, මෙය පිළිස්සුම් තුවාලයේ suppuration වේ. නමුත් පසුව සෙපිකොටොක්සිමියාවේ ප්රකාශනයන් තුවාලය හරහා ප්රෝටීන් සැලකිය යුතු ලෙස අහිමි වීම සහ දිරාපත්වන නිෂ්පාදන අවශෝෂණය කිරීම හේතු වේ. මෙම කාලය සමේ සුව කිරීම හෝ ශල්යකර්ම ප්රතිෂ්ඨාපනය දක්වා පවතී. allo- හෝ xenografts සමඟ සමේ දෝෂ තාවකාලිකව වසා දැමීම පාඨමාලාව සමනය කරයි, නමුත් septicotoxemia ඉවත් නොකරයි. සායනිකව, සෙප්ටිකොටොක්සිමියාව ප්රතිශෝධිත උණ මගින් සංලක්ෂිත වේ - නින්ද නොයාම, ටායිචාර්ඩියා (විෂ සහිත මයෝකාඩයිටිස් සහ ක්ෂුද්ර චක්රීය ආබාධවල රෝග ලක්ෂණ පවතී), ආහාර අරුචිය හා සම්බන්ධ පෝෂණ ඩිස්ට්රොෆි සංසිද්ධි, ආමාශයික ක්රියාකාරිත්වය දුර්වල වීම, බැක්ටීරියාව පෙනීම, පිටාර ගැලීම, පිටාර ගැලීම. නෙරෝටික් පටක ප්රතික්ෂේප කිරීම සහ කැටිති වර්ධනය වීමත් සමඟ පිළිස්සුම් රෝගයේ ගමන් මග උපකල්පිත වේ. සාමාන්ය purulent ආසාදනය සහ sepsis පෙරට පැමිණේ. විෂ වීම හේතුවෙන් බොහෝ රෝග ලක්ෂණ පෙර අවධිය සමග සමපාත වේ. Hypoproteinemia, රක්තහීනතාවය සහ විඩාව දිගටම හා වැඩි වේ. මෙම අදියර ගැඹුරු සහ පුළුල් පිලිස්සුම් වල ලක්ෂණයකි.
අප සෑම කෙනෙකුම අපගේ ජීවිත තුළ පිළිස්සුම් තුවාල ලබා ඇත. පිළිස්සුම් ප්රදේශය වෙනස් වේ, නමුත් සංවේදනයන් සෑම විටම සමාන වේ: බලපෑමට ලක් වූ ප්රදේශයට උණුසුම් ගල් අඟුරු යොදන ලෙස. තවද ජලය, අයිස් හෝ සීතල සම්පීඩනය මෙම හැඟීම ජයගත නොහැක.
වෛද්ය විද්යාත්මක දෘෂ්ටි කෝණයකින්, පිළිස්සීමක් යනු අධික උෂ්ණත්වයකින් හෝ අම්ල, ක්ෂාර සහ බැර ලෝහ ලවණ වැනි අධික ක්රියාකාරී රසායනික ද්රව්ය නිසා ඇතිවන පටක හානියකි. තත්වයේ බරපතලකම තීරණය වන්නේ හානියේ ගැඹුර සහ හානියට පත් පටක ප්රදේශය අනුව ය. විකිරණ හෝ විදුලි කම්පනයෙන් ලැබුණු පිළිස්සුම් විශේෂ ආකාර තිබේ.
වර්ගීකරණය
පිළිස්සුම් වර්ගීකරණය හානියේ ගැඹුර සහ වර්ගය මත පදනම් වේ, නමුත් සායනික ප්රකාශනයන්, වෛද්ය උපක්රම හෝ තුවාල වර්ගය අනුව බෙදීමක් ඇත.
පිළිස්සුම් ගැඹුර අනුව වර්ගීකරණය කර ඇත:
- පළමු උපාධිය සමේ ඉහළ ස්ථරයට පමණක් හානි වීමෙන් සංලක්ෂිත වේ. බාහිරව, මෙය රතු පැහැය, සුළු ඉදිමීම සහ වේදනාව ලෙස විදහා දක්වයි. දින තුන හතරකට පසු රෝග ලක්ෂණ අතුරුදහන් වන අතර එපිටිලියම් හි බලපෑමට ලක් වූ ප්රදේශය නව එකක් මගින් ප්රතිස්ථාපනය වේ.
- බාසල් ස්ථරයට පහළින් ඇති එපීඩර්මිස් වලට හානි වීමෙන් 2 වන අංශක පිළිස්සීමක් පෙන්නුම් කරයි. වලාකුළු සහිත අන්තර්ගතයන් සහිත බුබුලු සම මතුපිට දිස් වේ. සුව කිරීම සති දෙකක් දක්වා පවතී.
- තාප හානිය සිදු වන විට, එපීඩර්මිස් පමණක් නොව, ඩර්මිස් ද වේ.
- A ශ්රේණිය: තුවාලයේ පතුලේ ඇති ඩර්මිස් අර්ධ වශයෙන් නොවෙනස්ව පවතී, නමුත් තුවාල වූ විගසම එය කළු පත්රවයක් මෙන් පෙනේ, සමහර විට එකිනෙකා සමඟ ඒකාබද්ධ විය හැකි බිබිලි මතු වේ. ප්රතිග්රාහක වලට හානි වීම නිසා පිළිස්සුම් ස්ථානයේ වේදනාවක් දැනෙන්නේ නැත. ස්වාධීන පුනර්ජනනය කළ හැක්කේ ද්විතියික ආසාදනයක් නොමැති නම් පමණි.
- B ශ්රේණිය: එපීඩර්මිස්, ඩර්මිස් සහ හයිපෝඩර්මිස් සම්පූර්ණයෙන්ම විනාශ කිරීම. - සිව්වන උපාධිය සම, මේද තට්ටුව, මාංශ පේශි සහ අස්ථි පවා පිළිස්සීමයි.
හානි වර්ගය අනුව පිළිස්සුම් වර්ගීකරණය:
- ඉහළ උෂ්ණත්වවලට නිරාවරණය වීම:
- ගින්න - බලපෑමට ලක් වූ ප්රදේශය විශාල වේ, නමුත් ගැඹුර සාපේක්ෂව කුඩා වේ. ප්රාථමික ප්රතිකාරය සංකීර්ණ වන්නේ විදේශීය සිරුරු වලින් තුවාලය පිරිසිදු කිරීම අපහසු වීමයි (ඇඳුම් වලින් නූල්, උණු කළ බොත්තම් හෝ සිපර් කෑලි).
- දියර - පිළිස්සීම කුඩා නමුත් ගැඹුරු (තුන්වන A-උපාධිය දක්වා).
- උණුසුම් වාෂ්ප - පිළිස්සීමේ සැලකිය යුතු ප්රමාණයකි, නමුත් ගැඹුර කලාතුරකින් දෙවන උපාධිය කරා ළඟා වේ. බොහෝ විට ශ්වසන පත්රිකාවට බලපායි.
- උණුසුම් වස්තූන් - තුවාලය වස්තුවේ දළ සටහන අනුගමනය කරන අතර සැලකිය යුතු ගැඹුරක් තිබිය හැක. - රසායනික ද්රව්ය:
- අම්ල කැටි ගැසීමේ නෙරෝසිස් ඇති කරයි, සහ තුවාල වූ ස්ථානයේ කැටි ගැසුණු ප්රෝටීන වල හිස්කබලක් දිස්වේ. මෙම ද්රව්යය යටින් පවතින පටක තුලට විනිවිද යාම වළක්වයි. අම්ලය ශක්තිමත් වන අතර, සමේ මතුපිටට සමීපව බලපෑමට ලක් වූ ප්රදේශය පිහිටා ඇත.
- ක්ෂාරීය ද්රවීකරණ නෙරෝසිස් සාදයි, එය පටක මෘදු කරයි සහ කෝස්ටික් ද්රව්යය ගැඹුරට විනිවිද යයි, 2 වන අංශක පිළිස්සීමක් සිදුවිය හැකිය.
- බැර ලෝහවල ලවණ පෙනුමෙන් අම්ල පිළිස්සීම් වලට සමානයි. ඔවුන් 1 වන උපාධිය පමණි. - තාක්ෂණික හෝ වායුගෝලීය විදුලිය සමඟ සම්බන්ධ වීමෙන් පසු විදුලි පිළිස්සීම් සිදු වන අතර, නීතියක් ලෙස, පිටකිරීමේ ඇතුල්වීමේ හා පිටවීමේ ස්ථානයේ පමණක් සිදු වේ.
- අයනීකරණ හෝ ආලෝක විකිරණවලට නිරාවරණය වීමෙන් පසුව විකිරණ පිළිස්සුම් ඇති විය හැක. ඒවා නොගැඹුරු වන අතර, ඒවායේ බලපෑම අවයව හා පද්ධති වලට හානි කිරීම හා සම්බන්ධ වන අතර, සෘජුවම මෘදු පටක වලට නොවේ.
- ඒකාබද්ධ පිළිස්සීම්වලට ගෑස් සහ දැල්ල වැනි හානිදායක සාධක කිහිපයක් ඇතුළත් වේ.
- ඒකාබද්ධ තුවාල පිළිස්සීමට අමතරව, අස්ථි බිඳීම් වැනි වෙනත් ආකාරයේ තුවාල ද විය හැකිය.
අනාවැකිය
පිළිස්සුම් තුවාල ලබා ඇති ඕනෑම අයෙක් (පිළිස්සුම් තුවාල ඇති ප්රදේශය රූබල් පහක කාසියකට වඩා විශාල විය) රෝග විනිශ්චය කිරීමේදී රෝගයේ වර්ධනය පිළිබඳ පුරෝකථනය වැදගත් විස්තරයක් බව දනී. බොහෝ විට, කම්පන රෝගීන් හදිසි අනතුරු, ස්වාභාවික විපත් හෝ රැකියාවට සම්බන්ධ හදිසි අවස්ථා වලට ගොදුරු වේ. එමනිසා, මිනිසුන් මුළු කණ්ඩායම් වශයෙන් හදිසි කාමරයට ගෙන එනු ලැබේ. රෝගියාගේ අනාගත තත්වයේ වෙනස්කම් පුරෝකථනය කිරීමේ හැකියාව පරීක්ෂා කිරීමේදී ප්රයෝජනවත් වන්නේ එවිටය. වඩාත් දරුණු හා සංකීර්ණ අවස්ථාවන්හිදී වෛද්යවරුන් විසින් ප්රථමයෙන් ප්රතිකාර කළ යුතුය, මන්ද සමහර විට පැය සහ මිනිත්තු ගණන් ගනී. සාමාන්යයෙන්, පුරෝකථනය පදනම් වන්නේ හානියට පත් මතුපිට ප්රදේශය සහ තුවාලයේ ගැඹුර මෙන්ම ආශ්රිත තුවාල මත ය.
පුරෝකථනය නිවැරදිව තීරණය කිරීම සඳහා, කොන්දේසි සහිත දර්ශක භාවිතා කරනු ලැබේ (උදාහරණයක් ලෙස, ෆ්රෑන්ක් දර්ශකය). මෙය සිදු කිරීම සඳහා, බලපෑමට ලක් වූ ප්රදේශයේ සෑම ප්රතිශතයක් සඳහාම, ලකුණු එක සිට හතර දක්වා පවරනු ලැබේ. මෙය පිළිස්සීමේ මට්ටම සහ ස්ථානය මත මෙන්ම ඉහළ ශ්වසන පත්රිකාවේ පිළිස්සුම් ප්රදේශය මත රඳා පවතී. හුස්ම ගැනීමේ ගැටලුවක් නොමැති නම්, හිසට සහ බෙල්ලට පිළිස්සීමෙන් ලකුණු 15 ක් ලැබේ, තිබේ නම්, සියලු 30. පසුව සියලු ලකුණු ගණනය කරනු ලැබේ. පරිමාණයක් තිබේ:
ලකුණු 30 ට අඩු - පුරෝකථනය හිතකර ය;
- තිස් සිට හැට දක්වා - කොන්දේසි සහිත හිතකර;
- අනූවක් දක්වා - සැක සහිත;
- අනූවකට වඩා - අහිතකර.
හානියට පත් ප්රදේශය

ඖෂධයේ දී, බලපෑමට ලක් වූ පෘෂ්ඨයේ ප්රදේශය ගණනය කිරීමට ක්රම කිහිපයක් තිබේ. පිළිස්සීමේ ප්රදේශය සහ ප්රමාණය තීරණය කිරීම ශරීරයේ විවිධ කොටස්වල මතුපිට සමේ මුළු ප්රමාණයෙන් සියයට නවයක් වන බව නීතියක් ලෙස ගතහොත් කළ හැකි ය, මේ අනුව හිස සහ බෙල්ල, පපුව. , උදරය, එක් එක් අත, කලවා, කකුල් සහ පාද එක් එක් 9% වාඩි, සහ ශරීරයේ පසුපස පෘෂ්ඨය දෙගුණයක් (18%) විශාල වේ. perineum සහ ලිංගික අවයව වලට තුවාල සිදුවී ඇත්තේ සියයට එකකට පමණි, නමුත් මෙම තුවාල තරමක් බරපතල ලෙස සැලකේ.
පිලිස්සුම් ප්රදේශය තීරණය කිරීම සඳහා වෙනත් නීති තිබේ, උදාහරණයක් ලෙස ඔබේ අත භාවිතා කිරීම. මිනිස් අත්ලෙහි ප්රදේශය ශරීරයේ මුළු මතුපිටින් සියයට එකහමාරක සිට සියයට එකහමාරක් දක්වා ඇති බව දන්නා කරුණකි. හානියට පත් ප්රදේශයේ ප්රමාණය කොන්දේසි සහිතව තීරණය කිරීමට සහ තත්වයේ බරපතලකම උපකල්පනය කිරීමට මෙය අපට ඉඩ සලසයි. සිරුරේ පිළිස්සුම් ප්රතිශතය සාපේක්ෂ අගයකි. ඔවුන් වෛද්යවරයාගේ ආත්මීය තක්සේරුව මත රඳා පවතී.
සායනය

පිළිස්සුම් ඇති විය හැකි රෝග ලක්ෂණ කිහිපයක් තිබේ. මෙම නඩුවේ පිළිස්සුම් ප්රදේශය විශේෂ කාර්යභාරයක් ඉටු නොකරයි, මන්ද ඒවා පුළුල් නමුත් නොගැඹුරු ය. කාලයාගේ ඇවෑමෙන්, සුව කිරීමේ ක්රියාවලියේදී සායනික ප්රකාශනවල ස්වරූපයන් එකිනෙකට වෙනස් විය හැකිය:
- එරිතිමා, හෝ රතු පැහැය, සමේ රතු පැහැය සමඟ ඇත. ඕනෑම පිලිස්සුම් මට්ටමක් සමඟ සිදු වේ.
- වෙසිලිය යනු වලාකුළු සහිත දියරයකින් පිරුණු බුබුලකි. එය රුධිරය සමඟ මිශ්ර විය හැක. සමේ ඉහළ ස්ථරයේ වෙන්වීම හේතුවෙන් පෙනී යයි.
- බුල්ලා යනු විෂ්කම්භය සෙන්ටිමීටර එකහමාරකට වඩා වැඩි බුබුලකට ඒකාබද්ධ වූ වෙසිලි කිහිපයකි.
- ඛාදනය යනු එපීඩර්මිස් නොමැති පිළිස්සුම් මතුපිටකි. එය ඉකෝර් ලේ ගැලීම හෝ ස්රාවය කරයි. බුබුලු හෝ බුලා, නෙරෝටික් පටක ඉවත් කිරීමේදී සිදු වේ.
- තුවාලයක් යනු ඩර්මිස්, හයිපෝඩර්මිස් සහ මාංශ පේශිවලට බලපාන ගැඹුරු ඛාදනයකි. අගය කලින් නෙරෝසිස් ප්රදේශය මත රඳා පවතී.
- Coagulative necrosis යනු කළු හෝ තද දුඹුරු පැහැති වියළි, මිය ගිය පටක වේ. ශල්යකර්මයෙන් පහසුවෙන් ඉවත් කරනු ලැබේ.
- Liquation necrosis යනු තෙත් කුණුවන පටකයක් වන අතර එය නිරෝගී පටක ග්රහණය කර ගනිමින් ශරීරයට සහ දෙපැත්තට ගැඹුරට පැතිර යා හැකිය.
පිළිස්සුම් රෝගය
මෙය පිළිස්සුම් තුවාලයකට සිරුරේ පද්ධතිමය ප්රතිචාරයකි.මෙම තත්ත්වය මතුපිට තුවාල වලදීද, ශරීරය 30%ක් හෝ ඊට වැඩි ප්රමාණයක් පිළිස්සී ඇත්නම්ද, ගැඹුරු පිළිස්සුම් සහිතව, සියයට දහයකට නොඅඩු ප්රමාණයක්ද ඇතිවිය හැක. පුද්ගලයෙකුගේ සෞඛ්යය දුර්වල වන තරමට මෙම ප්රකාශනය ශක්තිමත් වේ.
- පිළිස්සුම් කම්පනය. එය පළමු දින දෙක පවතිනු ඇත, බරපතල හානි සඳහා - දින තුනක්. එය සිදුවන්නේ කම්පන අවයවවල (හදවත, පෙනහළු, මොළය, වකුගඩු) තරලය වැරදි ලෙස යලි බෙදා හැරීම හේතුවෙනි.
- උග්ර පිළිස්සුම් විෂ වීම ආසාදනය වීමට පෙර වර්ධනය වන අතර සතියක සිට දින නවයක් දක්වා පවතී. ව්යාධි භෞතික විද්යාත්මකව දිගු කාලීන ක්රෂ් සින්ඩ්රෝමය හා සමානයි, එනම් පටක බිඳවැටීමේ නිෂ්පාදන පද්ධතිමය රුධිර ප්රවාහයට ඇතුළු වී ශරීරයට විෂ වේ.
- පිළිස්සුම් septicotoxemia ආසාදනය වීමෙන් පසුව පෙනී යයි. තුවාලයේ මතුපිටින් සියලුම බැක්ටීරියා ඉවත් කරන තෙක් එය මාස කිහිපයක් දක්වා පැවතිය හැකිය.
- පිළිස්සුම් තුවාල කැටිති පටක හෝ එපිටිලියම් වලින් ආවරණය කිරීමෙන් පසුව නැවත යථා තත්ත්වයට පත් වේ.
අන්තරාසර්ග විෂ වීම, ආසාදනය සහ sepsis

ශරීරයේ පිළිස්සීමක් ප්රෝටීන් denaturation නිෂ්පාදන සමඟ ශරීරයේ විෂ වීම සමග ඇත. පද්ධතිමය සංසරණයෙහි පීඩනය අඩු වන විට වැඩි බරක් සමඟ සාර්ථකව කටයුතු කිරීමට අක්මාව හා වකුගඩු පාහේ අසමත් වේ. මීට අමතරව, තුවාලයකින් පසු, පුද්ගලයෙකුගේ ප්රතිශක්තිකරණ පද්ධතිය දැඩි අවධානම් තත්වයක පවතී, නමුත් ශරීරයේ දිගු විෂ වීම ආරක්ෂක යාන්ත්රණයන් කඩාකප්පල් කරයි, සහ ද්විතියික ප්රතිශක්ති ඌනතාවය සෑදී ඇත. තුවාලයේ මතුපිට කුනුවෙන මයික්රොෆ්ලෝරා මගින් යටත් විජිත බවට පත් වී ඇති බවට මෙය හේතු වේ.
පිළිස්සුම් වින්දිතයින්ගේ ත්රිත්වය

දේශීය ප්රතිකාර

පිලිස්සුම් තුවාල වලට ප්රතිකාර කිරීම සඳහා දන්නා ක්රම දෙකක් තිබේ - සංවෘත සහ විවෘත. ඒවා වෙන වෙනම හෝ එකට භාවිතා කළ හැකිය. තුවාලය ආසාදනය වීම වැළැක්වීම සඳහා, වියළි නෙරෝසිස් දිස්වන පරිදි එය ක්රියාකාරීව වියළී ඇත. විවෘත ක්රමය පදනම් වන්නේ මෙයයි. ප්රෝටීන කැටි ගැසිය හැකි හැලජන් වල ඇල්කොහොල් ද්රාවණ වැනි ද්රව්ය තුවාලයේ මතුපිටට යොදනු ලැබේ. මීට අමතරව, අධෝරක්ත කිරණ වැනි භෞත චිකිත්සක ක්රම භාවිතා කළ හැකිය.
සංවෘත ප්රතිකාර ක්රමයට බැක්ටීරියා ඇතුළුවීම වැළැක්වීම සඳහා ඇඳුම් පැළඳුම් තිබීම ඇතුළත් වන අතර ජලාපවහනය මඟින් තරල පිටතට ගලායාම සහතික කරයි. වෙළුම් පටියක් යටතේ, තුවාල කැටීම ප්රවර්ධනය කිරීම, දියර පිටතට ගලායාම වැඩි දියුණු කිරීම සහ විෂබීජනාශක ගුණ ඇති ඖෂධ යොදනු ලැබේ. බොහෝ විට, මෙම ක්රමය සංකීර්ණ බලපෑමක් ඇති පුළුල් පරාසයක ප්රතිජීවක භාවිතා කරයි.
RCHR (කසකස්තාන් ජනරජයේ සෞඛ්ය අමාත්යාංශයේ සෞඛ්ය සංවර්ධනය සඳහා වූ ජනරජ මධ්යස්ථානය)
අනුවාදය: කසකස්තාන් ජනරජයේ සෞඛ්ය අමාත්යාංශයේ සායනික ප්රොටෝකෝල - 2016
ශරීර මතුපිටින් 50-59% තාප පිළිස්සීම (T31.5), තාප පිළිස්සීම ශරීර මතුපිටින් 60-69% (T31.6), තාප පිළිස්සීම ශරීර මතුපිටින් 70-79% (T31.7), තාප පිළිස්සීම ශරීර මතුපිටින් 80-89% (T31.8), ශරීර මතුපිටින් 90% හෝ ඊට වැඩි තාප පිළිස්සීම (T31.9)
දහන විද්යාව
සාමාන්ය තොරතුරු
කෙටි විස්තරය
අනුමත කළා
සෞඛ්ය සේවාවේ ගුණාත්මකභාවය පිළිබඳ ඒකාබද්ධ කොමිසම
කසකස්තාන් ජනරජයේ සෞඛ්ය හා සමාජ සංවර්ධන අමාත්යාංශය
2016 ජූනි 28 දිනැති ප්රොටෝකෝලය අංක 6
පිළිස්සුම් -
අධික උෂ්ණත්වය, විවිධ රසායනික ද්රව්ය, විද්යුත් ධාරාව සහ අයනීකරණ විකිරණවලට නිරාවරණය වීමෙන් ශරීරයේ පටක වලට සිදුවන හානිය.
මතුපිට සහ මායිම් පිලිස්සුම් (II- IIIAකලාව.)- හානිය, සමේ හෝ පැපිලරි ස්ථරය සංරක්ෂණය කිරීම, සම ස්වාධීනව යථා තත්ත්වයට පත් කිරීමේ හැකියාව සමඟ.
ගැඹුරු පිළිස්සුම්- සම්පූර්ණ ඝනකම සමේ තුවාල. ස්වයං-සුව කිරීම කළ නොහැකි ය. සම නැවත යථා තත්ත්වයට පත් කිරීම සඳහා, ශල්යමය මැදිහත් වීමක් අවශ්ය වේ - සම බද්ධ කිරීම, necrectomy.
පිළිස්සුම් රෝගය -මෙය මධ්යම ස්නායු පද්ධතියේ සුවිශේෂී අක්රියතාවන්, පරිවෘත්තීය ක්රියාවලීන්, හෘද වාහිනී, ශ්වසන, ප්රජනක, රක්තපාත පද්ධතිවල ක්රියාකාරිත්වය, ආමාශ ආන්ත්රයික පත්රිකාවට හානි වීම, අක්මාව, සංවර්ධනය වැනි පුළුල් හා ගැඹුරු පිළිස්සුම්වල ප්රතිවිපාකයක් ලෙස වර්ධනය වන ව්යාධිජනක තත්වයකි. පැතිරුණු අභ්යන්තර රුධිර කැටි ගැසීමේ සින්ඩ්රෝමය, අන්තරාසර්ග ආබාධ, ආදිය.
දිනයවර්ධනයප්රොටෝකෝලය: 2016
ප්රොටෝකෝලය භාවිතා කරන්නන්: දහන විද්යාඥයින්, කම්පන විද්යාඥයින්, ශල්ය වෛද්යවරුන්, නිර්වින්දන වෛද්යවරුන්-පුනර්ජීවනය කරන්නන්, සාමාන්ය වෛද්යවරුන්, ගිලන්රථ සහ හදිසි වෛද්යවරුන්.
සාක්ෂි පරිමාණයේ මට්ටම:
වගුව 1
| ඒ | උසස් තත්ත්වයේ මෙටා-විශ්ලේෂණයක්, RCT වල ක්රමානුකූල සමාලෝචනයක්, හෝ ඉතා අඩු සම්භාවිතාවක් සහිත (++) පක්ෂග්රාහී විශාල RCT, එහි ප්රතිඵල සුදුසු ජනගහනයකට සාමාන්යකරණය කළ හැකිය. |
| තුල | උසස් තත්ත්වයේ (++) සහයෝගීතා හෝ සිද්ධි පාලන අධ්යයනයන් ක්රමානුකූලව සමාලෝචනය කිරීම, හෝ පක්ෂග්රාහී වීමේ ඉතා අඩු අවදානමක් සහිත උසස් තත්ත්වයේ (++) සමූහ හෝ සිද්ධි පාලන අධ්යයන, හෝ අඩු (+) නැඹුරුවීමේ අවදානමක් ඇති RCT, එහි ප්රතිඵල සුදුසු ජනගහනයකට සාමාන්යකරණය කළ හැකිය. |
| සමග |
පක්ෂග්රාහී (+) අඩු අවදානමක් සහිත අහඹුකරණයකින් තොරව සහයෝගීතාවය හෝ සිද්ධි පාලන අධ්යයනය හෝ පාලිත අත්හදා බැලීම. එහි ප්රතිඵල අදාළ ජනගහනයට හෝ RCT වලට සාමාන්යකරණය කළ හැකි ඉතා අඩු හෝ අඩු අවදානමක් සහිත (++ හෝ +), එහි ප්රතිඵල අදාළ ජනගහනයට සෘජුව සාමාන්යකරණය කළ නොහැක. |
| ඩී | සිද්ධි මාලාව හෝ පාලනය නොකළ අධ්යයනය හෝ විශේෂඥ මතය. |
වර්ගීකරණය
පිලිස්සුම් අංශක 4 කට වර්ගීකරණය(1960 දී ශල්ය වෛද්යවරුන්ගේ XXXVII සර්ව-යුනියන් සම්මේලනයේදී සම්මත කරන ලදී):
· I උපාධිය - පැහැදිලි සමෝච්ඡයන් සහිත සමේ රතු පැහැය, සමහර විට ශෝථය පදනමක් මත, එපීඩර්මිස් බලපෑමට ලක් නොවේ. පැය කිහිපයක් හෝ දින 1-2 කට පසු අතුරුදහන් වේ.
· II උපාධිය - විනිවිද පෙනෙන දියර අන්තර්ගතයන් සහිත තුනී බිත්ති සහිත බුබුලු තිබීම. අධික පිටාර ගැලීම දින 2-4 ක් පවතී. ස්වාධීන epithelization දින 7-14 කට පසුව සිදු වේ.
· III-A උපාධිය - ජෙලි වැනි ප්ලාස්මැටික් අන්තර්ගතයන් සහිත ඝන බිත්ති සහිත බිබිලි ඇතිවීම, අර්ධ වශයෙන් විවෘත වේ. තුවාලයේ නිරාවරණය වන පතුල තෙත්, රෝස, සුදු සහ රතු වර්ණ සහිත ප්රදේශ - සමේ පැපිලරි තට්ටුව, බොහෝ විට තුනී, සුදු-අළු, මෘදු පත්රව, පෙටෙචියල් රක්තපාත වලින් ආවරණය වී ඇත, වේදනා සංවේදීතාව ආරක්ෂා වේ, සනාල ප්රතික්රියාව. බොහෝ විට නොපවතී. සති 3-5 කට පසුව ස්වයං-අපිච්ඡදකරණය සිදු වේ.
· III-B උපාධිය - කැටි ගැසීම (වියළි) හෝ ද්රවීකරණය (තෙත්) නෙරෝසිස් සෑදීම සමඟ සමෙහි සම්පූර්ණ ඝනකමට හානි වීම. වියළි necrosis දී, හිස්කබල ඝන, වියළි, තද රතු හෝ දුඹුරු-කහ, hyperemia පටු කලාපයක් සහ සුළු perifocal ශෝථය සමග. තෙත් නෙරෝසිස් සමඟ, මිය ගිය සම ඉදිමී ඇති අතර ඇනූ අනුකූලතාවක් ඇත, ඉතිරි ඝන බිත්ති සහිත බිබිලි වල රක්තපාත පිටාර ගැලීම අඩංගු විය හැකිය, තුවාලයේ පතුල විවිධ වේ, සුදු සිට තද රතු, අළු හෝ කහ පැහැය දක්වා, සහ පුළුල් පෙරිෆෝකල් ශෝථය ඇත. . සනාල හෝ වේදනා ප්රතික්රියාවක් නොමැත.
IV උපාධිය - සමේ නෙරෝසිස් සමඟ පමණක් නොව, චර්මාභ්යන්තර පටක වලට පහළින් පිහිටා ඇති සංයුති - මාංශ පේශි, කණ්ඩරාවන්, අස්ථි. ඝන, වියලි හෝ තෙත්, සුදු, කහ-දුඹුරු හෝ කළු පැහැති පත්රව පැස්ටි අනුකූලතාවයක් ඇති කිරීම ලක්ෂණයකි. එය යටතේ සහ පරිධිය තුළ, පටක ඉදිමීම ප්රකාශයට පත් වේ, මාංශ පේශී "තම්බා මස්" පෙනුම ඇත.
ICD-10 අනුව පිළිස්සීමේ උපාධිය (ගැඹුර) වර්ගීකරණය
1960 දී සෝවියට් සංගමයේ ශල්ය වෛද්යවරුන්ගේ XXVII සම්මේලනයේ වර්ගීකරණය සමඟ ICD-10 අනුව පිළිස්සුම් අංශක වර්ගීකරණයේ සහසම්බන්ධය.
වගුව 2
| ලක්ෂණය | සෝවියට් සංගමයේ ශල්ය වෛද්යවරුන්ගේ XXVII සම්මේලනයේ වර්ගීකරණය | ICD-10 අනුව වර්ගීකරණය | දැවෙන ගැඹුර |
| සමේ අධි රුධිර පීඩනය | 1 වන උපාධිය | 1 වන උපාධිය | මතුපිට පිළිස්සීම |
| බුබුලු සෑදීම | II උපාධිය | ||
| සමේ නෙරෝසිස් | III-A උපාධිය | II උපාධිය | |
| සම්පූර්ණ සමේ නෙරෝසිස් | III-B උපාධිය | III උපාධිය | ගැඹුරු පිළිස්සීම |
| සමේ සහ යටින් පවතින පටක වල නෙරෝසිස් | IV උපාධිය |
පිළිස්සුම් රෝග වර්ගීකරණය (BD)
· පිළිස්සුම් කම්පනය (BS) - තුවාලයේ බරපතලකම, පූර්ව රෝගී පසුබිම, පූර්ව රෝහල් අවධියේ කාලසීමාව සහ චිකිත්සාව අනුව පැය 12-72 දක්වා පවතී.
· උග්ර පිළිස්සුම් toxemia (ABT) - තුවාලයේ මොහොතේ සිට දින 2-3 සිට 7-14 දක්වා සිදු වේ.
· Septicotoxemia - පත්රව suppurates මොහොතේ සිට සම සම්පූර්ණයෙන්ම ප්රතිෂ්ඨාපනය වන තුරු පවතී.
· සුවපත් වීම - සම සම්පූර්ණයෙන් යථා තත්ත්වයට පත් කිරීමෙන් පසු ආරම්භ වන අතර වසර කිහිපයක් දිගටම පවතී.
OB ධාරාව.
· OB කාලපරිච්ඡේදයේ පාඨමාලාවේ අංශක තුනක් ඇත: මෘදු, දරුණු සහ අතිශය දරුණු (පිළිස්සුම් කම්පනයේදී මෙන්). ඒ අනුව, පිළිස්සීමේ ප්රදේශය අනුව OOT සහ septicotoxemia මෘදු, දරුණු සහ අතිශයින් දරුණු ලෙස බෙදා ඇත.
රෝග විනිශ්චය (බාහිර රෝගී සායනය)
බාහිර රෝගී රෝග විනිශ්චය
රෝග විනිශ්චය නිර්ණායක
පැමිණිලි:
· තාප කාරක හෝ රසායනික ද්රව්යවලට නිරාවරණය වන ප්රදේශයේ දැවෙන වේදනාව සඳහා.
Anamnesis:
· අධික උෂ්ණත්ව, අම්ල, ක්ෂාර වලට නිරාවරණය වීම.
ශාරීරික පරීක්ෂණය:
· සාමාන්ය තත්ත්වය පිළිබඳ තක්සේරුවක් සිදු කරනු ලැබේ; බාහිර ශ්වසනය (ශ්වසන වේගය, හුස්ම ගැනීමේ නිදහස තක්සේරු කිරීම, ගුවන් මාර්ග patency); ස්පන්දන වේගය තීරණය වන අතර රුධිර පීඩනය මනිනු ලැබේ.
දේශීය තත්ත්වය:
· තුවාලවල පෙනුම, එපීඩර්මිස් වෙන්වීම, ඩී-එපිතේලියල්කරණයේ ප්රදේශ, පත්රව (පත්රවල ස්වභාවය විස්තර කර ඇත - තෙත්, වියලි), තුවාලය කොපමණ කලකට පෙර ආරම්භ වූවාද, ප්රාදේශීයකරණය, ප්රදේශය තක්සේරු කරනු ලැබේ.
රසායනාගාර පරීක්ෂණ: නැත.
උපකරණ අධ්යයන: නැත.
රෝග විනිශ්චය ඇල්ගොරිතම:
· ඉතිහාසය - පිළිස්සුම් තත්ත්වයන් සහ ස්ථානය.
· දෘශ්ය පරීක්ෂාව.
· ශ්වසන වේගය, හෘද ස්පන්දන වේගය (HR), රුධිර පීඩනය (BP) නිර්ණය කිරීම.
හුස්ම ගැනීමේ අපහසුව හෝ කටහඬ රළු බව තීරණය කිරීම
රෝග විනිශ්චය (ගිලන් රථ)
හදිසි සත්කාර අදියරේදී රෝග විනිශ්චය
රෝග විනිශ්චය පියවර:
· පැමිණිලි සහ වෛද්ය ඉතිහාසය එකතු කිරීම;
· ශාරීරික පරීක්ෂණය (රුධිර පීඩනය මැනීම, උෂ්ණත්වය, ස්පන්දන සංඛ්යාව, ශ්වසන වේගය ගණනය කිරීම) සාමාන්ය ශරීර තත්ත්වය තක්සේරු කිරීම;
· පිළිස්සීමේ ප්රදේශය සහ ගැඹුර තක්සේරු කිරීම සමඟ බලපෑමට ලක් වූ ප්රදේශය පරීක්ෂා කිරීම;
· තාප ආශ්වාස තුවාලයේ සලකුණු තිබීම හෝ නොපැවතීම: ගොරෝසු බව, ඔෙරෆරින්ක්ස් හි ශ්ලේෂ්මල පටලවල අධි රුධිර පීඩනය, නාසික ඡේදවල ශ්ලේෂ්මල පටලවල සබන් සෑදීම, මුඛ කුහරය, ශ්වසන ප්රමාණවත් වීම.
රෝග විනිශ්චය (රෝහල)
නේවාසික මට්ටමේ රෝග විනිශ්චය
රෝහල් මට්ටමින් රෝග විනිශ්චය නිර්ණායක
පැමිණිලි:
පිළිස්සුම් තුවාල, මිරිස්, උණ ඇති ප්රදේශයේ පිළිස්සීම සහ වේදනාව;
Anamnesis:
· අධික උෂ්ණත්වයන්, අම්ල, ක්ෂාර වලට නිරාවරණය වීමේ ඉතිහාසය. හානිකර කාරකයේ ක්රියාකාරිත්වයේ වර්ගය සහ කාලසීමාව, තුවාලයේ වේලාව සහ තත්වයන්, අනුකූල රෝග සහ අසාත්මිකතා ඉතිහාසය සොයා ගැනීම අවශ්ය වේ.
ශාරීරික පරීක්ෂණය:
· සාමාන්ය තත්ත්වය පිළිබඳ තක්සේරුවක් සිදු කරනු ලැබේ; බාහිර ශ්වසනය (ශ්වසන වේගය, හානිය තක්සේරු කිරීම සහ හුස්ම ගැනීමේ නිදහස, ශ්වසන මාර්ගය patency), පෙනහළු වල auscultation; ස්පන්දන වේගය, ශ්රවණය තීරණය වේ, රුධිර පීඩනය මනිනු ලැබේ. මුඛ කුහරය පරීක්ෂා කරනු ලැබේ. ශ්ලේෂ්මල පටලයේ වර්ගය, ශ්වසන පත්රිකාවේ සබන් සිටීම, මුඛ කුහරය සහ ශ්ලේෂ්මල පටලයට පිළිස්සීමක් ඇති බව විස්තර කෙරේ.
රසායනාගාර පර්යේෂණ
රසායනාගාර පරීක්ෂණ සඳහා රුධිර එකතු කිරීම දැඩි සත්කාර ඒකකයේ හෝ හදිසි අනතුරු අංශයේ දැඩි සත්කාර වාට්ටුවේ සිදු කෙරේ.
සාමාන්ය රුධිර පරීක්ෂණය, ග්ලූකෝස් නිර්ණය කිරීම, කේශනාලිකා රුධිර කැටි ගැසීමේ කාලය, රුධිර කාණ්ඩය සහ Rh සාධකය, රුධිර පොටෑසියම් / සෝඩියම්, සම්පූර්ණ ප්රෝටීන්, ක්රියේටිනින්, අවශේෂ නයිට්රජන්, යූරියා, කැටි ගැසීම (ප්රෝතොම්බින් කාලය, ෆයිබ්රිනොජන්, ත්රොම්බින් කාලය, ප්ලාස්මා ෆයිබ්රිනොලිටික් ක්රියාකාරකම්, INR), අම්ල-පාදක ශේෂය, hematocrit, microreaction, සාමාන්ය මුත්රා විශ්ලේෂණය, පණුවන් බිත්තර සඳහා මලපහ.
උපකරණ අධ්යයන(UD A):
· ECG - හෘද වාහිනී පද්ධතියේ තත්ත්වය තක්සේරු කිරීම සහ ශල්යකර්මයට පෙර පරීක්ෂණය (UD A);
· පපුවේ විකිරණ - විෂ සහිත නියුමෝනියාව සහ තාප ආශ්වාස තුවාල (UD A) රෝග විනිශ්චය සඳහා;
· බ්රොන්කොස්කොපි - තාප ආශ්වාස තුවාල සඳහා (UD A);
· උදර කුහරය සහ වකුගඩු වල අල්ට්රා සවුන්ඩ්, ප්ලූරල් කුහරය - අභ්යන්තර අවයව වලට විෂ සහිත හානි තක්සේරු කිරීම සහ යටින් පවතින රෝග හඳුනා ගැනීම (UD A);
· FGDS - පිළිස්සුම් ආතතිය කර්ලින් වණ හඳුනා ගැනීම සඳහා මෙන්ම, ආමාශ ආන්ත්රයික paresis (UD A) සඳහා transpyloric පරීක්ෂණයක් ස්ථානගත කිරීම සඳහා;
වෙනත් පර්යේෂණ ක්රම
· අනුකූල රෝග සහ තුවාල ඇතිවීමේ ඇඟවීම් අනුව. HIV සඳහා රුධිරය, හෙපටයිටිස් B, C (ඖෂධ සහ රුධිර සංඝටක ලබන්නන් සඳහා). මයික්රොෆ්ලෝරා සඳහා තුවාලයකින් බැක්ටීරියා සංස්කෘතිය සහ ප්රතිජීවක සඳහා සංවේදීතාව, වඳභාවය සඳහා රුධිරයේ බැක්ටීරියා සංස්කෘතිය.
රෝග විනිශ්චය ඇල්ගොරිතම:, UD A (යෝජනා ක්රමය)






· ඉතිහාසය - පිළිස්සුම් තත්ත්වයන් සහ ස්ථානය - ප්රථමාධාර ලබා දීම, ටෙටනස් එන්නත් ලබා ගැනීම.
· ජීවිත ඉතිහාසය සහ සොමාටික් රෝග පැවතීම.
· දෘශ්ය පරීක්ෂාව.
· හුස්ම ගැනීමේ අපහසුව හෝ ගොරෝසු බව තීරණය කිරීම, ශ්වසන වේගය, පෙනහළු වල ඇසීම.
· ස්පන්දනය, රුධිර පීඩනය, හෘද ස්පන්දන වේගය, ශ්රවණය නිර්ණය කිරීම.
· මුඛ කුහරය, දිව පරීක්ෂා කිරීම, ශ්ලේෂ්මල පටලයේ තත්ත්වය තක්සේරු කිරීම, උදරයේ ස්පන්දනය.
· පිළිස්සුම් වල ගැඹුර සහ ප්රදේශය තීරණය කිරීම.
· රසායනාගාර පරීක්ෂණවල අර්ථ නිරූපණය
· උපකරණ විභාග ප්රතිඵල අර්ථ නිරූපණය
ප්රධාන රෝග විනිශ්චය පියවර ලැයිස්තුව:
1. සාමාන්ය රුධිර පරීක්ෂාව, ග්ලූකෝස් නිර්ණය කිරීම, කේශනාලිකා රුධිර කැටි ගැසීමේ කාලය, රුධිර කාණ්ඩය සහ Rh සාධකය, රුධිර පොටෑසියම්/සෝඩියම්, සම්පූර්ණ ප්රෝටීන්, ක්රියේටිනින්, යූරියා, කැටි ගැසීම (ප්රෝතොම්බින් කාලය, ෆයිබ්රිනොජන්, ත්රොම්බින් කාලය, APTT, INR), අම්ලය- මූලික සමතුලිතතාවය, hematocrit, සාමාන්ය මුත්රා පරීක්ෂාව, පණු බිත්තර සඳහා මළ මූත්ර, ECG
2. පිළිස්සීමේ ගැඹුර සහ ප්රදේශය තීරණය කිරීම.
3. ශ්වසන පත්රිකාවේ හානිය හඳුනා ගැනීම
4. පිළිස්සුම් කම්පන රෝග විනිශ්චය
අතිරේක රෝග විනිශ්චය පියවර ලැයිස්තුව, (UD A) :
· තුවාල වලින් බැක්ටීරියා සංස්කෘතිය - ඇඟවීම් අනුව හෝ ප්රතිබැක්ටීරීය චිකිත්සාව (UD A) වෙනස් කිරීමේදී;
· ඇඟවීම් අනුව පපුව X-ray - විෂ සහිත නියුමෝනියාව සහ තාප ආශ්වාස තුවාල (UD A) රෝග විනිශ්චය සඳහා;
· FBS - තාප ආශ්වාස තුවාල සඳහා (UD A);
· FGDS - පිළිස්සුම් ආතතිය කර්ලින් වණ රෝග විනිශ්චය සඳහා මෙන්ම, ආමාශ ආන්ත්රයික paresis (UD A) සඳහා transpyloric පරීක්ෂණයක් ස්ථානගත කිරීම සඳහා.
පිළිස්සුම් ප්රදේශය තීරණය කිරීම
A. Wallace (1951) විසින් යෝජනා කරන ලද ක්රමය භාවිතා කරමින් පිළිස්සුණු මතුපිට ප්රමාණය තීරණය කිරීම සඳහා වඩාත්ම පිළිගත හැකි සහ තරමක් නිවැරදි සරල ක්රම වේ - ඊනියා නවයේ රීතිය මෙන්ම අත්ලෙහි නියමය, ප්රදේශය එය ශරීර මතුපිටින් 1-1.1% ට සමාන වේ.
“නවයේ රීතිය” (ක්රමය යෝජනා කළේ ඒ.වොලස්, 1951)
ප්රතිශතයක් ලෙස එක් එක් ව්යුහ විද්යාත්මක ප්රදේශයේ ප්රදේශය 9 හි ගුණාකාරයක් වීම මත පදනම්ව:
- හිස සහ බෙල්ල - 9%
- ශරීරයේ ඉදිරිපස සහ පසුපස මතුපිට - 18% බැගින්
- එක් එක් ඉහළ පාදය - 9%
- එක් එක් පහළ පාදය - 18%
- perineum සහ ලිංගික අවයව - 1%.
"පාම් පාලනය" (ජේ.
Yrazer, 1997)
මානවමිතික අධ්යයනයන්හි ප්රතිඵලයක් ලෙස, J. Yrazer et al. වැඩිහිටියෙකුගේ අත්ලෙහි ප්රදේශය ශරීරයේ මුළු මතුපිට ප්රමාණයෙන් 0.78% ක් බව නිගමනය කළේය.
පිළිස්සුම් මතුපිට තබා ඇති අත්ල සංඛ්යාව බලපෑමට ලක් වූ ප්රදේශයේ ප්රතිශතය තීරණය කරයි, ශරීරයේ ප්රදේශ කිහිපයකට සීමිත පිළිස්සුම් සඳහා විශේෂයෙන් පහසු වේ. මෙම ක්රම මතක තබා ගැනීමට පහසු වන අතර ඕනෑම පරිසරයක භාවිතා කළ හැකිය.

ළමුන් තුළ පිළිස්සුම් ප්රදේශය මැනීම සඳහා, විශේෂ වගුවක් යෝජනා කර ඇති අතර, එය දරුවාගේ වයස අනුව වෙනස් වන ශරීර කොටස්වල අනුපාත සැලකිල්ලට ගනී (වගුව 4).
වයස අනුව ව්යුහ විද්යාත්මක කලාපවල මතුපිට මුළු ශරීර මතුපිට ප්රමාණයේ ප්රතිශතයක් ලෙස ප්රදේශය
වගුව 4
| කායික කලාපය | අලුත උපන් දරුවන් | වසර 1 යි | වසර 5 ක් | අවුරුදු 10 යි | 15 වසර | වැඩිහිටි රෝගීන් |
| හිස | 19 | 17 | 13 | 11 | 9 | 7 |
| බෙල්ල | 2 | 2 | 2 | 2 | 2 | 2 |
| ශරීරයේ ඉදිරිපස මතුපිට | 13 | 13 | 13 | 13 | 13 | 13 |
| ශරීරයේ පසුපස මතුපිට | 13 | 13 | 13 | 13 | 13 | 13 |
| තට්ටම් | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| ක්රොච් | 1 | 1 | 1 | 1 | 1 | 1 |
| උකුල | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| ෂින් | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| පාදය | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| උරහිස් | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| නළල | 3 | 3 | 3 | 3 | 3 | 3 |
| බුරුසුව | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
OS රෝග විනිශ්චය
50% ට වඩා වැඩි පිලිස්සුම් තුවාල ඇති සියලුම රෝගීන්, 20% ට වඩා ගැඹුරු පිළිස්සුම් බරපතල හෝ අතිශය දරුණු මෙහෙයුම් පද්ධතියක් සහිත සායනයට ඇතුළත් කරනු ලැබේ (වගුව 5)
වැඩිහිටියන් තුළ පිළිස්සුම් කම්පනයේ බරපතලකම
වගුව 5
OR යන්නෙන් අදහස් කරන්නේ හයිපොවොලමික් වර්ගයේ hemodynamic ආබාධ. පිළිස්සුම් කම්පනය සංලක්ෂිත වේ:
1. සංසරණ රුධිර පරිමාවේ දියර කොටස ("සුදු රුධිර වහනය") අහිමි වීමෙන් ඇතිවන ස්ථීර hemoconcentration.
2. පිලිස්සුම් කම්පනයේ මුළු කාලය පුරාම (පැය 12 සිට 72 දක්වා) ප්ලාස්මා පාඩුව අඛණ්ඩව සිදු වේ.
3. උච්චාරණය කරන ලද nociceptive ආවේගයන්.
4. බොහෝ අවස්ථාවන්හීදී, හයිපර්ඩයිනමික් වර්ගයේ hemodynamics විදහා දක්වයි.
5. පළමු පැය 24 තුළ, සනාල බිත්තියේ පාරගම්යතාව සැලකිය යුතු ලෙස වැඩි වන අතර, විශාල අණු (ඇල්බියුමින්) හරහා ගමන් කළ හැකි අතර, එය paranecrosis කලාපයේ අන්තරාල ශෝථය, "සෞඛ්ය සම්පන්න" පටක සහ හයිපොවොලේමියාව උග්ර කරයි.
6. සෛල විනාශය (සියලු රතු රුධිරාණු වලින් 50% ක් දක්වා) හයිපර්කලේමියාව සමඟ ඇත.
හිදී පහසුඋපාධිය OR (පිළිස්සුම් ප්රදේශය 20% ට වඩා අඩු), රෝගීන් පිළිස්සුම් ස්ථානවල දැඩි වේදනාවක් සහ පිළිස්සීමක් අත්විඳිති. පළමු මිනිත්තු සහ පැය තුළ උද්යෝගයක් ඇති විය හැක. Tachycardia දක්වා 90. රුධිර පීඩනය සාමාන්ය හෝ තරමක් වැඩි වේ. හුස්ම හිරවීමක් නැත. ඩයුරිසිස් අඩු නොවේ. ප්රතිකාරය පැය 6-8 කින් ප්රමාද වී හෝ සිදු නොකළහොත්, ඔලිගුරියා සහ මධ්යස්ථ hemoconcentration නිරීක්ෂණය කළ හැක.
හිදී දැඩි OR (20-50% b.t.) උදාසීනත්වය සහ adynamia සංරක්ෂිත සවිඥානකත්වය සමඟ වේගයෙන් වැඩි වේ. ටායිචාර්ඩියා වඩාත් කැපී පෙනේ (110 දක්වා), රුධිර පීඩනය ස්ථායී වන්නේ ඉන්ෆියුෂන් චිකිත්සාව සහ හෘද චිකිත්සාව පරිපාලනය කිරීම පමණි. රෝගීන්ට පිපාසය දැනෙන අතර ඩිස්පෙප්ටික් රෝග ලක්ෂණ (ඔක්කාරය, වමනය, ඉක්කාව, ඉදිමීම). ආමාශ ආන්ත්රයික පත්රිකාවේ Paresis සහ ආමාශයේ උග්ර ප්රසාරණය බොහෝ විට නිරීක්ෂණය කරනු ලැබේ. මුත්රා පිටවීම අඩු වේ. ඩයුරිසිස් සහතික කරනු ලබන්නේ ඖෂධ භාවිතයෙන් පමණි. Hemoconcentration ප්රකාශයට පත් වේ - hematocrit 65 දක්වා ළඟා වේ. තුවාල වීමෙන් පසු පළමු පැය සිට, ශ්වසන වන්දි සමඟ මධ්යස්ථ පරිවෘත්තීය ආම්ලිකතාවය තීරණය කරනු ලැබේ. රෝගීන් සීතල වන අතර ඔවුන්ගේ ශරීර උෂ්ණත්වය සාමාන්ය තත්ත්වයට වඩා අඩුය. කම්පනය පැය 36-48 හෝ ඊට වැඩි කාලයක් පැවතිය හැකිය.
3 වන විට (අතිශයින් දරුණු) OS උපාධිය (ශරීරයෙන් 50% කට වඩා පිළිස්සීම) තත්වය අතිශයින් බරපතල ය. තුවාල වීමෙන් පැය 1-3 කට පසුව, විඥානය ව්යාකූල වේ, උදාසීනත්වය සහ මෝඩකම ඇතිවේ. ස්පන්දනය නූල් වැනි ය, රුධිර පීඩනය 80 mm Hg දක්වා පහත වැටේ. කලාව. සහ පහළ (ඉන්ෆියුෂන් චිකිත්සාව පසුබිමට එරෙහිව, හෘද රෝග, හෝමෝන සහ අනෙකුත් ඖෂධ පරිපාලනය කිරීම). හුස්ම හිරවීම, නොගැඹුරු හුස්ම ගැනීම. වමනය බොහෝ විට නිරීක්ෂණය කරනු ලැබේ, එය නැවත නැවතත් කළ හැකි අතර, "කෝපි බිම්" වල වර්ණය. දරුණු ආමාශ ආන්ත්රයික paresis. පළමු කොටස්වල මුත්රා ක්ෂුද්ර සහ මැක්රෝහෙමාටූරියා වල ලක්ෂණ පෙන්නුම් කරයි, පසුව අවසාදිත සමග තද දුඹුරු. අනුරියා ඉක්මනට සෙට් වෙනවා. Hemoconcentration පැය 2-3 කට පසුව අනාවරණය වේ, hematocrit 70 හෝ ඊට වැඩි දක්වා ඉහළ යයි. හයිපර්කලේමියාව සහ දිරාපත් වූ මිශ්ර ආම්ලිකතාවය වැඩි වේ. ශරීර උෂ්ණත්වය 36 ° ට වඩා පහත වැටේ. කම්පනය දින 3 ක් දක්වා පැවතිය හැකිය. සහ තවත්, විශේෂයෙන්ම ශ්වසන පත්රිකාවේ (RD) පිලිස්සුම් සමග.
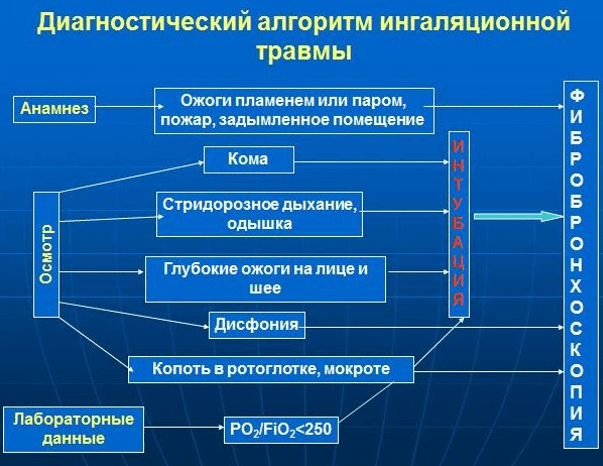
තාප ආශ්වාස තුවාල (TIT) රෝග විනිශ්චය.
සිදුවීමේ වාර ගණන අනුව TIT සඳහා රෝග විනිශ්චය නිර්ණායක:
· ෆයිබර්ග්ලාස් බ්රොන්කොස්කොපි (FBS) දත්ත - 100% අවස්ථා වලදී;
· ඉතිහාසය (සංවෘත කාමරය, පිළිස්සුණු ඇඳුම්, ගින්නක් තුළ සිහිය නැති වීම) - නඩු වලින් 95% කින්;
· මුහුණේ, බෙල්ලේ, මුඛයේ පිළිස්සුම් - 97%;
· නාසික ඡේදවල හිසකෙස් පිළිස්සීම - 73.3% කින්;
· sputum දී soot සමග කැස්ස - 22.6% දී;
· ඩිස්ෆෝනියා (හඬ රළුබව) - 16.8% කින්;
· Stridor (ඝෝෂාකාරී හුස්ම ගැනීම), bronchospasm, tachypnea - නඩු 6.9% කින්.
රෝහලට ඇතුළත් කිරීමෙන් පසු රෝග විනිශ්චය FBS සඳහා විධිවිධාන සහ ඇඟවීම්(සාක්ෂි A කාණ්ඩය), සාක්ෂි මට්ටම A
වගුව 6
| ඇඟවීම් | ආරක්ෂක |
| TIT හි නිර්වින්දන දත්ත |
දේශීය නිර්වින්දනය යටතේ, දේශීය නිර්වින්දනය සඳහා නොඉවසීම හැර, දරුණු මත්පැන් විෂ වීම, මනෝචිකිත්සක උද්ඝෝෂණය, ඇදුම තත්ත්වය සහ අපේක්ෂා සින්ඩ්රෝමය |
| ඩිස්ෆෝනියාව | |
| ඔෙරෆරින්ක්ස් හෝ ස්පුටම් වල සබන් | |
| සිහිය< 9 баллов по шкале Глазго | tracheal intubation සමඟ |
| ස්ට්රිඩෝර්, හුස්ම හිරවීම | |
| මුහුණේ සහ බෙල්ලේ ගැඹුරු පිළිස්සුම් | |
| PaO2/FiO2< 250 |
FBS දත්ත වලට අනුව TIT හි බරපතලකම(A.V. Vishnevsky විසින් නම් කරන ලද ශල්යකර්ම ආයතනය, 2010):
1. Hyperemia සහ ශ්ලේෂ්මල පටලයේ සුළු ඉදිමීම, අවධාරණය කිරීම හෝ නොපැහැදිලි සනාල රටාව, උච්චාරණය කරන ලද tracheal මුදු, ශ්ලේෂ්මල ස්රාවය (කුඩා ප්රමාණවලින්).
2. ශ්ලේෂ්මල පටලයේ දරුණු හයිපර්මියාව සහ ඉදිමීම, ඛාදනය, තනි වණ, ෆයිබ්රින් තැන්පතු, සබන්, ශ්ලේෂ්මල, ශ්ලේෂ්මල හෝ purulent ස්රාවය (ශ්ලේෂ්මල පටලයේ ඉදිමීම හේතුවෙන් ශ්වාසනාල වළලු සහ ප්රධාන බ්රොන්කයි නොපෙනේ).
3. ශ්ලේෂ්මල පටලයේ දරුණු අධි රුධිර පීඩනය සහ ඉදිමීම, friability සහ ලේ ගැලීම, fibrin, soot, ශ්ලේෂ්මල, mucopurulent හෝ purulent ස්රාවය සැලකිය යුතු ප්රමාණයක් සමග බහු ඛාදනය සහ වණ, ශ්ලේෂ්මල පටලවල සුදුමැලි සහ කහ පැහැති ප්රදේශ.
4. tracheobronchial ගසට සම්පූර්ණ හානිය, සුදුමැලි කහ පැහැති ශ්ලේෂ්මල පටලය, සනාල රටාවක් නොමැතිකම, යටින් පවතින පටක වලට විලයනය වී ඇති ඝන සබන් තැන්පතු, මුල් (දින 1-2) desquamation හැකි ය.
දැඩි සත්කාර ඒකකයේ (PICU) රෝග විනිශ්චය පියවර, (UD A)
වගුව 7
| සිදුවීම | රෝගී කාණ්ඩය | |||
| තුවාල වීමෙන් පසු 1 වන දින | තුවාල වීමෙන් පසු 2 වන දින | තුවාල වීමෙන් පසු 3 වන දින | 4 වන සහ ඊළඟ දින | |
| පැමිණිලි එකතු කිරීම | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| ඉතිහාසය ගැනීම | සියලුම රෝගීන් | - | - | - |
| පිළිස්සීමේ ප්රදේශය සහ ප්රමාණය තක්සේරු කිරීම | සියලුම රෝගීන් | සියලුම රෝගීන් | - | - |
| ග්ලාස්ගෝ පරිමාණය භාවිතයෙන් සවිඥානක තක්සේරුව | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| සමේ තෙතමනය සහ ටර්ගර් තක්සේරු කිරීම | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| ශරීර උෂ්ණත්වමානය | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| RR, HR, BP | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| CVP | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| SpO2 | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| ඩයුරිසිස් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
|
ඊ.සී.ජී |
සියලුම රෝගීන් | ඇඟවීම් අනුව | ඇඟවීම් අනුව | ඇඟවීම් අනුව |
|
X-ray OGK ග්රැෆික්ස් |
සියලුම රෝගීන් | TIT, SOPL සහිත රෝගීන් | TIT, ARDS සහිත රෝගීන් | ARDS සහිත රෝගීන් |
| රෝග විනිශ්චය FBS | මේසයට අනුව 3 | - | - | - |
| රෝග විනිශ්චය FGDS | - | - | ආමාශ ආන්ත්රයික පත්රිකාවක් සහිත රෝගීන් | ආමාශ ආන්ත්රයික පත්රිකාවක් සහිත රෝගීන් |
| සාමාන්ය රුධිර විශ්ලේෂණය | සියලුම රෝගීන් | - | සියලුම රෝගීන් | සියලුම රෝගීන් |
| සෑම පැය 8 කට වරක් Hb, Ht රුධිරය | සියලුම රෝගීන් | සියලුම රෝගීන් | ආමාශ ආන්ත්රයික පත්රිකාවක් සහිත රෝගීන් | ආමාශ ආන්ත්රයික පත්රිකාවක් සහිත රෝගීන් |
| සාමාන්ය මුත්රා විශ්ලේෂණය | සියලුම රෝගීන් | - | සියලුම රෝගීන් | සියලුම රෝගීන් |
| සෑම පැය 8 කට වරක් මුත්රා වල නිශ්චිත ගුරුත්වාකර්ෂණය | සියලුම රෝගීන් | සියලුම රෝගීන් | - | - |
| ALT, AST රුධිරය | සියලුම රෝගීන් | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| සම්පූර්ණ රුධිර බිලිරුබින් | සියලුම රෝගීන් | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| රුධිර ඇල්බියුමින් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් |
| රුධිර ග්ලූකෝස් | සියලුම රෝගීන් | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| ලේ යූරියා | සියලුම රෝගීන් | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| රුධිර ක්රියේටිනින් | සියලුම රෝගීන් | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| රුධිර ඉලෙක්ට්රෝලය | - | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| APTT, INR, රුධිර ෆයිබ්රිනොජන් | - | සියලුම රෝගීන් | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් |
| රුධිර වායු සංයුතිය | TIT සහිත රෝගීන් | TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් |
| මුත්රා මයෝග්ලොබින් | මාංශ පේශි පටක වලට හානි වූ විට | - | - | |
| රුධිර කාබොක්සිහෙමොග්ලොබින් | ග්ලාස්ගෝ පරිමාණයෙන් ≤ ලකුණු 13 ක් ගින්නෙන් සහ සිහිය නැති වූ රෝගීන් | - | - | - |
| රුධිරයේ සහ මුත්රා වල මත්පැන් | ග්ලාස්ගෝ පරිමාණයෙන් ≤ ලකුණු 13 ක් අහිමි වූ රෝගීන්; මත්පැන් විෂ වීමේ සලකුණු සමඟ | - | - | - |
ICU හි පහත සඳහන් ප්රතිකාර වලට යටත් වේ.
· OS සහිත රෝගීන්;
· දරුණු උග්ර පිළිස්සුම් විෂ සහිත ශරීර මතුපිටින් 20% කට වඩා වැඩි පිළිස්සීමක් ඇති රෝගීන්;
· STIT හි ගොදුරු වූවන් ශ්වසන අපහසුතාවයේ සලකුනු සම්පූර්ණයෙන්ම සහන වන තුරු;
· හෘද හානිය බැහැර කරන තුරු විදුලි කම්පනය ඇති රෝගීන්;
· sepsis රෝග ලක්ෂණ ඇති රෝගීන්, ආමාශ ආන්ත්රයික රුධිර වහනය, මනෝවිද්යාව, පිළිස්සුම් වෙහෙස, දුර්වල වූ විඥානය;
· බහු අවයව අසමත් වීමේ සලකුණු ඇති රෝගීන්.
පළමු පැය 8-12 තුළ මෘදු මෙහෙයුම් පද්ධතිය සම්පූර්ණ කරන ලද මතුපිට පිළිස්සීමක් සමඟ සතුටුදායක තත්ත්වයේ සිටින රෝගීන්, අධික උණ සහ ලියුකොසිටෝසිස් නොමැත, ආමාශ ආන්ත්රයික චලනය බලපාන්නේ නැත, ඩයුරිසිස් පැයට 1/ml/kg/පැයට නොඅඩු වේ. සහ තවදුරටත් දැඩි සත්කාර අවශ්ය නොවේ .
ICU හි චිකිත්සක පියවර
වගුව 8
| දැඩි චිකිත්සාව | රෝගී කාණ්ඩය | ||||
| තුවාල වීමෙන් පසු 1 වන දින | තුවාල වීමෙන් පසු 2 වන දින | තුවාල වීමෙන් පසු 3 වන දින | 4 වන සහ ඊළඟ දින | ||
| Promedol 2% - 1 ml සෑම පැය 4 කට වරක් IV (ළමයින් 0.1-0.2 mg/kg/hour IV) - විකල්පය I | සියලුම රෝගීන් (විකල්ප එකක් හෝ කිහිපයක්) | සියලුම රෝගීන් (එක් විකල්පයක්) | වේදනා සින්ඩ්රෝමය සහිත රෝගීන් (එක් විකල්පයක්) | දරුණු වේදනා සින්ඩ්රෝමය සහිත රෝගීන් (විකල්ප වලින් එකක්) | |
| ට්රැමඩෝල් 5% - සෑම පැය 6 කට වරක් මිලි ලීටර් 2 ක් IV (වසර 1 ට පසු ළමුන් තුළ, සෑම පැය 6 කට වරක් 2 mg/kg IV) - විකල්පය II | |||||
| Ketorolac 1 ml සෑම පැය 8 කට වරක් (වයස අවුරුදු 15 ට අඩු ළමුන් හැර) IM දින 5 දක්වා - විකල්පය III | |||||
| Metamizole සෝඩියම් 50% - 2 ml සෑම පැය 12 කට වරක් IV, IM (ළමයින් සඳහා analgin 50% 0.2 ml / 10 kg සෑම පැය 8 IV, IM) - IV විකල්පය | සියලුම රෝගීන් | සියලුම රෝගීන් | |||
| විසංයෝජන තීරු necrotomies | බෙල්ල, පපුව, උදරය සහ අත් පා වල ගැඹුරු කවාකාර පිළිස්සුම් ඇති රෝගීන් | - | |||
| Prednisolone 3 mg/kg/day IV | මෘදු OS සහිත රෝගීන් | - | - | - | |
| Prednisolone 5 mg/kg/day IV | දරුණු OS සහිත රෝගීන් | දරුණු OS සහිත රෝගීන් | - | - | |
| Prednisolone 7 mg/kg/day IV | අතිශය දරුණු OS සහිත රෝගීන් | අතිශය දරුණු OS සහිත රෝගීන් | - | - | |
| Prednisolone 10 mg/kg/day IV | TIT සහිත රෝගීන් | TIT සහිත රෝගීන් | - | - | |
| ඇස්කෝර්බික් අම්ලය 5% - 20 ml සෑම පැය 6 කට වරක් එන්නත් කිරීම | සියලුම රෝගීන් | මෘදු OS සහිත රෝගීන් හැර | - | - | |
| Furosemide 0.5-1 mg/kg IV සෑම පැය 8-12 කට වරක් IV කහට අනුපාතය පවත්වා ගෙන යයි. | ඩයුරිසිස් රෝගීන්< 1 мл/кг/час | ඩයුරිසිස් රෝගීන්< 1 мл/кг/час | ඩයුරිසිස් රෝගීන්< 1 мл/кг/час | ඩයුරිසිස් රෝගීන්< 1 мл/кг/час | |
| Heparin ආශ්වාසයකින් තොරව Heparin ඒකක 1000/පැය IV (ළමයින් - ඒකක 100-150/kg/දින SC) | මෘදු OS සහිත රෝගීන් හැර | මෘදු OS සහිත රෝගීන් හැර | - | - | |
| එනොක්සපරින් 0.3 ml (හෝ Nadroparin 0.4 ml, Cibor 0.2 ml), වයස අවුරුදු 18 ට අඩු ළමුන් හැර, දිනකට 1 වතාවක් s.c. | - | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් | |
| ඉන්සියුලින් (වේගවත්) සෑම පැය 6 කට වරක් s.c. | රුධිර සීනි සහිත රෝගීන් ≥ 10 mmol / l | රුධිර සීනි සහිත රෝගීන් ≥ 10 mmol / l | රුධිර සීනි සහිත රෝගීන් ≥ 10 mmol / l | ||
| ඔමෙප්රසෝල් 40 mg (ළමයින් 0.5 mg/kg) රාත්රියේදී 1 වරක් අභ්යන්තරව | මෘදු OS සහිත රෝගීන් හැර | මෘදු OS සහිත රෝගීන් හැර | සියලුම රෝගීන් | සියලුම රෝගීන් | |
| ඔමෙප්රසෝල් 40 mg (ළමයින් 0.5 mg/kg) සෑම පැය 12 කට වරක් අභ්යන්තරව | - | - | ආමාශ ආන්ත්රයික පත්රිකාවක් සහිත රෝගීන් | ආමාශ ආන්ත්රයික පත්රිකාවක් සහිත රෝගීන් | |
| (වැඩිහිටියන් තුළ, සාක්ෂි කාණ්ඩය A) | |||||
| Sterofundin Iso (Ringer, Disol, Sodium chloride 0.9%) | මේසයට අනුව 9 | මේසයට අනුව 9 | - | - | |
| Sterofundin G-5 (Ringer, Disol, Sodium chloride 0.9%) | - | මේසයට අනුව 9 | - | - | |
| ඔහුගේ | මේසයට අනුව 9 | මේසයට අනුව 9 | - | - | |
| ඇල්බියුමින් 20% | - | මේසයට අනුව 9 | මේසයට අනුව 9 | ඇල්බියුමින් සහිත රෝගීන් ≤ 30 g/L (සම්පූර්ණ ප්රෝටීන් ≤ 60 g/L) | |
| Normofundin G-5 (උපරිම 40 ml/kg/දිනකට) | - | - | මේසයට අනුව 9 | සියලුම රෝගීන් | |
| Reamberin 400-800 ml (ළමයින් 10 ml / kg) දිනකට දින 11 දක්වා | - | - | - | සියලුම රෝගීන් | |
| III පරම්පරාවේ cephalosporins IV, IM | - | සියලුම රෝගීන් | සියලුම රෝගීන් | සියලුම රෝගීන් | |
| Ciprofloxacin මිලි ලීටර් 100 සෑම පැය 12 කට වරක් (ළමයින් හැර) | - | - | සෙප්සිස් රෝගීන් | සෙප්සිස් රෝගීන් | |
| Amikacin 7.5 mg/kg සෑම පැය 12 කට වරක් (ළමයින් ඇතුළුව) IV, IM | - | - | |||
| PSS ඒකක 3000. | - | - | - | 1999 මැයි 17 දිනැති අංක 174 දරන රුසියානු සමූහාණ්ඩුවේ සෞඛ්ය අමාත්යාංශයේ නියෝගයට අනුග්රහය 12 ට අනුව. | |
| PSCH | - | - | - | ||
| SA | - | - | - | ||
| DTP | - | - | - | ||
| ආක්රමණශීලී වාතාශ්රය | සිහිය නැති වූ රෝගීන්< 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом >40% (සාක්ෂි A කාණ්ඩය); මුහුණේ ගැඹුරු පිළිස්සීම සහ මෘදු පටක වල ප්රගතිශීලී ඉදිමීම (සාක්ෂි B කාණ්ඩය); ස්වරාලය සම්බන්ධ වීම සහ අවහිරතා ඇතිවීමේ අවදානම (සාක්ෂි කාණ්ඩය A); දහන නිෂ්පාදන සහිත බර TIT (සාක්ෂි B කාණ්ඩය); ARDS | ||||
| දින 7 ක් දක්වා ආශ්වාස කරන සෑම පැය 2 කට වරක් ඇඩ්රිනලින් 0.1% | TIT සහිත රෝගීන් | TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | |
| ACC 3-5 ml සෑම පැය 4 කට වරක් ආශ්වාස කිරීම දින 7 දක්වා | TIT සහිත රෝගීන් | TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | |
| (සාක්ෂි B කාණ්ඩය) | |||||
| Heparin ඒකක 5000. 3 ml සේලයින් සඳහා විසඳුම සෑම පැය 4 කට වරක් (ACC පසු පැය 2) දින 7 ක් දක්වා ආශ්වාස කිරීම | TIT සහිත රෝගීන් | TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | |
| (සාක්ෂි B කාණ්ඩය) | |||||
| සනීපාරක්ෂාව FBS සෑම පැය 12 කට වරක් | දහන නිෂ්පාදන වලින් TIT සහිත රෝගීන් | දහන නිෂ්පාදන වලින් දරුණු TIT සහිත රෝගීන් | - | ||
| Surfactant BL 6 mg/kg සෑම පැය 12 කට වරක් endobronchially හෝ ආශ්වාස කිරීම දින 3 ක් දක්වා | දරුණු TIT සහිත රෝගීන් | දරුණු TIT සහිත රෝගීන් | ARDS සහිත රෝගීන් | ARDS සහිත රෝගීන් | |
| Regidron පරීක්ෂණයට | මේසයට අනුව 9 | - | - | - | |
| ඉන්ෆියුෂන් පොම්පයක් හරහා දිනකට 45 kcal/kg/kg (සාක්ෂි A කාණ්ඩය) දක්වා පරිමාවකින් නලයට ඇතුල් වන ප්රෝටීන් මිශ්රණය | 800 gr | මේසයට අනුව 9 | මේසයට අනුව 9 | ආහාර ගැනීමට නොහැකි හෝ අකමැති රෝගීන් | |
| ඉන්ෆියුෂන් පොම්පයක් හරහා දිනකට 35 kcal/kg/kg දක්වා පරිමාවකින් දෙමාපිය පෝෂණය සඳහා 3-සංරචක බෑගය | - | - |
ඇතුල් වීම ඉවසාගත නොහැකි රෝගීන් මිශ්රණය |
ආහාර ගැනීමට නොහැකි හෝ අකැමැති සහ එන්ට්රල් සූත්රය දරාගත නොහැකි රෝගීන් | |
| Immunovenin 25-50 ml (ළමයින් 3-4 ml / kg, නමුත් 25 ml ට වඩා වැඩි නොවේ) දින 2 කින් 1 වතාවක් දින 3-10 දක්වා | - | - | දරුණු සේප්සිස් ඇති රෝගීන් | දරුණු සේප්සිස් ඇති රෝගීන් | |
| Glutamine enterally 0.6 g/kg/day හෝ IV 0.4 g/kg/day | - | සියලුම රෝගීන් (සාක්ෂි A කාණ්ඩය) | |||
| රතු රුධිර සෛල ස්කන්ධය | නිදන්ගත රක්තහීනතාවය සහ හිමොග්ලොබින් 70 g/l ට අඩු නම්, එරිත්රෝසයිට් අඩංගු රුධිර කොටස් පාරවිලයනය කිරීම සඳහා ඇඟවුම් රක්තහීනතාවයේ සින්ඩ්රෝමය (සාමාන්ය දුර්වලතාවය, හිසරදය, විවේකයේදී ටායිචාර්ඩියා, විවේකයේදී හුස්ම හිරවීම, කරකැවිල්ල, සින්කෝප් කථාංග) සායනිකව උච්චාරණය කරයි. ), ව්යාධිජනක චිකිත්සාවේ ප්රතිඵලයක් ලෙස කෙටි කාලයක් තුළ ඉවත් කළ නොහැක. හිමොග්ලොබින් මට්ටම ඇඟවුම් පවතින බව තීරණය කරන ප්රධාන නිර්ණායක නොවේ. රෝගීන්ගේ එරිත්රෝසයිට් අඩංගු රුධිර සංඝටක පාරවිලයනය සඳහා ඇඟවීම් රුධිරයේ හීමොග්ලොබින් මට්ටම පමණක් නොව, ඔක්සිජන් ලබා දීම සහ පරිභෝජනය කිරීම ද සැලකිල්ලට ගත හැකිය. හිමොග්ලොබින් 110 g/l ට වඩා අඩු වූ විට රතු රුධිරාණු අඩංගු සංරචක පාරවිලයනය දැක්විය හැක, PaO2 සාමාන්ය වන අතර මිශ්ර ශිරා රුධිරයේ (PvO2) ඔක්සිජන් ආතතිය 35 mmHg ට වඩා අඩු වේ, එනම් ඔක්සිජන් නිස්සාරණය 60% ට වඩා වැඩි වීම. ඇඟවීමේ වචන "රක්තහීනතාවය තුළ ඔක්සිජන් බෙදා හැරීම අඩු වීම, Hb ____g/l, PaO2 ____mmHg, PvO2_____mmHg. කලාව." කිසියම් හිමොග්ලොබින් මට්ටමකදී, ශිරා රුධිර ඔක්සිජන්කරණ දර්ශක සාමාන්ය සීමාවන් තුළ පවතී නම්, රුධිර පාරවිලයනය නොපෙන්වයි. | ||||
| SZP |
FFP පාරවිලයනය සඳහා වන ඇඟවීම්: 1) රුධිර කැටි ගැසීම hemostasis සාධක රසායනාගාර තහවුරු ඌනතාවය සමග hemorrhagic සහලක්ෂණය. කැටි ගැසීමේ hemostasis සාධකවල ඌනතාවයේ රසායනාගාර සලකුණු පහත සඳහන් ඕනෑම දර්ශක මගින් තීරණය කළ හැකිය: prothrombin දර්ශකය (PTI) 80% ට අඩු; prothrombin කාලය (PT) තත්පර 15 ට වැඩි; ජාත්යන්තර සාමාන්ය අනුපාතය (INR) 1.5 ට වැඩි; ෆයිබ්රිනොජන් 1.5 g / l ට අඩු; සක්රීය අර්ධ ත්රොම්බින් කාලය (APTT) තත්පර 45 ට වැඩි (පෙර හෙපටින් ප්රතිකාරයකින් තොරව). .(2012 ජූලි 26 දිනැති අංක 501 දරන කසකස්තාන් ජනරජයේ සෞඛ්ය අමාත්යවරයාගේ නියෝගය) |
||||
OS කාලපරිච්ඡේදය තුළ නැවත සජලනය කිරීමේ සාරාංශ වගුව
වගුව 9
| තුවාල වෙලා දවස් ගානක් | 1 වන දිනය | 2 වන දිනය | 3 වන දිනය | |||
| වේලාව 8 | පැය 16 යි | පැය 24 | පැය 24 | |||
|
පරිමාව, මිලි සංයෝගය |
2 ml x kg x % දැවීම* |
2 ml x kg x % දැවීම* |
2 ml x kg x % දැවීම* |
35-45 ml / kg (IV + peros + නල හරහා) |
||
|
ස්ටෙරොෆන්ඩින් සමස්ථානික. Sterofundin G-5 (2 වන දින) |
100% පරිමාව | ඉතිරි පරිමාව |
ඉතිරි පරිමාව |
- | ||
| ඔහුගේ | - |
10 - 20 - 30 මිලි / කි.ග්රෑ |
10 - 15 මිලි / කි.ග්රෑ |
- | ||
| ඇල්බියුමින් 20% (මිලි) | - | - |
0.25 ml x kg x % දැවීම |
රුධිර ඇල්බියුමින් ≤ 30 g/l සමඟ | ||
| Normofundin G-5 | - | - | - | 40 ml / kg ට වඩා වැඩි නොවේ | ||
| මාපිය පෝෂණය | - | - | - | ඇඟවීම් අනුව | ||
| පරීක්ෂණය හරහා | රෙජිඩ්රොන් | 50-100 ml / පැය | 100-200 ml / පැය | - | - | |
| අභ්යන්තර ප්රෝටීන් පෝෂණය (EP) | 800 ග්රෑම් | - | 50 ml / පැය x 20 පැය |
75 ml/පැය x පැය 20 යි |
||
| ආහාර වේල | මෘදු OS | බොන්න | ATS | ATS | ATS | |
| දරුණු OS | රෙජිඩ්රොන් | රෙජිඩ්රොන් | EP හෝ VBD | EP හෝ VBD | ||
| අතිශය දරුණු OS | රෙජිඩ්රොන් | රෙජිඩ්රොන් | EP | EP | ||
* - පිළිස්සුම් ප්රදේශය 50% ට වඩා වැඩි නම්, ගණනය කිරීම 50% කින් සිදු කෙරේ
** - අභ්යන්තරව පරිපාලනය කරන තරල ගණනය කළ හැකිය
*** - රුධිරයේ ඇල්බියුමින් මට්ටම මුළු රුධිර ප්රෝටීන් ප්රමාණයෙන් ½ක් ලෙස ගැනීම පිළිගත හැකිය. ඇල්බියුමින් ද්රාවණයේ පරිමාව සූත්රය භාවිතයෙන් ගණනය කෙරේ:
ඇල්බියුමින් 10% (මිලි ලීටර්) = (35 - රුධිර ඇල්බියුමින්, g/l) x BCC, l x 10
එහිදී bcc, l = FMT, kg: 13
දැඩි සත්කාර ඒකකයේ සිට පිළිස්සුම් දෙපාර්තමේන්තුවට මාරු කිරීම සඳහා ඇඟවීම්.
වින්දිතයින් පිළිස්සුම් දෙපාර්තමේන්තුවට මාරු කිරීමට අවසර ඇත:
1. OS කාලයෙන් පසුව, රීතියක් ලෙස, ජීවිත ආධාරක කාර්යයේ අඛණ්ඩ උල්ලංඝනයන් නොමැති විට තුවාල වූ මොහොතේ සිට 3-4 වන දින.
2. OOT කාල පරිච්ෙඡ්දය තුළ, ශ්වසන ආබාධ, හෘද ක්රියාකාරකම්, මධ්යම ස්නායු පද්ධතිය, parenchymal අවයව, ආමාශ ආන්ත්රයික ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීම, නොමැති වීම හෝ වන්දි ගෙවීමේදී septicotoxemia.
ඖෂධ නොවන ප්රතිකාර, යූඩී ඒ ;
· වගුව 11, මාදිලිය 1, 2. නාසෝගස්ට්රික් නලයක් ස්ථාපනය කිරීම, මුත්රාශයේ කැතීටරීකරණය, මධ්යම ශිරා කැතීටරීකරණය කිරීම.
වගුව 10
| උපකරණ / දෘඪාංග | ඇඟවීම් | දින ගණන |
| අභ්යන්තර ප්රෝටීන් පෝෂණය (පෝෂණ සහාය) | පුළුල් පිළිස්සුම්, ස්වාධීනව පාඩු පිරවීමට නොහැකි වීම | දින 5-30 |
|
ද්රවීකරණය කරන ලද පිළිස්සුම් ඇඳක් මත රැඳී සිටීම (රෙඩක්ට්රෝන් හෝ "SAT" වර්ගය) |
සිරුරේ පිටුපස පුළුල් පිළිස්සුම් | 7 - 80 |
|
30-33 * C දක්වා ලැමිනර් රත් වූ වායු ප්රවාහයක් සහිත කාමරවල රෝගියා තැබීම, වායු අයනීකරණ ඒකකය, ප්රති-ඩෙකියුබිටස් මෙට්ට, රෝගියා තාප පරිවාරක බ්ලැන්කට්ටුවකින් ආවරණය කරයි. |
කඳට දැඩි පිළිස්සුම් | දින 7-40 |
| ආගන් බහුකාර්ය හිස්කබල. | ශල්යමය මැදිහත්වීම් වලදී | |
| ILBI | පුළුල් පිළිස්සුම්, විෂ වීම | |
| UFOK | පුළුල් පිළිස්සුම්, විෂ වීම | ටොක්සිමියා සහ සෙප්ටිකොටොක්සිමියා කාලය |
| ඕසෝන් චිකිත්සාව | පුළුල් පිළිස්සුම්, විෂ වීම | ටොක්සිමියා සහ සෙප්ටිකොටොක්සිමියා කාලය |
ඉන්ෆියුෂන් චිකිත්සාව.ක්ෂුද්ර චක්රය සාමාන්යකරණය කිරීම සඳහා තුවාලයේ මතුපිට, ඉහළ රක්තපාත හරහා තරල ප්රකාශිත පාඩුව - පිළිස්සුම් සඳහා තොරතුරු තාක්ෂණ සායනික ඇඟවීම් තිබේ නම් සිදු කරනු ලැබේ. කාලසීමාව තත්වයේ බරපතලකම මත රඳා පවතින අතර මාස කිහිපයක් විය හැක. ඔවුන් සේලයින් ද්රාවණය, සේලයින් ද්රාවණ, ග්ලූකෝස් ද්රාවණය, ඇමයිනෝ අම්ල ද්රාවණය, කෘතිම කොලොයිඩ්, සංරචක සහ රුධිර නිෂ්පාදන, මේද ඉමල්ෂන්, ඇතුල් පෝෂණය සඳහා බහු සංරචක සූදානම භාවිතා කරයි.
ප්රතිබැක්ටීරීය චිකිත්සාව.පුළුල් පිළිස්සුම් සඳහා, ප්රතිබැක්ටීරීය චිකිත්සාව ඇතුළත් කිරීමේ මොහොතේ සිට නියම කරනු ලැබේ. අර්ධ සින්තටික් පෙනිසිලින්, I - IV පරම්පරාවල cephalosporins, aminoglycosides, fluoroquinolones, carbopenems ඇඟවීම් අනුව භාවිතා වේ.
නොගැලපෙන අය: පිඇඟවීම් ගැන: macetylsalicylic අම්ලය, pentoxifylline, අඩු අණුක බර heparins, ආදිය වයස-විශේෂිත මාත්රා.
තුවාල සඳහා දේශීය ප්රතිකාර., (UD A).
දේශීය ප්රතිකාරයේ පරමාර්ථය වන්නේ නෙක්රෝටික් පත්රයෙන් පිළිස්සුම් තුවාලය පිරිසිදු කිරීම, ස්වයංක්රීය ඩර්මොප්ලාස්ටි සඳහා තුවාලය සකස් කිරීම සහ පෘෂ්ඨීය සහ මායිම් පිළිස්සුම් සඳහා ප්රශස්ත තත්වයන් නිර්මාණය කිරීමයි.
මතුපිට පිළිස්සුම් සඳහා දේශීය ප්රතිකාර සඳහා drug ෂධයක් එපිටිලියම් හි ප්රතිසාධන හැකියාවන් ක්රියාත්මක කිරීම සඳහා හිතකර කොන්දේසි නිර්මානය කිරීමට උපකාරී විය යුතුය: එයට බැක්ටීරියාස්ථිතික හෝ බැක්ටීරියා නාශක ගුණ තිබිය යුතුය, කුපිත කරවන හෝ වේදනාකාරී බලපෑම් ඇති නොවිය යුතුය, අසාත්මිකතා සහ වෙනත් ගුණාංගවලට ඇලී නොසිටිය යුතුය. තුවාල මතුපිට, සහ තෙත් පරිසරයක් පවත්වා ගන්න. Drug ෂධය මෙම සියලු ගුණාංග දිගු කාලයක් රඳවා තබා ගත යුතුය.
දේශීය ප්රතිකාර සඳහා, ජල-ද්රාව්ය සහ මේද පදනමක් (ඔක්ටෙනිඩින්) මත විෂබීජ නාශක ද්රාවණ, ආලේපන සහ ජෙල් සහිත ඇඳුම් භාවිතා කරන්න.
ඩයිහයිඩ්රොක්ලෝරයිඩ්, රිදී සල්ෆඩියාසීන්, පොවිඩෝන්-අයඩින්, බහු සංරචක ආලේපන (ලෙවොමෙකෝල්, ඔෆ්ලෝමලයිඩ්), ප්රතිජීවක සහ විෂබීජ නාශක සහිත විවිධ ආලේපන, හයිඩ්රොජෙල් ආලේපන, පොලියුරේටීන් පෙන කණ්නාඩි, ස්වාභාවික, ජීව විද්යාත්මක සම්භවයක් ඇති කණ්නාඩි.
ඇඳුම් ඇඳීම දින 1-3 කට පසුව සිදු කෙරේ. ඇඳුම් පැළඳුම් අතරතුර, ඔබ විෂබීජහරණය කළ ජලය සහ විෂබීජනාශක විසඳුම් සමඟ පොඟවා ගැනීමෙන් පසු ඇඳුමේ ඉහළ ස්ථර පමණක් ප්රවේශමෙන් ඉවත් කළ යුතුය. තුවාලයට යාබදව ඇති ගෝස් ස්ථර ඉවත් කරනු ලබන්නේ purulent විසර්ජනය ඇති ප්රදේශ වල පමණි. ඇඳුම පහසුවෙන් ගැලවී නොයන්නේ නම් සම්පූර්ණයෙන්ම වෙනස් කිරීම සුදුසු නොවේ. ගෝස්වල පහළ ස්ථර බලහත්කාරයෙන් ඉවත් කිරීම අලුතින් මතු වූ එපිටිලියම්වල අඛණ්ඩතාව උල්ලංඝනය වන අතර, අපිච්ඡද කිරීමේ සාමාන්ය ක්රියාවලියට බාධා කරයි. හිතකර පාඨමාලාවක් ඇති අවස්ථාවන්හිදී, තුවාලයේ මුල් ඇඳුමෙන් පසුව යොදන ලද වෙළුම් පටිය සම්පූර්ණ අපිච්ඡදනය වන තෙක් තුවාලය මත පැවතිය හැකි අතර වෙනස් කිරීම අවශ්ය නොවේ.
විෂබීජ නාශක සේදීමේ විසඳුම්, ජල ශල්ය පද්ධති සමඟ තුවාල මතුපිට පිරිසිදු කිරීම, පීසෝතෙරපි ප්රතිකාර සහ අතිධ්වනික උපකරණ සමඟ තුවාලවල අතිධ්වනික සනීපාරක්ෂාව භාවිතා කරමින් වඳ ජලය ගලා යන වැස්සකින් තුවාලයේ මතුපිටට ප්රතිකාර කිරීම effective ලදායී වේ. සේදීමෙන් පසු, තුවාලය ආලේපන, පොලියුරේටීන් පෙන සහ විෂබීජ නාශක සහිත නොවන ඇලවුම් පටිවලින් ආවරණය කර ඇත.
මුල් ශල්ය necrectomy ඇති හැකියාව සීමිත නම්, එය Salicylic විලවුන් 20% හෝ 40%, benzoic අම්ලය භාවිතයෙන් රසායනික necrectomy සිදු කළ හැක.
අත්යවශ්ය ඖෂධ ලැයිස්තුව, (UD A) (වගුව 11)
වගුව 11
| ඖෂධ, මුදා හැරීමේ ආකෘති | මාත්රාව | භාවිතයේ කාලසීමාව | සම්භාවිතාව % | සාක්ෂි මට්ටම | ||||
| දේශීය නිර්වින්දන ඖෂධ: | ||||||||
| දේශීය නිර්වින්දනය (procaine, lidocaine) | මුදා හැරීමේ පෝරමය අනුව | ඇඟවීම් අනුව | 100% | ඒ | ||||
| නිර්වින්දන ඖෂධ | ඒ | |||||||
| ප්රතිජීවක ඖෂධ | ||||||||
| සෙෆුරොක්සයිම් | 1.5 g IV, IM, උපදෙස් අනුව | ඇඟවීම් අනුව, උපදෙස් අනුව | ඒ | |||||
|
සෙෆසොලින් |
උපදෙස් අනුව 1 - 2 ග්රෑම් |
ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| Ceftriaxone | උපදෙස් අනුව 1-2 ග්රෑම් | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| Ceftazidime | 1-2 ග්රෑම් IM, IV, උපදෙස් අනුව | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| සෙෆෙපයිම් | 1-2 ග්රෑම්, උපදෙස් අනුව IM / IV | ඇඟවීම් අනුව, උපදෙස් අනුව | ඒ | |||||
|
ඇමොක්සිසිලින් / ක්ලවුලානේට් |
උපදෙස් අනුව 600 mg, IV | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ඇම්පිසිලින් / සල්බැක්ටම් | 500-1000 mg, අභ්යන්තර මාංශ පේශි, අභ්යන්තරව, දිනකට 4 වතාවක් | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| වැන්කොමිසින් | උපදෙස් අනුව, ඉන්ෆියුෂන් 1000 mg සඳහා ද්රාවණය සකස් කිරීම සඳහා කුඩු / lyophilisate | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| Gentamicin | උපදෙස් අනුව 160 mg IV, IM | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| සිප්රොෆ්ලොක්සැසින්, අභ්යන්තර ඉන්ෆියුෂන් සඳහා ද්රාවණය | උපදෙස් අනුව 200 mg 2 වතාවක් IV | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ලෙවොෆ්ලොක්සැසින් | ඉන්ෆියුෂන් සඳහා විසඳුම 500 mg / 100 ml, උපදෙස් අනුව | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| කාබොපීනම් | උපදෙස් අනුව | ඇඟවීම් අනුව, උපදෙස් අනුව | ඒ | |||||
| වේදනා නාශක | ||||||||
|
ට්රැමඩෝල් එන්නත් ද්රාවණය 100mg/2ml, ampoules 2 ml කැප්සියුල, ටැබ්ලට් වල 50 mg |
50-100 mg. IV, මුඛය හරහා. උපරිම දෛනික මාත්රාව 400 mg. |
ඇඟවීම් අනුව, උපදෙස් අනුව | ඒ | |||||
| මෙටාමිසෝල් සෝඩියම් 50% | 50% - 2.0 අභ්යන්තර මාංශ පේශි 3 වතාවක් දක්වා | ඇඟවීම් අනුව, උපදෙස් අනුව |
80% |
ඒ | ||||
| කෙටොප්රොෆෙන් | උපදෙස් අනුව | ඇඟවීම් අනුව, උපදෙස් අනුව | ඒ | |||||
| වෙනත් NSAIDs | උපදෙස් අනුව | ඇඟවීම් අනුව, උපදෙස් අනුව | ඒ | |||||
| මත්ද්රව්ය වේදනා නාශක (promedol, fentanyl, morphine) | ඇඟවීම් අනුව, උපදෙස් අනුව | 90% | ඒ | |||||
| ප්රති-ප්ලේට්ලට් කාරක සහ ප්රතිදේහජනක | ||||||||
| හෙපරින් | 2.5 - 5 ටී ඒකක - දිනකට 4 - 6 වතාවක් | ඇඟවීම් අනුව, උපදෙස් අනුව | 30% | ඒ | ||||
| Nadroparin කැල්සියම්, එන්නත් කිරීම සඳහා විසඳුම | 0.3, 0.4, 0.6 ඒකක එස්.සී. | ඇඟවීම් අනුව, උපදෙස් අනුව | 30% | ඒ | ||||
| Enoxaparin, සිරින්ජයක් තුළ එන්නත් කිරීම සඳහා විසඳුම | 0.4, 0.6 ඒකක 6 එස්.සී. | ඇඟවීම් අනුව, උපදෙස් අනුව | 30% | ඒ | ||||
| පෙන්ටොක්සිෆයිලයින් 5% - 5.0 | අභ්යන්තරව, මුඛයෙන් | ඇඟවීම් අනුව, උපදෙස් අනුව | 30% | ඒ | ||||
| ඇසිටිල්සාලිසිලික් අම්ලය 0.5 | මුඛය හරහා | ඇඟවීම් අනුව, උපදෙස් අනුව | 30% | ඒ | ||||
| දේශීය ප්රතිකාර සඳහා ඖෂධ | ||||||||
| Povidone-අයඩින් | බෝතලය ලීටර් 1 යි | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| ක්ලෝරෙක්සෙඩින් | බෝතලය 500 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| හයිඩ්රජන් පෙරොක්සයිඩ් | බෝතලය 500 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| ඔක්ටෙනිඩින් ඩයිහයිඩ්රොක්ලෝරයිඩ් 1% |
බෝතලය 350 ml, 20 gr |
ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| පොටෑසියම් පර්මැන්ගනේට් | ජලීය ද්රාවණයක් සකස් කිරීම සඳහා | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ජලයේ ද්රාව්ය සහ මේදය මත පදනම් වූ ආලේපන (රිදී අඩංගු, ප්රතිජීවක සහ විෂබීජ නාශක අඩංගු, බහු සංරචක ආලේපන) | නල, බෝතල්, බහාලුම් | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| ඇඳුම් පැළඳුම් | ||||||||
| ගෝස්, ගෝස් බැන්ෙඩ්ජ් | මීටර් | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| වෛද්ය වෙළුම් පටි | පී.සී. | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| ඉලාස්ටික් බැන්ෙඩ්ජ් | පී.සී. | ඇඟවීම් අනුව, උපදෙස් අනුව | 100% | ඒ | ||||
| තුවාල ආවරණ (හයිඩ්රොජෙල්, චිත්රපටය, හයිඩ්රොකොලොයිඩ්, ආදිය) | තහඩු | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| Xenogenic තුවාල ආවරණ (ඌරු මස් සම, පැටවාගේ සම, pericardium, peritoneum, බඩවැල් මත පදනම් වූ සූදානම) | තහඩු | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| මළ සිරුරු මිනිස් සම | තහඩු | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ජෛව තාක්ෂණික ක්රම භාවිතයෙන් වගා කරන ලද සම සෛල අත්හිටුවීම් | බෝතල් | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ඉන්ෆියුෂන් ඖෂධ | ||||||||
| සෝඩියම් ක්ලෝරයිඩ්, ඉන්ෆියුෂන් සඳහා විසඳුම 0.9% 400ml | බෝතල් 400 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ලැක්ටේටඩ් රින්ගර්ගේ විසඳුම | බෝතල් 400 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| සෝඩියම් ක්ලෝරයිඩ්, පොටෑසියම් ක්ලෝරයිඩ්, සෝඩියම් ඇසිටේට්, | බෝතල් 400 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| සෝඩියම් ක්ලෝරයිඩ්, පොටෑසියම් ක්ලෝරයිඩ්, සෝඩියම් බයිකාබනේට් | බෝතල් 400 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ග්ලූකෝස් 5.10% | බෝතල් 400 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ග්ලූකෝස් 10% | ඇම්පියුලස් 10 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ග්ලූකෝස් 40% | බෝතල් 400 ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| Dextran, කහට සඳහා 10% විසඳුමක් | මිලි ලීටර් 400 | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| වෙනත් ඖෂධ (ඇඟවීම් අනුව) | ||||||||
| බී විටමින් | ඇම්පියුලස් | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| C කාණ්ඩයේ විටමින් | ඇම්පියුලස් | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| A කාණ්ඩයේ විටමින් | ඇම්පියුලස් | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ටොකෝෆෙරෝල් | කරල් | ඇඟවීම් අනුව. උපදෙස් අනුව | 80% | ඒ | ||||
| H2 අවහිර කරන්නන් සහ ප්රෝටෝන පොම්ප නිෂේධක | ඇම්පියුලස් | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| Etamsylate, ampoule එන්නත් කිරීම සඳහා විසඳුම 12.5% | ampoules 2ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ඇමයිනොකාප්රොයික් අම්ලය | බෝතල් | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ඩිෆෙන්හයිඩ්රමයින් | ඇම්පියුලස් 1%-1ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| Prednisolone | ඇම්පියුලස් 30 mg | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| මෙටොක්ලොප්රමයිඩ් | ඇම්පියුලස් 0.5% -2ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| මානව ඉන්සියුලින් | බෝතල් 10ml/1000 ඒකක | ඇඟවීම් අනුව, උපදෙස් අනුව | 90% | ඒ | ||||
| ඇමයිනොෆිලයින් | ඇම්පියුලස් 2.5%-5ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ඇම්බ්රොක්සෝල් | 15mg-2ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| ෆූරෝසමයිඩ් | ඇම්පියුලස් 2 මිලි | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| නිස්ටැටින් | ටැබ්ලට් | ඇඟවීම් අනුව, උපදෙස් අනුව | 50% | ඒ | ||||
| ඇම්බ්රොක්සෝල් | සිරප් 30mg/5ml 150ml | ඇඟවීම් අනුව, උපදෙස් අනුව | 80% | ඒ | ||||
| Nandrolone deconoate | ඇම්පියුලස් 1 මිලි | ඇඟවීම් අනුව | 50% | ඒ | ||||
|
එන්ට්රල් ප්රෝටීන් පෝෂණය (පෝෂණ ආධාරය) ප්රෝටීන් අනුපාතයේ වඳ මිශ්රණය - 7.5 ග්රෑම්, මේද-5.0g, කාබෝහයිඩ්රේට්-18.8g. දෛනික පරිමාව 500ml සිට 1000ml දක්වා. |
800 ග්රෑම් බෑග් | ඇඟවීම් අනුව | 100% | ඒ | ||||
| 35 kcal/kg/දිනකට 70/180, 40/80 දක්වා පරිමාවකින් දෙමාපිය පෝෂණය සඳහා 3-සංරචක බෑගය කහට පොම්පය හරහා | බෑග් පරිමාව 1000, 1500ml | ඇඟවීම් අනුව | 50% | ඒ | ||||
*OB මිනිස් සිරුරේ සියලුම අවයව හා පද්ධති වලට හානි වීමත් සමඟ සිදු වන අතර, එබැවින් විවිධ ඖෂධ කාණ්ඩ (උදාහරණයක් ලෙස, gastroprotectors, cerebroprotectors) භාවිතා කිරීම අවශ්ය වේ. ඉහත වගුව මගින් පිළිස්සුම් රෝගයට ප්රතිකාර කිරීමේදී භාවිතා කරන ඖෂධ සමූහය ආවරණය කළ නොහැක. එමනිසා, වගුව වඩාත් බහුලව භාවිතා වන ඖෂධ පෙන්වයි.
ශල්යමය මැදිහත් වීම
1.මෙහෙයුම - පිලිස්සුම් තුවාලයකට ප්රාථමික ශල්ය ප්රතිකාර.
සියලුම රෝගීන් පිළිස්සුම් තුවාලයේ ප්රාථමික ශල්ය ප්රතිකාර ලබා ගනී (PHOR).
මෙහෙයුමේ අරමුණ - තුවාල මතුපිට පිරිසිදු කිරීම සහ තුවාලයේ බැක්ටීරියා සංඛ්යාව අඩු කිරීම.
ඇඟවීම්- පිළිස්සුම් තුවාල තිබීම.
ප්රතිවිරෝධතා.
PHOR තාක්ෂණය:විෂබීජ නාශක ද්රාවණවලින් (පොවිඩෝන්-අයඩින් ද්රාවණය, නයිට්රොෆුරන්, ඔක්ටෙනිඩින් හයිඩ්රොක්ලෝරයිඩ්, ක්ලෝරෙක්සෙඩින්) තෙත් කරන ලද ස්පුබ් සමඟ, පිළිස්සුම් ස්ථානය අවට සම දූෂණයෙන් පිරිසිදු කර, විදේශීය සිරුරු සහ පිටවන ලද එපීඩර්මිස් පිළිස්සුණු මතුපිටින් ඉවත් කරනු ලැබේ, ආතතියෙන් විශාල බිබිලි කපා ඒවායේ අන්තර්ගතය. නිදහස් කරනු ලැබේ. තුවාල වලට විෂබීජ නාශක ද්රාවණ (povidone-අයඩින් ද්රාවණය, ඔක්ටෙනිඩින් ඩයිහයිඩ්රොක්ලෝරයිඩ්, නයිට්රොෆුරන්, ක්ලෝරෙක්සෙඩින්) සමඟ ප්රතිකාර කරනු ලැබේ. විෂබීජනාශක විසඳුම්, හයිඩ්රොජෙල්, හයිඩ්රොකොලොයිඩ් ජීව විද්යාත්මක සහ ස්වභාවික ආලේපන සහිත බැන්දුම් යොදනු ලැබේ.
2. Necrotomy.
මෙහෙයුමේ අරමුණ- අවපීඩනය සඳහා කැළැල් විසුරුවා හැරීම සහ පාදයට රුධිර සැපයුම යථා තත්ත්වයට පත් කිරීම, පපුවේ විනෝද චාරිකාව
ඇඟවීම්.සංසරණ ආබාධවල සලකුනු සහිත පපුවේ සහ අත් පා වල ඝන නෙක්රෝටික් ස්කැබ් මගින් චක්රලේඛය සම්පීඩනය කිරීම.
ප්රතිවිරෝධතා.සම්පීඩනය සහ අත් පා නෙරෝසිස් තර්ජනය පිළිබඳ සායනික අවස්ථාවන්හිදී, කිසිදු ප්රතිවිරෝධතාවක් නොමැත.
පෝවිඩෝන්-අයඩින් ද්රාවණයකින් ශල්ය ක්ෂේත්රයට තුන් වරක් ප්රතිකාර කිරීමෙන් පසු, පිළිස්සුම් පත්රයේ කල්පවත්නා විච්ඡේදනය නිරෝගී පටක වෙත සිදු කෙරේ. කැපුම් 2ක් හෝ වැඩි ගණනක් තිබිය හැක. මෙම අවස්ථාවේ දී, කැපීමේ දාර අපසරනය විය යුතු අතර, පාදයට රුධිර සැපයුමට සහ පපුවේ විනෝද චාරිකාවට බාධා නොකළ යුතුය.
2. මෙහෙයුම - Necrectomy
Necrectomy පහත දැක්වෙන වර්ග වලට වෙනස් වේ නියමිත කාලසීමාවන්ට අනුව.
RCN - මුල් ශල්ය necrectomy දින 3-7.
PCN - ප්රමාද ශල්ය necrectomy දින 8-14.
HOGR - දින 15 කට පසුව කැටිති තුවාලයක් සඳහා ශල්යකර්ම ප්රතිකාර.
ඉවත් කළ පටක ගැඹුර අනුව.
ස්පර්ශක.
Fascial.
මුලදී, එළඹෙන necrectomy හි කාලය, ඉදිරියට එන ශල්යකර්ම මැදිහත්වීමේ වර්ගය සහ පරිමාව සැලසුම් කර ඇත. Necrectomy සඳහා සාමාන්ය කාලය දින 3-14 කි.
ඉවත් කළ පටක ගැඹුර අනුව.
ස්පර්ශක.
Fascial.
මෙහෙයුම කම්පන සහගත, මිල අධික වන අතර, සංරචක සහ රුධිර නිෂ්පාදන විශාල වශයෙන් පාරවිලයනය කිරීම, ඇලෝජෙනික්, සෙනොජෙනික්, ජීව විද්යාත්මක, කෘතිම තුවාල ආවරණ තිබීම, ඉහළ සුදුසුකම් ලත් නිර්වින්දන වෛද්යවරුන්, පුනර්ජීවනය කරන්නන් සහ දහනය කිරීම අවශ්ය වේ.
මෙම මෙහෙයුම් වලදී උච්චාරණය කරන ලද පටක කම්පනය සහ ඒවා ක්රියාත්මක කිරීමේදී විශාල රුධිර අලාභය සැලකිල්ලට ගනිමින්, ඉවත් කරන ලද සමෙන් සියයට එකකින් මිලි ලීටර් 300 දක්වා ළඟා වීම, 5% ට වඩා වැඩි නෙක්රෙක්ටෝමියක් සැලසුම් කිරීමේදී, තනි-සැපයුමක් සැකසීම අවශ්ය වේ. FFP කාණ්ඩය සහ රතු රුධිර සෛල. රුධිර වහනය අඩු කිරීම සඳහා, දේශීය (aminocaproic අම්ලය) සහ සාමාන්ය (trinixanoic අම්ලය, ethamsylate) යන දෙකම hemostatic නියෝජිතයන් භාවිතා කිරීම අවශ්ය වේ.
මෙහෙයුමේ අරමුණ- තුවාලය පිරිසිදු කිරීම සහ සම බද්ධ කිරීම සඳහා සූදානම් වීම, ආසාදිත සංකූලතා සහ විෂ වීම අඩු කිරීම සඳහා පිළිස්සුම් පත්රව ඉවත් කිරීම.
ඇඟවීම්.තුවාලයේ මතුපිට නෙරෝටික් පත්රව තිබීම.
ප්රතිවිරෝධතා.රෝගියාගේ අතිශය බරපතල තත්ත්වය, පිළිස්සුම් තුවාල වල දරුණු ආසාදනය, ශ්වසන අවයව වලට හානි වීමෙන් සංකීර්ණ වූ දැවැන්ත පිලිස්සුම් තුවාල, අක්මාව, වකුගඩු, හෘදය, මධ්යම ස්නායු පද්ධතියට දැඩි හානි, පිළිස්සුම් තුවාල සමඟ ඇතිවන දියවැඩියාව, දිරාපත් වූ ස්වරූපයෙන් දියවැඩියාව, පැවතීම ආමාශ ආන්ත්රයික පත්රිකාවෙන් ලේ ගැලීම, රෝගියාගේ මත් මනෝභාවයේ තත්වය, සාමාන්ය hemodynamics හි නිරන්තර බාධා කිරීම්, රුධිර කැටි ගැසීමේ ආබාධය.
ක්රියා පටිපාටිය / මැදිහත්වීමේ තාක්ෂණය:
සාමාන්ය නිර්වින්දනය යටතේ ශල්යාගාරයක් තුළ Necrectomy සිදු කරනු ලැබේ.
පොවිඩෝන් අයඩින් ද්රාවණය සමඟ ශල්ය ක්ෂේත්රයට 3 වතාවක් ප්රතිකාර කිරීමෙන් පසු, සහනය සමතලා කිරීම සහ රුධිර අලාභය අවම කිරීම සඳහා ඇඟවීම් අනුව චර්මාභ්යන්තර මේදය එන්නත් කරනු ලැබේ.
නික්රෝටෝමයක් භාවිතා කිරීම: විද්යුත් ඩර්මැටෝම්, ගැම්බි පිහි, අතිධ්වනික, රේඩියෝ තරංග, විවිධ නිෂ්පාදකයින් වැනි ජල ශල්ය විච්ඡේදක සහ ආගන් බහුකාර්ය හිස්කබලක් නෙක්රෝටෝමයක් ලෙස භාවිතා කළ හැකිය.
ශක්ය පටක වල සීමාවන් තුළ, necrectomy සිදු කරනු ලැබේ. පසුව, hemostasis සිදු කරනු ලැබේ, දේශීය (aminocaproic අම්ලය, හයිඩ්රජන් පෙරොක්සයිඩ්, electrocoagulation) සහ සාමාන්ය (trinixanoic අම්ලය, FFP, කැටි ගැසීම සාධක).
පසුව, 3% ක් දක්වා වූ ප්රදේශයක සීමිත නෙක්රෙක්ටෝමීස් වලදී ස්ථායී රක්තපාත ඇතිවීම සහ රෝගියාගේ ස්ථායී තත්ත්වයෙන් පසුව, පරිත්යාගශීලී ස්ථානවලින් ඩර්මැටෝමයක් විසින් ලබා ගන්නා ලද නොමිලේ බෙදීම් ස්වයංක්රීය බද්ධ කිරීම් සමඟ ස්වයංක්රීය ඩර්මොප්ලාස්ටි සිදු කරනු ලැබේ.
3% ට වැඩි ප්රදේශයක නෙක්රෙක්ටෝමි සිදු කරන විට, නෙරෝටික් පටක රැඩිකල් නොවන ලෙස ඉවත් කිරීමේ ඉහළ අවදානමක් ඇත; තුවාලයේ මතුපිට ස්වාභාවික (ඇලෝජනික් සම, සෙනොජෙනික් ආවරණ), ජීව විද්යාත්මක හෝ කෘතිම තුවාල ආවරණ වලින් ආවරණය වී ඇත. ස්වභාව ධර්මය, සමේ නැතිවූ බාධක ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීම සඳහා.
තුවාලයේ මතුපිට සම්පූර්ණ පිරිසිදු කිරීමෙන් පසුව, සම බද්ධ කිරීම භාවිතයෙන් සම ප්රතිෂ්ඨාපනය සිදු කරනු ලැබේ.
මෙහෙයුම - කැටිති තුවාලයක් (COGR) ශල්යකර්මයෙන් ඉවත් කිරීම
ඉලක්කය:ව්යාධිජනක කැට කපා ඉවත් කිරීම සහ බෙදුණු සමේ බද්ධ කිරීම් වැඩි දියුණු කිරීම.
ඇඟවීම්.
1. පිලිස්සුම් තුවාල කැට ගැසීම
2. අවශේෂ දිගු කාලීන සුව නොවන තුවාල
3. ව්යාධිජනක කැටිති සහිත තුවාල
ප්රතිවිරෝධතා.රෝගියාගේ තත්වය අතිශයින්ම බරපතල, සාමාන්ය hemodynamics හි නිරන්තර බාධාවකි.
ක්රියා පටිපාටිය / මැදිහත්වීමේ තාක්ෂණය:
පුළුල් පිළිස්සුම් HOGR සිදු කිරීම සඳහා, පූර්වාවශ්යතාවක් වන්නේ විද්යුත් ඩර්මැටෝමයක්, ගම්බි පිහියක් තිබීමයි. ජල ශල්ය උපකරණ සමඟ කැටිති ප්රතිකාරය වඩාත් ඵලදායී හා අඩු කම්පනයකි.
ශල්ය ක්ෂේත්රයේ Povidone-අයඩින් ද්රාවණය, chlorhexedine සහ අනෙකුත් විෂබීජ නාශක සමඟ ප්රතිකාර කරනු ලැබේ. ව්යාධිජනක කැටිති ඉවත් කිරීම සිදු කරනු ලැබේ. අධික රුධිර වහනයකදී, මෙහෙයුම සංඝටක සහ රුධිර නිෂ්පාදන පරිපාලනය සමඟ සිදු වේ. ශල්යකර්මයේ ප්රතිඵලයක් ලෙස xenotransplantation, skin allottransplantation, keratinocyte ස්ථර බද්ධ කිරීම, පරම්පරා 2 - 4 ක තුවාල ආවරණ සිදු විය හැක.
මෙහෙයුම - ඔටෝඩර්මොප්ලාස්ටි (ADP).
එය ගැඹුරු පිළිස්සුම් සඳහා ප්රධාන මෙහෙයුම වේ. නැතිවූ සම සම්පූර්ණයෙන්ම යථා තත්ත්වයට පත් වන තෙක් ADP 1 සිට 5-6 (හෝ ඊට වැඩි) වාර ගණනක් සිදු කළ හැකිය.
මෙහෙයුමේ අරමුණ- රෝගියාගේ ශරීරයේ නොකැඩූ ප්රදේශවලින් කපන ලද නිදහස් තුනී සම පියලි බද්ධ කිරීමෙන් පිලිස්සුම් තුවාල හේතුවෙන් ඇති වූ තුවාලය ඉවත් කිරීම හෝ අර්ධ වශයෙන් අඩු කිරීම.
ඇඟවීම්.
1. පුළුල් කැටිති පිළිස්සුම් තුවාල
2. ශල්ය නෙක්රෙක්ටෝමියෙන් පසු තුවාල
3. මොසෙයික් තුවාල, 4 x 4 cm 2 ට වැඩි ප්රදේශයක අවශේෂ තුවාල
4. පිලිස්සුම් තුවාල වල epithelization වේගවත් කිරීම සඳහා tangential necrectomy පසු පුළුල් 3A අංශක පිලිස්සුම් සඳහා.
ප්රතිවිරෝධතා.
ක්රියා පටිපාටිය / මැදිහත්වීමේ තාක්ෂණය:
පුළුල් පිළිස්සුම් ADP සිදු කිරීම සඳහා, පූර්වාවශ්යතාවක් වන්නේ විද්යුත් ඩර්මැටෝමයක්, සමේ සිදුරුකාරකයක් තිබීමයි. සම අස්වනු නෙලීමේ අතින් ක්රම මගින් පරිත්යාගශීලියාගේ අඩවියේ අලාභය ("පිරිහීම") ඇති වන අතර එය පසුකාලීන ප්රතිකාරය සංකීර්ණ කරයි.
ඇල්කොහොල් 70%, 96%, පොවිඩෝන්-අයඩින් ද්රාවණය, ක්ලෝරෙක්සෙඩින්, ඔක්ටෙනයිඩින් ඩයිහයිඩ්රොක්ලෝරයිඩ්, සමේ විෂබීජ නාශක සමඟ තුන් වරක් පරිත්යාගශීලී ස්ථාන ප්රතිකාර කිරීම. ඉලෙක්ට්රෝඩර්මෝටෝමයක් භාවිතා කරමින්, 0.1 - 0.5 cm 2 ඝණකම සහිත බෙදුණු සම තට්ටුවක් 1500 - 1700 cm 2 දක්වා ප්රදේශයක් මත ඉවත් කරනු ලැබේ. විෂබීජ නාශක ද්රාවණයක් හෝ පටලයක් සහිත ගෝස් වෙළුම් පටියක්, හයිඩ්රොකොලොයිඩ්, හයිඩ්රොජෙල් තුවාල ආවරණ දායක අඩවියට යොදනු ලැබේ.
බෙදුණු සම බද්ධ කිරීම් (දර්ශක අනුව) 1: 1, 5, 1:2, 1: 3, 1: 4, 1: 6 හි සිදුරු අනුපාතයකින් සිදුරු කර ඇත.
සිදුරු සහිත බද්ධ කිරීම් පිළිස්සුම් තුවාලයට මාරු කරනු ලැබේ. තුවාලයට සවි කිරීම (අවශ්ය නම්) ස්ටේප්ලර්, මැහුම් සහ ෆයිබ්රින් මැලියම් සමඟ සිදු කරනු ලැබේ. රෝගියාගේ දරුණු තත්ත්වයකදී, තුවාලය වැසීමේ ප්රදේශය වැඩි කිරීම සඳහා, ඒකාබද්ධ ස්වයංක්රීය ඇලෝඩර්මොප්ලාස්ටි, ඔටෝක්සෙනෝඩර්මොප්ලාස්ටි (දැලක දැලක්, කොටස් වලට බද්ධ කිරීම, ආදිය), රසායනාගාරයේ වැඩුණු සමේ සෛල සමඟ බද්ධ කිරීම - ෆයිබ්රොබ්ලාස්ට්, කෙරටිනොසයිට්, මෙසෙන්චයිමල් කඳ. සෛල - සිදු කරනු ලැබේ.
තුවාලය විෂබීජ නාශක ද්රාවණයක්, මේද හෝ ජල-ද්රාව්ය ආලේපන සහ කෘතිම තුවාල ආවරණ සහිත ගෝස් වෙළුම් පටියකින් ආවරණය කර ඇත.
මෙහෙයුම - xenogenic සම සහ පටක බද්ධ කිරීම.
මෙහෙයුමේ අරමුණ
ඇඟවීම්.
ප්රතිවිරෝධතා.රෝගියාගේ තත්වය අතිශයින් බරපතල ය, පිළිස්සුම් තුවාල වල බරපතල ආසාදනය, සාමාන්ය hemodynamics හි නිරන්තර බාධා කිරීම්.
ක්රියා පටිපාටිය / මැදිහත්වීමේ තාක්ෂණය:
විෂබීජ නාශක ද්රාවණයකින් (povidone-iodine, 70% ඇල්කොහොල්, chlorhexedine) ශල්යකර්ම ක්ෂේත්රයට ප්රතිකාර කිරීම. විෂබීජ නාශක ද්රාවණවලින් තුවාල සෝදා ඇත. xenogenic සමේ (පටක) ඝන හෝ සිදුරු සහිත තහඩු තුවාලවල මතුපිටට බද්ධ කරනු ලැබේ. ස්ප්ලිට් ඔටෝස්කින් සහ සෙනොජෙනික් සම (පටක) ඒකාබද්ධ බද්ධ කිරීමේදී, ඉහළ සිදුරු සංගුණකයක් (දැලක් තුළ දැලක්) සහිත සිදුරු සහිත ස්වයංක්රීය සම මත xenogeneic පටක යොදනු ලැබේ. තුවාලය ආලේපන හෝ විෂබීජනාශක ද්රාවණයක් සහිත ගෝස් වෙළුම් පටියකින් ආවරණය කර ඇත.
මෙහෙයුම - ඇලෝජෙනික් සම බද්ධ කිරීම.
මෙහෙයුමේ අරමුණ- තුවාලය මතුපිටින් සිදුවන පාඩු අවම කිරීම, ක්ෂුද්ර ජීවීන්ගෙන් ආරක්ෂා කිරීම සහ ප්රතිජනනය සඳහා ප්රශස්ත තත්වයන් නිර්මාණය කිරීම සඳහා තුවාලය තාවකාලිකව වසා දැමීම.
ඇඟවීම්.
1. නෙක්රෙක්ටෝමියේදී අධික රුධිර වහනය හේතුවෙන් ක්ෂණික සම ස්වයංක්රීය බද්ධ කිරීම කළ නොහැකි වූ විට සිරුරේ මතුපිටින් 15-20% කට වඩා වැඩි ප්රදේශයක ගැඹුරු පිළිස්සුම් (අංශක 3B-4). සමේ බද්ධ කිරීම් කපන විට, කැපූ ස්වයංක්රීය බද්ධ කිරීම් ඇති ස්ථානයේ ඇති තුවාල එපිටිලියල් කර බද්ධ කරන ලද බද්ධ කිරීම් කැටයම් කරන අතර තුවාලවල මුළු ප්රමාණය වැඩි වේ;
2. දායක සම සම්පත් හිඟය;
3. රෝගියාගේ තත්වයෙහි බරපතලකම හේතුවෙන් සම සමකාලීන ස්වයංක්රීය බද්ධ කිරීමේ නොහැකියාව;
4. ස්වයංක්රීය සම බද්ධ කිරීමේ අදියර අතර තාවකාලික ආලේපනයක් ලෙස;
5. දරුණු අනුකූල රෝග ඇති රෝගීන්ගේ ස්වයංක්රීය සම බද්ධ කිරීම සඳහා ගැඹුරු පිළිස්සුම් තුවාල වල කැටිති තුවාල සකස් කිරීමේදී, එක් එක් ඇඳුමේදී CT වෙනස් කිරීම සමඟ මන්දගාමී තුවාල ක්රියාවලියක් සමඟ;
6. පිලිස්සුම් තුවාල වල epithelization වේගවත් කිරීම සඳහා tangential necrectomy පසු විස්තීර්ණ 3A අංශක පිළිස්සීම සඳහා.
7. පිළිස්සුම් තුවාලය හරහා සිදුවන පාඩු අවම කිරීම, වේදනාව අඩු කිරීම, ක්ෂුද්රජීවී දූෂණය වැළැක්වීම සඳහා පුළුල් මායිම් පිළිස්සුම් සඳහා
ප්රතිවිරෝධතා.රෝගියාගේ තත්වය අතිශයින් බරපතල ය, පිළිස්සුම් තුවාල වල බරපතල ආසාදනය, සාමාන්ය hemodynamics හි නිරන්තර බාධා කිරීම්.
ක්රියා පටිපාටිය / මැදිහත්වීමේ තාක්ෂණය:
විෂබීජ නාශක ද්රාවණයකින් (povidone-iodine, 70% ඇල්කොහොල්, chlorhexedine) ශල්යකර්ම ක්ෂේත්රයට ප්රතිකාර කිරීම. විෂබීජ නාශක ද්රාවණවලින් තුවාල සෝදා ඇත. ඇලෝජෙනික් සමේ ඝන හෝ සිදුරු සහිත තහඩු තුවාල මතුපිටට බද්ධ කරනු ලැබේ. ස්ප්ලිට් ඔටෝස්කින් සහ ඇලෝජෙනික් (කැඩවෙරික්) සම ඒකාබද්ධ බද්ධ කිරීමේදී, මළ සිරුරේ සම සිදුරු සහිත ස්වයංක්රීය සම මත ඉහළ සිදුරු සංගුණකයක් (දැලක් තුළ දැලක්) යොදනු ලැබේ. තුවාලය ආලේපන හෝ විෂබීජනාශක ද්රාවණයක් සහිත ගෝස් වෙළුම් පටියකින් ආවරණය කර ඇත.
වෙනත් ප්රතිකාර
සංස්කෘත ෆයිබ්රොබ්ලාස්ට් බද්ධ කිරීම, සංස්කෘතික කෙරටිනොසයිට් බද්ධ කිරීම, සංස්කෘත සමේ සෛල සහ ස්වයංක්රීය සම ඒකාබද්ධ බද්ධ කිරීම.
විශේෂඥයින් සමඟ උපදේශනය සඳහා ඇඟවීම්
වගුව 12
දැඩි සත්කාර ඒකකයට මාරු කිරීම සඳහා ඇඟවීම්:
1. ශ්වසන, හෘද වාහිනී, හෙපටයිටිස් සහ වකුගඩු අකර්මණ්යතාවයේ පෙනුම සමඟ රෝගියාගේ තත්වය පිරිහීම.
2. පිළිස්සුම් රෝගයේ සංකූලතා - රුධිර වහනය, sepsis, බහු අවයව අසමත් වීම
3. පුළුල් සමේ ස්වයංක්රීය ප්ලාස්ටි කිරීමෙන් පසු බරපතල තත්ත්වය
ප්රතිකාරයේ ඵලදායීතාවය පිළිබඳ දර්ශක
· necrotic පටක වලින් තුවාලය පිරිසිදු කිරීම, සමේ බද්ධ කිරීම පිළිගැනීමට තුවාලයේ සායනික සූදානම, සමේ බද්ධ කිරීම් ප්රතිශතය, රෝහල් ප්රතිකාරයේ දිග. වැඩ කිරීමේ ධාරිතාව ප්රතිස්ථාපනය කිරීම;
· සමේ බලපෑමට ලක් වූ කොටසෙහි මෝටර් ක්රියාකාරීත්වය සහ සංවේදීතාව ප්රතිස්ථාපනය කිරීම;
· තුවාල වල epithelization;
· රෝහල් ප්රතිකාරයේ දිග. වැඩ කිරීමේ ධාරිතාව ප්රතිස්ථාපනය කිරීම;
වැඩිදුර කළමනාකරණය.
රෝගියා රෝහලෙන් පිටව ගිය පසු, ඔහු ශල්ය වෛද්යවරයෙකු, කම්පන විද්යා ologist යෙකු හෝ චිකිත්සකයෙකු විසින් සායනයක නිරීක්ෂණ සහ ප්රතිකාර වලට යටත් වේ.
අවකල රෝග විනිශ්චය
දන්නා ඉතිහාසයක් සහ පුළුල් පිළිස්සුම් පිළිබඳ කාරනය සමඟ, අවකල රෝග විනිශ්චය සිදු නොකෙරේ.
පිටරට ප්රතිකාර
සැප්තැම්බර් 27 සිකුරාදා
ගිනි හාවා දිනය. අද දින ඔබ ඕනෑම වැදගත් කාරණා කල් දැමිය යුතුය. අලුත් සෑම දෙයකටම දවස අහිතකර ය: නව ව්යාපාරයක් විවෘත කිරීම, ගිවිසුම් අත්සන් කිරීම, විවාහ මංගල්යයන්, මූල්ය ගැටලු විසඳීම, ආයෝජනය කිරීම. යමක් විනාශ කිරීමට දිනය යහපත්ය. අද සබඳතා විනාශ කිරීම පහසුය. අතිශයින්ම පරෙස්සම් වන්න, ආරවුල් සහ ගැටුම් වලට ඔබව ඇද ගැනීමට ඉඩ නොදෙන්න. පැරැණි කටයුතු නිම කිරීමට යහපත් වන අතර කෙටි කාලීන ගැටලු විසඳීමට යෝග්ය නොවේ. හිසකෙස් කැපීම නිර්දේශ නොකරයි. අශ්වයන්, බැටළුවන්, වඳුරන් සහ කුකුල් මස් සඳහා සුබ දවසක්. හාවාට සහ කොටියාට අහිතකරයි.
සැප්තැම්බර් 28 සෙනසුරාදා
පෘථිවි මකර දිනය. සාර්ථක නොවන දේවල් අත්හැරීම හොඳයි. සෑම දෙයක්ම සැලසුම් කළ පරිදි නොව සැලැස්මට අනුව සිදු නොවිය හැකිය. දවස ව්යාපාරවල අවිනිශ්චිත බවක් ඇති කරයි, ශක්තිය නැතිවීම, ප්රමාදයන් සහ බාධක නිරීක්ෂණය කළ හැකිය. විවාහ මංගල්යයක් හෝ ඕනෑම උත්කර්ෂවත් උත්සව පැවැත්වීම, ගමනක් යාම, ප්රධානීන්ගෙන් ඉල්ලීම් කිරීම, වාණිජ කටයුතුවල යෙදීම අහිතකරයි. හිසකෙස් කැපීම - සතුරා හමුවීමට. කොටි, හාවා සහ ගව වර්ෂයේ උපන් අයට වාසනාවන්ත දිනයක්. ඌරන්ගේ සහ මීයාගේ වසරේ උපන් අයට අහිතකර දිනයක්.
සැප්තැම්බර් 29 ඉරිදා
මිහිකත සර්ප දිනය. එය හිතකර දිනයකි, නමුත් ඔබ නව ව්යාපාරයක් ආරම්භ කිරීමට, අත්හදා බැලීමක් ආරම්භ කිරීමට හෝ චලනය කිරීමට මෙම දිනය භාවිතා නොකළ යුතුය. නිවාඩු දින සැමරීමට, ක්රීඩා කිරීමට සහ ඔබේ සැලසුම් විශ්ලේෂණය කිරීමට හොඳ දවසක්. ඔබේ කොණ්ඩය කැපීම ඔබේ ජීවිතය කෙටි කරයි. මකර වර්ෂයේ උපන් අයට වාසනාවන්ත දිනයක්.