HPV ඇතිවීමට හේතුව කුමක්ද? විවිධ වර්ගයේ HPV නිසා ඇතිවන රෝග. දේශීය භාවිතය සඳහා ඖෂධ
මානව පැපිලෝමා වයිරසය නිශ්චිත සංඛ්යාවක බෙදීම් පද්ධතියක් ක්රියාත්මක කිරීම මගින් අපිච්ඡද පටක හෝ ශ්ලේෂ්මල පටල වලට හානි වීමේ රෝග ලක්ෂණ ඇති කරයි. ඔන්කොජනික් ව්යාධිජනක වර්ග 16 සහ 18 පාලනය නොකළ මයිටෝස් සංඛ්යාවක් දියත් කිරීමට දායක වේ.
ලිංගික සහ ගුද ප්රදේශවලට බලපාන පැපිලෝමා වයිරස වර්ග 200ක් පමණ හඳුනා ගැනීමට විද්යාඥයන් සමත් වී ඇත. රෝගියාගේ ජීවිතයට ඇති අන්තරාය මත පදනම්ව, පැපිලෝමා වෛරස් කාණ්ඩ 2 කට බෙදා ඇත: අඩු සහ ඉහළ ඔන්කොජනික් අවදානම.
ශ්රේණියේ වැදගත්කම HPV හි ජීවිතයට ඇති අනතුර තීරණය කරයි. වයිරසයේ 16 හෝ 18 වර්ගය අනාවරණය වුවහොත්, ඇනොජෙනිටල් පත්රිකාවේ පූර්ව පිළිකා තත්ත්වයන් හඳුනාගත යුතුය. කාන්තාවන් තුළ, මෙම serotypes අනාවරණය වූ විට, ලිංගික පත්රිකාවේ ඉන්නන් සහ ලිංගික ඉන්නන් නිරීක්ෂණය කළ හැක.
පැපිලෝමා වයිරසය ආසාදනය වීමේදී පාලනයකින් තොරව සෛල බෙදීම E7 ප්රෝටීන් මගින් ඇතිවේ. ප්රෝටීන් මයිටෝස් නිශ්චිත සංඛ්යාවක් සඳහා වගකිව යුතු අන්තර් සෛලීය ප්රෝටීන වලක්වන අතර ප්රතිශක්තිකරණ පද්ධතිය මගින් ව්යාධිජනක සෛල හඳුනා ගැනීම. පාලන ද්රව්ය අවහිර වූ විට, සෛලය malignant ගුණ ලබා ගනී: එය නිරන්තර බෙදීම් සහ අභ්යන්තර අවයවවල metastases වර්ධනය වීමට ඉඩ ඇත. ප්රෝටීන් E7 යනු වෛරසයේ පැවැත්මේ සලකුණක් වන අතර එය සෙරොජිකල් ක්රම මගින් තීරණය වේ. සායනික නිරීක්ෂණවලට අනුව, 73% ක් තුළ පැපිලෝමා වයිරසය සෙරොලොජි මගින් හඳුනාගත හැකිය.
HPV හි දිගුකාලීන පැවැත්ම භයානක වන්නේ සංකූලතා නිසා පමණක් නොවේ. සාමාන්ය මානව පැපිලෝමා වයිරස් ආසාදනයක පසුබිමට එරෙහිව, ප්රතිශක්ති ඌනතාවය වර්ධනය වන අතර එය ද්විතියික ආසාදන සක්රීය කිරීමට දායක වේ.
මානව පැපිලෝමා වයිරසය - ආසාදනයට හේතු
මානව පැපිලෝමා වයිරසය ආසාදනය වීමට හේතු විශ්වාසදායක ලෙස තහවුරු කර ඇත. ආසාදනය ලිංගික සම්බන්ධතා සහ ගෘහස්ථ ක්රම (හවුල් රෙදි, තුවා) හරහා සම්ප්රේෂණය වේ. දරුවන් බොහෝ විට මේ ආකාරයෙන් ඔවුන්ගේ මව්වරුන්ගෙන් ආසාදනය වේ. කොන්ඩිලෝමා හෝ ඉන්නන් ඇති කාන්තාවකගේ ගැබ්ගෙල සහ යෝනි මාර්ගයට හානි වීම අවට සිටින පුද්ගලයින්ගේ ආසාදන වැලැක්වීම සඳහා ලිංගික සනීපාරක්ෂාව ප්රවේශමෙන් පිළිපැදීමේ ලකුණකි.
මව්කිරි දෙන විට, තන පුඩුවට ආසන්නව මානව පැපිලෝමා වයිරස් ඉන්නන් පිහිටීම අනතුරුදායක වේ. දේශීයකරණය දරුවාගේ ශරීරයට වෛරසය ඇතුල් වීමට පහසුකම් සපයයි. ශ්ලේෂ්මලයට ශක්තිමත් ප්රති-ක්ෂුද්ර ජීවී ද්රව්ය ගණනාවක් ඇති බැවින් මුඛ කුහරයේ කොන්ඩිලෝමා කලාතුරකින් දක්නට ලැබේ. ස්වරාලය සහ ස්වර තන්තු වලට ආරක්ෂාවක් නොමැත. සම්ප්රේෂණය කිරීමේ බද්ධ කිරීමේ ක්රමය සමඟ, දරුවාගේ රළු කටහඬ සහ රළුබව පැපිලෝමා වයිරස් ආසාදනයේ පළමු සංඥාව වේ.
කතා කරන විට වේදනාව සහ අසහනය ස්වරාලයෙහි පිළිකා වර්ධනය පෙන්නුම් කරයි. ENT වෛද්යවරුන්ට අනුව, මානව පැපිලෝමා වයිරස් ආසාදනය ඇති රෝගීන්ගේ කෝඨරක විශාල වීම වෙනත් රෝග වලට වඩා බොහෝ විට සිදු වේ.
මානව පැපිලෝමා වයිරසය වඩාත් සුලභ ලිංගිකව සම්ප්රේෂණය වන රෝග වලින් එකකි. රෝගයේ අන්තරාය පවතින්නේ ශරීරය දිගු කලක් ආසාදනය වී ඇත්නම්, නිසි හා ප්රමාණවත් ප්රතිකාර නොමැතිව HPV මාරාන්තික පිළිකා ඇති කළ හැකි බැවිනි, එනම් පිළිකා.
අද වන විට වෛද්ය විද්යාව මගින් HPV වර්ග 120කට වඩා වැඩි ප්රමාණයක් හඳුනාගෙන ඇති අතර ඉන් වර්ග 40ක් පමණ ලිංගිකව සම්ප්රේෂණය වේ. විවිධ වර්ගයේ HPV ගැබ්ගෙල ඩිස්ප්ලේෂියාව මෙන්ම පිළිකා ඇති කළ හැකි බව කාන්තාවන් තුළ වේ.
අනාරක්ෂිත ලිංගික සංසර්ගයේදී, යෝනි මාර්ගයෙන් හෝ ගුද මාර්ගයෙන්, මුඛ මාර්ගයෙන්, වෛරසය ආසාදනය වූ ශ්ලේෂ්මල පටලය සහකරුගේ ලිංගික අවයව සමඟ සෘජු ස්පර්ශයක් ඇති විට ඔබට මෙම වෛරසය ආසාදනය විය හැක. රෝගී පුද්ගලයෙකුගෙන් නිරෝගී පුද්ගලයෙකුට වෛරසය සම්ප්රේෂණය වීම සිපගැනීමෙන් ද සිදු වන අතර එහි ප්රතිඵලයක් ලෙස උගුරේ සහ මුඛයේ පැපිලෝමා දිස්වන අතර ඉන් පසුව ආසාදනය තවදුරටත් පැතිර යා හැකිය. ගෘහස්ථ ක්ෂේත්රය තුළ, එවැනි වෛරස් ප්රායෝගිකව සම්ප්රේෂණය නොවේ, ඇත්ත වශයෙන්ම, වෛරසයේ වාහකයා සමඟ සමීප සම්බන්ධතා නොමැති නම් පමණි - ලිංගික සංසර්ගය සහ සිපගැනීම.
එය ඉතා දුර්ලභ ය, නමුත් දරු ප්රසූතියේදී මවගෙන් දරුවාට වෛරසය සම්ප්රේෂණය වේ. පැපිලෝමා වයිරසය ඉතා සුලභ වෛරසයක් වන අතර HPV කාන්තාවන් තුළ බහුලව දක්නට ලැබේ. නමුත් බොහෝ අවස්ථාවලදී වෛරසය ප්රතිකාර කළ හැකි අතර භයානක ප්රතිවිපාක ඇති නොකරයි. වෛරසය සමඟ ඇති බොහෝ ආසාදන රෝග ලක්ෂණ නොමැත.
විවිධ වර්ගයේ HPV සඳහා ආසාදනය වූ මොහොතේ සිට රෝගයේ පළමු රෝග ලක්ෂණ පෙනුම දක්වා පුර්ව ලියාපදිංචි තක්සේරු කාලය වෙනස් වන අතර, ඒ සමඟ ඇති බොහෝ සාධක මත රඳා පවතී (ප්රතිශක්තිකරණ මට්ටම, සාමාන්ය සෞඛ්ය තත්වය. පුද්ගලයා, වෙනත් වෛරස් රෝග ඇතිවීම).
උදාහරණයක් ලෙස, HPV වර්ගය 11 වෛරසය ශරීරයට ඇතුළු වූ මොහොතේ සිට සති 3 සිට මාස 8 දක්වා කාලය තුළ ප්රකාශ වේ. HPV 18 සමඟ, ආසාදනය වූ මොහොතේ සිට මාරාන්තික ගෙඩියක් (ගැබ්ගෙල පිළිකා) වර්ධනය දක්වා දශක ගණනාවක් ගත විය හැකිය. එමනිසා, ඔබ පරීක්ෂණය සිදු කළ වහාම වෛරසය සඳහා ප්රතිකාර ආරම්භ කළ යුතු අතර ඔබට නිවැරදි රෝග විනිශ්චය ලබා දී ඇති අතර, එය සියලු වර්ගවල HPV වෛරසය ලැයිස්තුගත කරයි.
පැපිලෝමා වයිරසයට පොදු රෝග ලක්ෂණ ඇත:
- Condyloma acuminatum (ලිංගික ඉන්නන්) පෙනේ.
- ලිංගික සංසර්ගය අතරතුර සහ පසුව, යෝනි මාර්ගයෙන් ලේ වැකි ස්රාවයක් පිටවේ.
දෘෂ්ය පරීක්ෂණයකදී කාන්තාවක් වෛද්යවරයෙකුගෙන් විමසීමක් කරන විට, ගැබ්ගෙල ඛාදනය, ඩිස්ප්ලේෂියා හෝ පිළිකා පවා ඇති බව ඔහු දැක ගත හැකිය. ශරීරයේ වෛරස් වර්ධනයේ මුල් අවධියේදී, වෙනස්කම් දැකිය නොහැක, එබැවින් වරින් වර, අවම වශයෙන් සෑම මාස හයකට වරක්වත් පරීක්ෂණ සිදු කිරීම ඉතා වැදගත් වේ - ගැබ්ගෙල සෛල විද්යාව සඳහා ආලේප කිරීම, ඉඩ ලබා දේ. ගොඩනැගීමේ මාරාන්තික ස්වභාවය තීරණය කිරීමට අපට. රෝගයේ ආරම්භක අදියර හඳුනා ගැනීම ඩිස්ප්ලේෂියා සහ ඔන්කොජනික් සෑදීමේ භයානක වර්ධනය වළක්වා ගැනීමට උපකාරී වේ.
වයස් භේදයකින් තොරව සියලුම කාන්තාවන් විසින් ගත යුතු වැළැක්වීමේ පියවර වන්නේ ලිංගික සංසර්ගයේදී කොන්ඩම් භාවිතා කරන විට ආරක්ෂිත ලිංගිකත්වය වන අතර පසුව ලිංගික අවයව වලට ප්රතිකාර කිරීම සඳහා ප්රති-ක්ෂුද්ර ජීවී සහ විෂබීජ නාශක සනීපාරක්ෂක නිෂ්පාදන භාවිතා කරයි.
අපි උපදෙස් දෙනවා!දුර්වල ශක්තිය, දුර්වල ශිෂේණය ඍජු වීම, දිගුකාලීන ශිෂේණය ඍජු නොවීම, මිනිසෙකුගේ ලිංගික ජීවිතය සඳහා මරණ දඬුවමක් නොවේ, නමුත් ශරීරයට උපකාර අවශ්ය වන අතර පිරිමි ශක්තිය දුර්වල වන බවට සංඥාවක්. පුරුෂයෙකුට ලිංගිකත්වය සඳහා ස්ථාවර ශිෂේණය ඍජු වීම සඳහා උපකාර වන ඖෂධ විශාල සංඛ්යාවක් ඇත, නමුත් ඔවුන් සියල්ලන්ටම තමන්ගේම අවාසි සහ ප්රතිවිරෝධතා ඇත, විශේෂයෙන්ම මිනිසා දැනටමත් වයස අවුරුදු 30-40 නම්. මෙහි සහ දැන් ශිෂේණය ඍජු වීම පමණක් නොව, වැළැක්වීමේ පියවරක් ලෙස ක්රියා කිරීම සහ පිරිමි බලය සමුච්චය කිරීම, මිනිසෙකුට වසර ගණනාවක් ලිංගිකව ක්රියාශීලීව සිටීමට ඉඩ සලසයි!
එවැනි පූර්වාරක්ෂාවන් HPV ආසාදනය වීමේ අවදානම සැලකිය යුතු ලෙස අඩු කරයි.ඔබ සාමාන්ය ලිංගික ජීවිතයක් ගත කළ යුතු අතර, හවුල්කරුවන් විශාල සංඛ්යාවක් සිටිය නොහැක. ඒකාකාරී සබඳතාවයක් ඔබේ සෞඛ්යය සහ ලිංගිකව සම්ප්රේෂණය වන රෝග, හර්පීස් සහ HPV නොමැතිකම සහතික කරයි.
නවීන වෛද්ය විද්යාවට මෙම අප්රසන්න ගැටලුවට එරෙහිව එන්නත් ලබා දිය හැකිය; එන්නත් ආසාදන අවදානම අඩු කරන අතර ඔබේ ශරීරයේ ආරක්ෂිත ක්රියාකාරිත්වය වැඩි කරයි. උසස් තත්ත්වයේ ප්රතිවෛරස් එන්නත ශරීරයේ පැපිලෝමා වයිරස් ප්රකාශනයන් වර්ධනය වීමට ඉඩ නොදේ.
HPV සහ හර්පීස්, මෙන්ම ඔවුන්ගේ රෝග විනිශ්චය
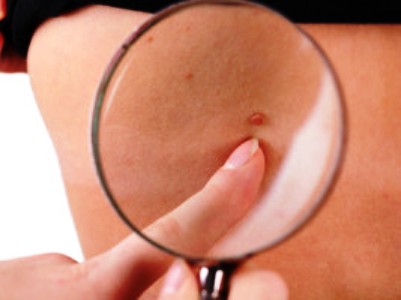 ලිංගිකව සම්ප්රේෂණය වන තවත් රෝගයක් වන්නේ ලිංගික හර්පීස් වන අතර එය කුෂ්ඨ ස්වරූපයෙන් ද ප්රකාශ වන අතර ශරීරයේ අනෙකුත් සංකූලතා (ඩිස්ප්ලාසියාව, පිළිකා) වර්ධනය වීමට හේතු වේ. HPV සහ හර්පීස් යනු මුඛ, යෝනි සහ ගුද සංසර්ගයේදී ලිංගිකව සම්ප්රේෂණය වන වෛරස් රෝග වේ.
ලිංගිකව සම්ප්රේෂණය වන තවත් රෝගයක් වන්නේ ලිංගික හර්පීස් වන අතර එය කුෂ්ඨ ස්වරූපයෙන් ද ප්රකාශ වන අතර ශරීරයේ අනෙකුත් සංකූලතා (ඩිස්ප්ලාසියාව, පිළිකා) වර්ධනය වීමට හේතු වේ. HPV සහ හර්පීස් යනු මුඛ, යෝනි සහ ගුද සංසර්ගයේදී ලිංගිකව සම්ප්රේෂණය වන වෛරස් රෝග වේ.
නමුත් HPV මෙන් නොව, ලිංගික හර්පීස් පිළිකා වර්ධනයට හේතු නොවේ.වෛරසය සම්පූර්ණයෙන්ම සුව නොවේ; එය සදහටම ශරීරයේ පවතී, වරින් වර නැවත ඇතිවීමේ දී ප්රකාශ වේ. HPV මෙන් නොව, හර්පීස්, ඵලදායී චිකිත්සාව, හොඳ ප්රතිශක්තිකරණ මට්ටමක් සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් ඉදිරිපිටදී, ඉතා කලාතුරකින් ප්රකාශ වන අතර, එක් එක් පුනරාවර්තනය ස්වභාවයෙන්ම දුර්වල වනු ඇත.
බොහෝ අවස්ථාවන්හීදී, වාහකයා හිතකර තත්වයන් නිර්මාණය නොකරන්නේ නම් (අසභ්ය ලිංගික ජීවිතය, නරක පුරුදු, අඩු ප්රතිශක්තිය සහ වෙනත් සාධක) එය තවදුරටත් නොපෙන්වයි. නමුත් ප්රමාණවත් ප්රතිකාරයක් නොමැති නම් කාන්තාවන්ගේ HPV විශේෂ අනතුරක් කරයි. චිකිත්සාව අවශ්ය ඖෂධ භාවිතයෙන් කාර්යක්ෂමව සිදු කරන්නේ නම්, ප්රතිශක්තිකරණ පද්ධතියට මෙම ගැටලුව සමඟ සාර්ථකව කටයුතු කිරීමට හැකි වන බැවින් වෛරසය සම්පූර්ණයෙන්ම සුව වේ.
HPV සහ හර්පීස් වැනි රෝග කෙරෙහි අවධානය යොමු නොකරන කාන්තාවන්ට විවිධ සංකූලතා වර්ධනය වීමට පටන් ගන්නා විට දුෂ්කර තත්වයකට පත්විය හැකිය - ගැබ්ගෙල ඛාදනය, ලිංගිකත්වය අතරතුර ගර්භාෂයෙන් රුධිරය. නිදසුනක් වශයෙන්, HPV ප්රතිකාර නොකළහොත්, වසර කිහිපයකට පසු, වෛද්යවරයෙකු විසින් පරීක්ෂා කරන විට, ගැබ්ගෙලෙහි වෙනස්කම් කැපී පෙනෙන අතර, එය II හෝ III ශ්රේණියේ ඩිස්ප්ලාසියාව ලෙස හඳුනාගනු ලැබේ. මෙම තත්වය තවත් වසර 5 කින් වෛද්යවරයා විසින් දරුණු රෝග විනිශ්චය කරනු ඇත - ගැබ්ගෙල පිළිකා.
එමනිසා, ඔබ ඔබේ සෞඛ්යය ගැන ඉතා සැලකිලිමත් විය යුතුය, විශේෂයෙන් ඔබ ලිංගිකව ක්රියාශීලී නම් සහ නිතිපතා ඔබේ සෞඛ්ය තත්වය හඳුනා ගනී. පැපිලෝමා වයිරසය සඳහා PCR භාවිතයෙන් HPV හඳුනාගත හැකි අතර එය හොඳම හා වඩාත්ම නිවැරදි එකක් ලෙස සැලකේ. එවැනි විශ්ලේෂණයක් මගින් නිශ්චිත HPV වර්ගය හඳුනාගෙන පිළිකා ඇති කරන වෛරස් වඩාත් භයානක වර්ග තීරණය කරනු ඇත.
විශ්ලේෂණය සඳහා, රුධිරය ගනු ලැබේ, ගැබ්ගෙලෙන් මෙන්ම ගැබ්ගෙල ඇලෙන්ද, සහ පළපුරුදු නාරිවේද වෛද්යවරයෙකු හෝ පිළිකා රෝග විශේෂඥයෙකු ඔබට පරීක්ෂණ දත්ත විකේතනය කිරීමට උපකාර කරනු ඇත. තවත් නවීන ආකාරයේ HPV රෝග විනිශ්චය වන්නේ දෙමුහුන් අල්ලා ගැනීමේ ක්රමයයි (Digene HPV පරීක්ෂණය හෝ HPV DNA පරීක්ෂණය). අද, මෙම තාක්ෂණය වඩාත් ඵලදායී ලෙස සලකනු ලබන අතර නිවැරදි පරීක්ෂණ දත්ත ලබා ගැනීමට කෙනෙකුට ඉඩ සලසයි.
HPV සහ හර්පීස් වැනි වෛරසයක් ඇති බව විශ්ලේෂණය කිරීම සඳහා, ගැබ්ගෙලෙහි ශ්ලේෂ්මල පටලය හෝ ගැබ්ගෙල ඇලෙන් ආලේප කරනු ලැබේ. එවැනි පරීක්ෂණයක් ද ප්රමාණාත්මක ලෙස සලකනු ලැබේ, එය වෛරසයේ සාන්ද්රණය හඳුනා ගැනීමට උපකාරී වේ, වෙනත් වචන වලින් කිවහොත්, ශරීරය මත HPV බර පැටවීම. පරීක්ෂණය HPV වර්ග ද තීරණය කරයි.
පළපුරුදු වෛද්යවරයකු විසින් දත්ත සකසනු ලැබේ, නමුත් ප්රතිඵලවල තිබිය හැකි ප්රධාන අගයන් වන්නේ:
- DNA හමු නොවීය. මෙයින් අදහස් කරන්නේ ශරීරයේ HPV වෛරසයක් නොමැති බවයි.
- A9 දත්ත (HPV 16, 31, 33, 35, 52, 58) පෙන්නුම් කරන්නේ 3 lg (HPV/10*5 සෛල) HPV හි සායනිකව නොවැදගත් ප්රමාණයකි. එවැනි දත්ත වලින් පෙන්නුම් කරන්නේ HPV වෛරස් ලැයිස්තුගත වර්ග ශරීරයේ පවතින නමුත් ඒවා ඉතා කුඩා ප්රමාණයකින් හඳුනාගෙන ඇති අතර සංකූලතා සහ ඔන්කොලොජි වර්ධනයට තර්ජනයක් නොමැති බවයි.
- දත්ත A7 (HPV 18, 39, 45, 59, 68) පෙන්නුම් කරන්නේ 3 - 5 lg (HPV/10 * 5 සෛල). මෙම ප්රතිඵල දැනටමත් පෙන්නුම් කරන්නේ HPV වෛරස් ලැයිස්තුගත වර්ග ශරීරයේ පවතින අතර, ඒවායේ ප්රමාණය සෞඛ්යයට තර්ජනයක් විය හැකි අතර සංකීර්ණ රෝගයක් වර්ධනය වීමට හේතු වේ.
- දත්ත A5 - 6 (HPV 51, 56) පෙන්නුම් කරන්නේ 5 lg ට වඩා වැඩි ප්රමාණයක් පවතින අතර මෙය වෛරස් බර වැඩිවීමක් පෙන්නුම් කරන අතර මෙම HPV වර්ග බරපතල සංකූලතා ඇති කළ හැකි අතර එවැනි වෛරස් බරක් සමඟ පිළිකා ඇතිවීමේ අවදානම ඉතා ඉහළ ය.
කොල්පොස්කොපි පරීක්ෂාව වැනි පරීක්ෂණ සිදු කළ හැකිය. විශ්ලේෂණය සඳහා, ගැබ්ගෙල විශේෂ උපකරණයකින් පරීක්ෂා කරනු ලැබේ, එය විශාලන වීදුරුවක් වන අතර එමඟින් වෛරසය අනාවරණය වේ.
ගැබ්ගෙල බයොප්සි යනු ගැබ්ගෙලෙන් පටක ඉවත් කර අන්වීක්ෂයක් යටතේ පරීක්ෂා කරන පැරණි පරීක්ෂණයකි. කාන්තාවන්ගේ HPV සහ හර්පීස් යන දෙකම මුල් අවධියේදී හඳුනාගත හැකි අතර සංකූලතා වර්ධනය වීම වැළැක්වීම සඳහා ඵලදායී පියවර ගැනීමට මෙය ඉඩ සලසයි.
කාන්තාවන්ගේ HPV වර්ගය 6 සහ එහි ලක්ෂණ
වෛද්යවරු HPV වෛරස් කාණ්ඩ දෙකකට බෙදා ඇත: අඩු ඔන්කොජනික් අවදානම සහ ඉහළ අවදානම. උදාහරණයක් ලෙස, කාන්තාවන්ගේ HPV වර්ගය 6, මෙන්ම HPV 11, 42, 43, 44, අඩු ඔන්කොජනික් අවදානම් කණ්ඩායමට අයත් වෛරස් වර්ග වේ. නමුත් ඉහළ ඔන්කොජනික් අවදානම් කණ්ඩායමේ ඇත: HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68. පිළිකා ඇති කළ නොහැකි HPV වෛරස් වර්ග: HPV 1 , 2, 3, 4, 5, 10, 27, 53, 54 55, 62, 67.
ඔබ තේරුම් ගත් පරිදි, කාන්තාවන්ගේ HPV වර්ගයේ 6 ගැබ්ගෙල පිළිකා වර්ධනයට හේතු නොවනු ඇත, නමුත් මෙය වෛරසයට ප්රතිකාර නොකළ යුතු බව ඉන් අදහස් නොවේ. වෛරසය ඇතිවීම නිසා ශරීරය දුර්වල වන අතර මෙය සමස්ත සෞඛ්යය නරක අතට හැරේ. ශ්ලේෂ්මල පටලයේ තත්වය පිළිබඳ ගැටළු ඔබ දුටුවහොත්, යෝනි මාර්ගයෙන් අමුතු විසර්ජනයක් දිස්වන්නේ නම්, ලිංගික අවයවවල උල් සෑදීමක් (ඉනනන) තිබේ නම් හෝ වෙනත් පටක වලට බලපෑම් ඇති වුවහොත් ඔබ වහාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන පරීක්ෂණයකට භාජනය විය යුතුය.
සියලුම වර්ගවල HPV වෙනත් සංකූලතා සහ රෝග ඇති කළ හැක:
- HPV 1, 2, 4 - පොදු සහ කැල්කේනියල් ඉන්නන් ඇති කරයි.
- HPV 3, 10, 28, 49 - සංයුතිවල පැතලි පෙනුම ඇති කරයි.
- HPV 6, 11, 30 - ලිංගික ඉන්නන් වර්ධනය වීමට හේතු වේ.
- HPV 16, 18, 31, 33, 35, 39, 52, 56, 58 විවිධ මට්ටම්වල ඩිස්ප්ලාසියාව සහ ගැබ්ගෙල පිළිකා වර්ධනය වීමට හේතු වේ.
- HPV 26, 29, 57 සරල (පොදු ඉන්නන්) සෑදීමට හේතු වේ.
- HPV 27 සංයුති වර්ග දෙකක වර්ධනයට හේතු වේ - පැතලි සහ පොදු ඉන්නන්.
- HPV 34, 55 දුර්ලභ වන නමුත් පිළිකා සඳහා නැඹුරුතාවයක් ඇති කළ හැකි අතර අවසානයේ පිළිකාවට තුඩු දෙන පටකවල වෙනස්කම් ඇති කළ හැකිය.
- HPV 41 පැතලි හා පොදු ඉන්නන් මෙන්ම ලිංගික ඉන්නන් ඇති කරයි.
- HPV 42 බොහෝ විට කොන්ඩිලෝමා (ලිංගික සංයුති) වර්ධනයට හේතු වේ, අඩු වාර ගණනක්, නමුත් සමහර විට එය ගර්භාෂයේ පටක වල පූර්ව පිළිකා වෙනස්කම් ඇති කරයි.
- HPV 45 යනු ලිංගික ඉන්නන්, ඩිස්ප්ලේෂියාව සහ ගැබ්ගෙල පිළිකා ඇති කරයි.
- HPV 40, 43, 44, 54 - ලිංගික ඉන්නන් සාදයි.
- HPV 51 යනු ගැබ්ගෙල ඩිස්ප්ලාසියාව සහ පිළිකා ඇතිවීමට හේතුවයි.
ඔබට පෙනෙන පරිදි, කාන්තාවන්ගේ HPV 6, 11, 30 විවිධ රෝග වල පෙනුම අවුලුවාලිය හැකි අතර, එය කාලෝචිත ලෙස හඳුනාගෙන ප්රතිකාර කළ යුතුය.
පැපිලෝමා වයිරසය 31 සහ අනෙකුත් රෝග වර්ග වලින් එහි වෙනස
 ඕනෑම වර්ගයක HPV, පැපිලෝමා වයිරසය 31 සහ අනෙකුත් ඒවා උසස් තත්ත්වයේ සහ ඵලදායී ප්රතිකාරයකට යටත් විය යුතුය. අද වන විට විවිධ වර්ගයේ HPV වලට එරෙහිව සටන් කළ හැකි එක් විශේෂිත ප්රතිවෛරස් ඖෂධයක් නොමැත.
ඕනෑම වර්ගයක HPV, පැපිලෝමා වයිරසය 31 සහ අනෙකුත් ඒවා උසස් තත්ත්වයේ සහ ඵලදායී ප්රතිකාරයකට යටත් විය යුතුය. අද වන විට විවිධ වර්ගයේ HPV වලට එරෙහිව සටන් කළ හැකි එක් විශේෂිත ප්රතිවෛරස් ඖෂධයක් නොමැත.
එබැවින්, නවීන වෛද්ය විද්යාව මඟින් ප්රතිශක්තිකරණ මට්ටම ඉහළ නැංවීම අරමුණු කරගත් පුළුල් ප්රතිකාරයක් සපයන අතර එමඟින් ශරීරයම වෛරස් වලට එරෙහිව සටන් කරයි, මෙන්ම HPV වෛරස් හේතුවෙන් පිළිකා ඇතිවීමේ අවදානමට එරෙහිව සටන් කිරීම සහ වැළැක්වීම. විස්තීරණ ප්රතිකාරය ආරම්භ වන්නේ ප්රතිකාරය සටන් කරන පුද්ගලයා තුළ පැපිලෝමා වයිරසය 31 ඇතුළුව HPV වර්ග හඳුනා ගැනීමට අපට ඉඩ සලසන පරීක්ෂණ වලින් ය.
චිකිත්සාව වෛරස් ප්රභවයට දේශීය නිරාවරණය සහ සාමාන්ය බලපෑමක් ඇති ඖෂධ භාවිතය ඇතුළත් වේ. දේශීය නිරාවරණය යනු විවිධ ඵලදායී ක්රම භාවිතයෙන් පැපිලෝමා ඉවත් කිරීමයි. ඒ අතරම, රෝගියා සෑදීමෙන් මිදීමට පමණක් නොව, පැපිලෝමා වලට හේතු වූ ශරීරයේ පවතින වෛරසය විනාශ කිරීම වැදගත් වේ.
වෛරසයේ බරපතලකම සහ එය ඇති කළ හැකි ප්රතිවිපාක ප්රතිශක්තිකරණ මට්ටම මත රඳා පවතී. විස්තීර්ණ ප්රතිකාරයට අවශ්යයෙන්ම පුළුල් පරාසයක ක්රියාකාරීත්වයක් සහිත ඵලදායී ප්රතිවෛරස් ඖෂධ, ඉන්ටර්ෆෙරෝන් සහ ප්රතිශක්තිකරණ යන්ත්ර ඇතුළත් වේ. පැපිලෝමා වයිරසය 11, 20, 44, 31, ආදිය ඔහුගේ සිරුරේ තිබිය හැකි බැවින්, ශරීරයෙන් ඉවත් කළ යුතු බැවින්, එක් එක් රෝගියා සඳහා, වෛද්යවරයා විසින් තනි ප්රතිකාර ක්රමයක් සකස් කරයි.
බොහෝ විට, HPV තවත් කරදරයක් සමඟ සංයුක්ත වේ - හර්පීස්, එය වරින් වර පුනරාවර්තන ස්වරූපයෙන් සිදුවන අතර මෙය සංකූලතා වලටද හේතු විය හැක. එබැවින්, HPV ප්රතිකාර කිරීමේදී, ප්රතිශක්තිකරණ පද්ධතියේ සියලුම දර්ශක සාමාන්යකරණය කිරීම සඳහා ඖෂධ නියම කරනු ලබන ප්රතිඵල මත පදනම්ව, වෛද්යවරයා ප්රතිශක්තිකරණ පරීක්ෂණ නිර්දේශ කරයි.
ඕනෑම වර්ගයක පැපිලෝමා වයිරසය, 31, ආදිය, රෝගියා තුළ ලිංගික හර්පීස්, ක්ලැමීඩියා සහ කැන්ඩිඩියාසිස් ඇති වුවහොත් HPV ප්රතිකාරයේ දුෂ්කර තත්වයක් පැන නගී. බැක්ටීරියා-වෛරස් සහ වෛරස්-වෛරස් රෝග මෙම සංයෝජනය සමඟ, HPV වෛරස් වල බරපතල සංකූලතා වර්ධනය වීමේ අවදානම බෙහෙවින් වැඩි වේ. එක් එක් රෝගියාට තනි තනිව ප්රතිකාර කිරීම සහ ඔහු වෙනුවෙන්ම ප්රතිකාර ක්රම සකස් කිරීම ඉතා වැදගත් වන්නේ එබැවිනි.
ශරීරය පුරා HPV වෛරස් තවදුරටත් පැතිරීම වැළැක්වීම සඳහා විවිධ නවීන ක්රම භාවිතයෙන් පැපිලෝමා ඉවත් කිරීම සිදු කළ හැකිය. එවැනි ඉවත් කිරීමේ ශිල්පීය ක්රමවලට ස්තූතිවන්ත වන අතර, ශරීරයේ පැපිලෝමා වයිරසය පැටවීම අඩු වනු ඇත, රෝගියා වෙනත් පුද්ගලයින්ට ආසාදනය වීමේ අවදානම සහ ඔන්කොලොජි ඇතුළු සංකූලතා ඇතිවීමේ සම්භාවිතාව අඩු වේ.
අද, වෛද්යවරුන් පහත සඳහන් ආකාරයේ පැපිලෝමා ඉවත් කිරීම බහුලව භාවිතා කරයි:
- ක්රියෝතෙරපි ප්රතිකාරය, කුෂ්ඨ මගින් බලපෑමට ලක් වූ පටක වලට ද්රව නයිට්රජන් යොදන අතර එමඟින් ගොඩනැගීම කැටි වේ. කැටි කිරීමෙන් පසු පැපිලෝමා අතුරුදහන් වන අතර තුවාලය සති කිහිපයක් ඇතුළත සුව වේ.
- පැපිලෝමා සෑදීම සහ ඉවත් කිරීම සඳහා ක්රියාකාරීව ක්රියා කරන විවිධ විශේෂ ඖෂධ භාවිතයෙන් රසායනික නිරාවරණය සිදු කරනු ලැබේ.
- Diathermocoagulation ඉහළ උෂ්ණත්වයන් සහිත පැපිලෝමා වලට බලපායි. පළමුව, පැපිලෝමා සංකේන්ද්රනය වී ඇති ස්ථානය නිර්වින්දනය කර ඇත.
- ලේසර් කැටි ගැසීම ලේසර් කදම්භයක් භාවිතයෙන් ක්රියා කරයි, එම නිසා සංයුතිවල පටක වාෂ්ප වී ඉක්මනින් වැටෙන කුඩා වියළි කබොලක් ඉතිරි වේ. කෙතරම් විශාල ගොඩනැගීම ඉවත් කළද තුවාලය සුව කිරීම ද ඉක්මනින් සිදු වේ.
- රේඩියෝ තරංග ක්රමය විශේෂ උපකරණයක් භාවිතයෙන් ක්රියා කරයි. මෙම තාක්ෂණය, පටක ලේසර් ප්රතිකාර වැනි, සංකූලතා හෝ ලේ ගැලීම ඇති නොකරයි, සහ සම මත ලකුණු ඉතිරි නොවේ.
පැපිලෝමා ඉවත් කිරීම සඳහා ක්රමය තෝරා ගැනීම බොහෝ දුරට රඳා පවතින්නේ පැපිලෝමා වල පිහිටීම, ඒවායේ ප්රමාණය සහ සාන්ද්රණය සහ පැපිලෝමා ඉවත් කිරීමේ එක් හෝ වෙනත් ක්රමයක් භාවිතා කිරීමට රෝගියාගේ තනි ප්රතිවිරෝධතා මත ය. පැපිලෝමා ප්රතිකාර කිරීම සහ ඉවත් කිරීම සඳහා ඵලදායී ක්රමයක් තෝරා ගැනීම සඳහා වෛද්යවරයා මුලින්ම අධ්යයනයක් සිදු කරනු ඇත.
මානව පැපිලෝමා වයිරසය (HPV, HPV) යනු ශරීරයේ ක්රියාකාරී සෛල බෙදීම ප්රවර්ධනය කරන DNA වෛරසයක් වන අතර එමඟින් ඇනරෙක්ටල් ප්රදේශයේ සම මත ලිංගික ඉන්නන්, ඉන්නන් සහ පැපිලෝමා ඇති වේ. අද, මානව පැපිලෝමා වයිරස් වර්ග 100 කට වඩා ඇති බව දන්නා අතර, ඒ සෑම එකක්ම වෙනස් මට්ටමේ ඔන්කොජෙනිසිටි ඇත.
මෙම ආසාදනයේ විශාලතම අන්තරාය වන්නේ කාන්තාවන්ගේ පැපිලෝමා වයිරසය ගැබ්ගෙල, යෝනි මාර්ගය හෝ ගුද මාර්ගයේ මාරාන්තික ගෙඩියක් වර්ධනය වීමට හේතු විය හැක. එමනිසා, මානව පැපිලෝමා වයිරස් ආසාදනය කාලෝචිත ලෙස හඳුනාගෙන ප්රතිකාර කිරීමෙන් පිළිකා ඇතිවීමේ අවදානම අවම කර ගත හැකිය, විශේෂයෙන් ගැබ්ගෙල.
මෙම ආසාදනයේ අන්තරාය සැලකිල්ලට ගනිමින්, මානව පැපිලෝමා වයිරසය පැමිණෙන්නේ කොහෙන්ද, මානව පැපිලෝමා වයිරසය ආසාදනය ප්රකාශ වන්නේ කෙසේද සහ එය සුව කරන්නේ කෙසේද යන්න ඔබට පැවසීමට අපට අවශ්යය. කාන්තාවන් තුළ මානව පැපිලෝමා වයිරසය හඳුනා ගැනීම සහ වැළැක්වීමේ නවීන ක්රම ද අපි ඔබට හඳුන්වා දෙන්නෙමු.
මානව පැපිලෝමා වයිරසයේ වර්ගය මානව පැපිලෝමා වයිරසය ආසාදනය වර්ධනය වන ආකාරය සහ අනාගතයේ දී ප්රකාශ වන ආකාරය මෙන්ම ප්රතිකාර ක්රම තෝරා ගැනීම තීරණය කරයි.
 මානව පැපිලෝමා වයිරස සාමාන්යයෙන් ඔන්කොජෙනිසිටි මට්ටම අනුව බෙදී යයි. මේ අනුව, සියලු වර්ගවල වෛරස් කණ්ඩායම් තුනකට බෙදිය හැකිය. HPV ටයිප් කිරීම මගින් පිළිකා වර්ධනය වීමේ වැඩි අවදානමක් ඇති රෝගීන් පිරිසක් හඳුනා ගැනීමට අපට ඉඩ සලසයි.
මානව පැපිලෝමා වයිරස සාමාන්යයෙන් ඔන්කොජෙනිසිටි මට්ටම අනුව බෙදී යයි. මේ අනුව, සියලු වර්ගවල වෛරස් කණ්ඩායම් තුනකට බෙදිය හැකිය. HPV ටයිප් කිරීම මගින් පිළිකා වර්ධනය වීමේ වැඩි අවදානමක් ඇති රෝගීන් පිරිසක් හඳුනා ගැනීමට අපට ඉඩ සලසයි.
පළමු කණ්ඩායමට ඔන්කොජනික් නොවන HPV වර්ග පහක් ඇතුළත් වේ, එනම් 1, 2, 3, 4 සහ 5. ලැයිස්තුගත වර්ග ඔන්කොජනික් නොවන අතර එබැවින් ගැබ්ගෙල පිළිකා ඇති කළ නොහැක.
දෙවන කණ්ඩායම මානව පැපිලෝමා වයිරසය වර්ග 6, 11, 42, 43 සහ 44 කින් සමන්විත වන අතර, ඒවා අඩු පිළිකා ඇති කරයි. තමන් විසින්ම, මෙම කණ්ඩායමේ නියෝජිතයින්ට ගැබ්ගෙල, යෝනි මාර්ගය හෝ ගුදය පිළිකා ඇති කළ නොහැකි නමුත් මාරාන්තික පිළිකා ඇතිවීමට මග පෑදිය හැකිය.
HPV හි තුන්වන කණ්ඩායම වඩාත් භයානක ලෙස සැලකේ, එය වර්ග 16, 18, 31, 35, 39, 45, 51, 52, 56, 59 සහ 68 කින් සමන්විත වේ. HPV හි ලැයිස්තුගත කර ඇති වර්ගවල ඉහළම ඔන්කොජෙනිසිටි මට්ටම ඇත. මෙම වර්ගයේ මානව පැපිලෝමා වයිරසයෙන් ආසාදනය වූ කාන්තාවන්ගෙන් 80% කට ආසන්න ප්රමාණයක් ඉක්මනින් හෝ පසුව ගැබ්ගෙල, යෝනි මාර්ගය හෝ ගුද මාර්ගයේ පිළිකාවක් ඇති වන අතර පියයුරු පිළිකා ඇතිවීමේ අවදානම ද සැලකිය යුතු ලෙස වැඩි වේ.
කාන්තාවන් තුළ මානව පැපිලෝමා වයිරසය: හේතු
පැපිලෝමා වයිරසයේ රෝග කාරකය වන්නේ DNA මානව පැපිලෝමා වයිරසයයි. මෙම වෛරසය ශ්ලේෂ්මල ස්ථරයට පමණක් නොව, සමේ ගැඹුරු ස්ථරවලටද විනිවිද යයි.
මානව පැපිලෝමා වයිරස් ආසාදනයට දායක වන සාධක ගණනාවක් තිබේ, එනම්:

මානව පැපිලෝමා වයිරසය සම්ප්රේෂණය කිරීමේ මාර්ග පහත පරිදි විය හැකිය:

සම්ප්රේෂණය කිරීමේ ප්රධාන මාර්ගය ලිංගික වේ. අනාරක්ෂිත යෝනි මාර්ග සහ ගුද සංසර්ගයේදී පමණක් නොව සුරතල් කිරීමේදීද මෙම ආසාදනය ගැහැණු ළමයින්ට සම්ප්රේෂණය විය හැක.
කාන්තාවක් පැපිලෝමා වයිරස් ආසාදනයෙන් පෙළෙනවා නම් සහ යෝනි මාර්ගයේ හෝ යෝනි මාර්ගයේ බිත්තිවල කොන්ඩිලෝමා හෝ පැපිලෝමා තිබේ නම්, දරු ප්රසූතියේදී දරුවාට ද ඔවුන්ගෙන් ආසාදනය විය හැකිය.
අතට අත දීම, පුද්ගලික සනීපාරක්ෂක ද්රව්ය, තටාකයේ ජලය, සෝනා ආදිය මගින් HPV ආසාදනය විය හැක.
මානව පැපිලෝමා වයිරසය කාන්තාවන්ට භයානක වන්නේ ඇයි?
මානව පැපිලෝමා වයිරසය, ප්රතිශක්තිකරණ පද්ධතිය ශක්තිමත් නම්, 90% ක්ම ස්වයං-සුවපත් වේ. නමුත් ඉහත සාධක මගින් නිර්මාණය කරන ලද හිතකර තත්වයන් හමුවේ, පැපිලෝමා වයිරසය ආසාදනය යෝනි මාර්ගය, ගැබ්ගෙල, යෝනි මාර්ගය හෝ ගුදය පිළිකා බවට පරිවර්තනය විය හැක.
අප දැනටමත් පවසා ඇති පරිදි, ගැබ්ගෙල පිළිකා ඇති කාන්තාවන්ගෙන් 70% ක් තුළ, තුන්වන කණ්ඩායමට අයත් මානව පැපිලෝමා වයිරසය ඔවුන්ගේ රුධිරයේ හඳුනාගෙන ඇත. HPV වර්ග 16 සහ 18 වඩාත් භයානක ලෙස සැලකේ.
ගැබ්ගෙලෙහි ඇති කාන්තාවන්ගේ මානව පැපිලෝමා වයිරසය ඩිස්ප්ලේෂියාව සහ පසුව පිළිකා වර්ධනය වීම වැළැක්වීම සඳහා ක්ෂණික චිකිත්සක පියවරයන් අවශ්ය වේ.
ඊට අමතරව, පැපිලෝමා වයිරසය වෙනත් ලිංගිකව සම්ප්රේෂණය වන ආසාදන වැළඳීමේ අවදානම වැඩි කරන අතර ලිංගික පත්රිකාව හරහා ගමන් කිරීමේදී දරුවෙකුට ද සම්ප්රේෂණය කළ හැකිය.
සෑම වර්ගයකම මානව පැපිලෝමා වයිරසය එහි ලක්ෂණ සහ විශේෂිත රෝග ලක්ෂණ ඇත. අපි ඒවා බලමු.
කාන්තාවන් තුළ මානව පැපිලෝමා වයිරසය වර්ග 16
හියුමන් පැපිලෝමා වයිරසය 16 යනු ආසාදිත පුද්ගලයන්ගෙන් අඩකට වඩා වැඩි පිරිසකගේ බහුලව දක්නට ලැබෙන HPV වර්ගයකි. මෙම වර්ගය ඉතා ඔන්කොජනික් වේ.
 HPV 16 මගින් ඇති කරන මානව පැපිලෝමා වයිරස් ආසාදනයේ ව්යාධිජනකය නම්, රෝග කාරකය ශරීරයේ සෛලවල ජෙනෝමය ආක්රමණය කර ස්වාභාවික ප්රති-පිළිකා ආරක්ෂණ ක්රියාවලීන් අවහිර කරයි, එහි ප්රති result ලයක් ලෙස පැපිලෝමා, කොන්ඩිලෝමා හෝ ඉන්නන් සම මත දිස් වේ.
HPV 16 මගින් ඇති කරන මානව පැපිලෝමා වයිරස් ආසාදනයේ ව්යාධිජනකය නම්, රෝග කාරකය ශරීරයේ සෛලවල ජෙනෝමය ආක්රමණය කර ස්වාභාවික ප්රති-පිළිකා ආරක්ෂණ ක්රියාවලීන් අවහිර කරයි, එහි ප්රති result ලයක් ලෙස පැපිලෝමා, කොන්ඩිලෝමා හෝ ඉන්නන් සම මත දිස් වේ.
HPV 16 ආසාදිත කාන්තාවන්ගේ ලිංගික අවයව සහ ගුද මාර්ගයේ සම මත විවිධ ප්රමාණයේ රළු මතුපිටක් සහිත අළු හෝ දුඹුරු පැතලි පැල්ලම් දක්නට ලැබේ. එවැනි කුෂ්ඨ බෝවෙනොයිඩ් පැපුලෝසිස් ලෙස හැඳින්වේ.
HPV 16 මගින් ඇතිවන පැපුලෝ වයිරස් ආසාදනයේ දෙවන ලකුණ ලිංගික ඉන්නන් විය හැකි අතර එය ලිංගික ප්රදේශයේ පමණක් නොව අක්ෂි, කලවා, බෙල්ල, කිහිලි ආදියෙහිද දිස් වේ.
HPV 16 හි වඩාත් භයානක ප්රකාශනය වන්නේ ගැබ්ගෙල ශ්ලේෂ්මලයේ අභ්යන්තර එපිතෙලියල් නියෝප්ලාසියාව වන අතර එය පූර්ව පිළිකා තත්වයන්ට අයත් වේ.
මානව පැපිලෝමා වයිරසය වර්ගය 18
HPV 18 යනු තවත් ඔන්කොජනික් වෛරසයක් වන අතර එය මිනිස් සිරුරේ සෛලවල DNA වලට ඒකාබද්ධ වූ විට ප්රතිශක්තිකරණ පද්ධතියේ ක්රියාකාරිත්වය අවහිර කරන අතර බෙන්ගිනි පිළිකා සෑදීම ප්රවර්ධනය කරයි. එවැනි පිළිකා රෝගාබාධවලට ගොදුරු වේ.
18 වර්ගයේ පැපිලෝමා වයිරසය කාන්තාවන්ගේ ගැබ්ගෙල පිළිකා ඇති කළ හැක. ගැබ්ගෙල පිළිකා ඇති කාන්තාවන්ගෙන් 70% ක් තුළ මෙම වර්ගයේ වෛරස් හඳුනා ගත් විද්යාඥයින් විසින් මෙම ප්රවණතාවය ඔප්පු කර ඇත.
HPV 18 සක්රිය වීමේ සලකුණු:
- ලිංගික අවයව සහ ගුදය සමේ ලිංගික ඉන්නන්. තුවාල වූ විට, මෙම පිළිකා ලේ ගැලීම සිදු විය හැක. Condylomas malignancy වලට බොහෝ දුරට ඉඩ ඇත;
- පැපිලෝමා. මෙම වටකුරු නියෝප්ලාස්ම් සමට වඩා වර්ණයෙන් වෙනස් නොවේ, නමුත් එහි මට්ටමට වඩා ඉහළ යයි. බොහෝ විට, පැපිලෝමා අක්ෂි ප්රදේශයේ සහ ලිංගික අවයවවල සමට බලපාන නමුත් දියුණු අවස්ථාවන්හිදී ඒවා වෙනත් ප්රදේශවලට පැතිර යා හැකිය.
- ඉන්නන්, වටකුරු කුෂ්ඨ සමට ඉහලින් නැඟී රතු හෝ තද වර්ණයෙන් යුක්ත වේ.
HPV 31 භයානක පමණක් නොව, ද්රෝහී ඔන්කොජනික් වෛරසයක් ද වේ, මන්ද එය දිගු කලක් රෝග ලක්ෂණ නොමැතිව ශරීරයේ පැවතිය හැකිය.
මිනිස් පැපිලෝමා වයිරස් ආසාදනයේ රෝග ලක්ෂණ ශරීරයේ හිතකර තත්වයන් නිර්මාණය වූ විට පෙනේ, එනම් විවිධ සාධකවල බලපෑම යටතේ ප්රතිශක්තිකරණ පද්ධතිය දුර්වල වේ (හයිපෝතර්මියාව, හෝමෝන අසමතුලිතතාවය, නිදන්ගත රෝග උග්රවීම, උග්ර ආසාදන, ලිංගිකව සම්ප්රේෂණය වන රෝග ආදිය). එපමණක්ද නොව, මෙම වර්ගයේ වෛරස් ගැහැණු හා පිරිමි යන දෙඅංශයෙන්ම සමානව භයානක වේ.
කාන්තාවන්ගේ 31 වර්ගයේ පැපිලෝමා වයිරසය ලිංගික අවයව හා ඇනරෙක්ටල් ප්රදේශවල පැපිලෝමා සහ කොන්ඩිලෝමා ලෙස ප්රකාශ වේ. යෝනි මාර්ගයෙන් පිටවීම, සංසර්ගය අතරතුර වේදනාව, යෝනි මාර්ගය තුළ අපහසුතාවයන් සහ වෙනත් අය ද විය හැකිය.
මානව පැපිලෝමා වයිරසය වර්ගය 33
HPV 33පිළිකා කාරක ක්රියාවලියක් ඇති කළ හැකි තවත් භයානක වෛරසයකි.

කාන්තාවන්ගේ 33 වර්ගයේ මානව පැපිලෝමා වයිරසයේ රෝග ලක්ෂණ ලිංගික අවයව මත ඉන්නන් ලෙස විදහා දැක්විය හැක. මෙම වර්ගයේ මානව පැපිලෝමා වයිරස් ආසාදනය සඳහා පුර්ව ලියාපදිංචි තක්සේරු කාලය සති 12-16 කි. මෙම කාලයෙන් පසු, පුළුල් ගොයම් ගහක් සහිත ලිංගික ඉන්නන් යෝනි, යෝනි බිත්ති සහ ගැබ්ගෙල මත අනාවරණය වේ. HPV 33 මගින් ඇතිවන කොන්ඩිලෝමා වල ලක්ෂණයක් වන්නේ ඒවාට පැහැදිලි මායිම් සහ සුමට මතුපිටක් නොමැති වීමයි.
මෙම වර්ගයේ වෛරස් ගැබ්ගෙල ඉන්ට්රෙපිතෙලියල් නියෝප්ලාසියාව නම් පූර්ව පිළිකා තත්වයක් ද ඇති කළ හැකිය.
මානව පැපිලෝමා වයිරසය වර්ගය 35
කාන්තාවන් තුළ 35 වර්ගයේ මානව පැපිලෝමා වයිරසය පහත රෝග ලක්ෂණ සමඟ ප්රකාශ විය හැකිය:
- ගැහැණු ළමයින් තුළ බහුලව දක්නට ලැබෙන ඉන්නන් ඇතිවීම;
- ලිංගික ඉන්නන්, anorectal ප්රදේශයේ ලිංගික අවයව හා පටක මත ඇතිවන. මෙම වර්ගයේ neoplasm ඉතා ඉක්මනින් ප්රගතිය, විශාල පැල්ලම් බවට හැරේ;
- 35 වර්ගයේ මානව පැපිලෝමා වයිරස් ආසාදන සමඟ පැතලි කොන්ඩිලෝමා කලාතුරකින් දක්නට ලැබේ. එහෙත්, කෙසේ වෙතත්, මෙම වර්ගයේ කොන්ඩිලෝමා භයානක වන්නේ එය බොහෝ විට පිළිකාමය පිළිකාවක් බවට පිරිහී ඇති බැවිනි.
ලැයිස්තුගත neoplasms දරුණු කැසීම, වේදනාව සහ අපහසුතාවයන් සමඟ ඇත. කාන්තාවන්ට උණ, සෙම්ප්රතිශ්යාව, අධික දහඩිය දැමීම සහ සාමාන්ය දුර්වලතාවය වැනි ශරීර විෂ වීමේ රෝග ලක්ෂණ ද තිබිය හැකිය.
මානව පැපිලෝමා වයිරසය වර්ග 39 ද ඔන්කොජෙනිසිටි වීමේ ඉහළ අවදානමක් සහිත වෛරස් කාණ්ඩයට ඇතුළත් වේ. පිරිමින් ප්රධාන වශයෙන් ආසාදන වාහකයන් වන බැවින් මෙම වර්ගයේ වෛරසය කාන්තාවන්ට වඩාත් භයානක බව පැවසිය යුතුය.
 කාන්තාවන්ගේ 39 වර්ගයේ පැපිලෝමා වයිරසය ඉන්නන් සහ පැපිලෝමා හෝ කොන්ඩිලෝමා යන දෙකම සෑදීමට හේතු විය හැකි අතර ඒවා මාරාන්තික නියෝප්ලාස්ම් බවට පරිහානියට ලක් වේ. බොහෝ විට, එවැනි නියෝප්ලාස්ම් යෝනි මාර්ගයේ සහ ගැබ්ගෙල ඇලෙහි බිත්ති මත ස්ථානගත කර ඇත.
කාන්තාවන්ගේ 39 වර්ගයේ පැපිලෝමා වයිරසය ඉන්නන් සහ පැපිලෝමා හෝ කොන්ඩිලෝමා යන දෙකම සෑදීමට හේතු විය හැකි අතර ඒවා මාරාන්තික නියෝප්ලාස්ම් බවට පරිහානියට ලක් වේ. බොහෝ විට, එවැනි නියෝප්ලාස්ම් යෝනි මාර්ගයේ සහ ගැබ්ගෙල ඇලෙහි බිත්ති මත ස්ථානගත කර ඇත.
මානව පැපිලෝමා වයිරසය වර්ගය 45
කාන්තාවන්ගේ 45 වර්ගයේ පැපිලෝමා වයිරසය ද ඉතා ඔන්කොජනික් වේ. එපමණක් නොව, මානව පැපිලෝමා වයිරස් ආසාදනයේ පළමු සංඥා ආසාදනය වීමෙන් වසර 20 කට පසුව පවා පෙනෙන්නට පුළුවන.
45 වර්ගයේ වෛරසය නිසා ඇති වන මානව පැපිලෝමා වයිරස් ආසාදනය අතරතුර, අදියර තුනක් වෙන්කර හඳුනාගත හැකිය. පළමු අදියර ලිංගික ඉන්නන් සහ කොන්ඩිලෝමා වල පෙනුම මගින් සංලක්ෂිත වේ. රෝගයේ දෙවන අදියර ගැබ්ගෙල එපිටිලියම් හි ඩිස්ප්ලාසියාව සමඟ ඇත. වඩාත් භයානක අවධිය වන්නේ ගැබ්ගෙල, යෝනි මාර්ගය හෝ ගුදය පිළිකා වර්ධනය වීම මගින් සංලක්ෂිත තුන්වන අදියරයි.
මානව පැපිලෝමා වයිරසය වර්ගය 51
කාන්තාවන් තුළ 51 වර්ගයේ මානව පැපිලෝමා වයිරසයේ රෝග ලක්ෂණ දැනටමත් පුර්ව ලියාපදිංචි තක්සේරු කාලය තුළ දිස්වන අතර එය වසර කිහිපයක් පැවතිය හැකිය. මෙම කාල පරිච්ෙඡ්දය තුළ කාන්තාවන්ට තනි ලිංගික ඉන්නන්, ලිංගික ඉන්නන් හෝ පැතලි කොන්ඩිලෝමා වර්ධනය වේ. මෙම neoplasms සම්භාව්ය දේශීයකරණය ලිංගික අවයව (යෝනි බිත්ති, ගැබ්ගෙල, labia Minora සහ labia majora) වේ, නමුත් මෙම ක්රියාවලිය අක්ෂි, inguinal සහ axillary ප්රදේශවලට ද පැතිර යා හැක.
51 වර්ගයේ මානව පැපිලෝමා වයිරසය ආසාදනය වන ආකාරය ඉදිරිපත් කරන ලද ඡායාරූපවල දැකිය හැකිය.
මානව පැපිලෝමා වයිරසය වර්ගය 52
කාන්තාවන්ගේ 52 වර්ගයේ මානව පැපිලෝමා වයිරසයේ විශේෂත්වය වන්නේ එය ප්රධාන වශයෙන් ශරීරයේ වයසට යාම ආරම්භ වන කාල පරිච්ඡේදයේදී (අවුරුදු 35 කට පසු) සක්රීය වීමයි.
මෙම වර්ගයේ මානව පැපිලෝමා වයිරස් ආසාදනය අනෙකුත් වර්ගවල සමාන රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ, එනම්: ලිංගික අවයව මත ඉන්නන් සහ කොන්ඩිලෝමා මෙන්ම ගැබ්ගෙල ඩිස්ප්ලාසියාව.
මානව පැපිලෝමා වයිරස් වර්ගය 56 කෙටි පුර්ව ලියාපදිංචි තක්සේරු කාලය (මාස තුනක් දක්වා) මගින් සංලක්ෂිත වේ.
කාන්තාවන්ගේ 56 වර්ගයේ පැපිලෝමා වයිරසයේ රෝග ලක්ෂණ පුර්ව ලියාපදිංචි තක්සේරු කාලය අවසානයේ දිස්වන අතර යෝනි මාර්ගයේ සහ ගැබ්ගෙලෙහි බිත්ති මත ස්ථානගත කර ඇති තුනී ගොයම් ගහක් මත ලිංගික ඉන්නන් සහ ලිංගික ඉන්නන් ඇතිවීම මගින් සංලක්ෂිත වේ. දියුණු අවස්ථාවන්හිදී, ගැබ්ගෙල ඩිස්ප්ලාසියාව හටගනී, එය පූර්ව පිළිකා තත්ත්වයකි.
මානව පැපිලෝමා වයිරසය වර්ගය 59
කාන්තාවන්ගේ 59 වර්ගයේ මානව පැපිලෝමා වයිරසයේ සුවිශේෂී ලක්ෂණය වන්නේ ඉන්නන් සහ කොන්ඩිලෝමා ලිංගික අවයව වලට පමණක් නොව ගුදය සහ ගුද මාර්ගයට ද බලපාන අතර එමඟින් ගුද මාර්ගයේ පිළිකා ඇතිවීමේ අවදානම වැඩි කරයි.
ඉන්නන් තරමක් විශාල ප්රමාණවලට (මි.මී. 10 දක්වා) ළඟා වන අතර රළු මතුපිටක් සහ අසමාන දාර ඇති අතර එය ඡායාරූපයේ දැකිය හැකිය.
ලිංගික ඉන්නන් සිහින් ගොයම් ගහක් සහ උල් වූ අග්රයක් ඇත (ඡායාරූපය බලන්න). කොන්ඩිලෝමා වල වර්ණය සමේ වර්ණයට වඩා වෙනස් විය හැකිය.
පැපිලෝමා වේගවත් වර්ධනය හා පැතිරීම මගින් සංලක්ෂිත වේ.
බාහිර හා අභ්යන්තර නාරිවේද වෛද්ය පරීක්ෂණයකදී සමේ කුෂ්ඨ (කොන්ඩිලෝමා, ඉන්නන් සහ පැපිලෝමා) පහසුවෙන් දැකිය හැකිය (ඡායාරූපය බලන්න).

එසේම, HPV රෝග විනිශ්චය කිරීමේ ක්රියාවලියේදී, කොල්පොස්කොපි භාවිතා කළ හැකිය - විශේෂ උපකරණයක් සමඟ ගැබ්ගෙල පරීක්ෂා කිරීම - කොල්පොස්කෝප්, එමඟින් ඔබට රූපය කිහිප වතාවක් විශාල කර පරිගණක මොනිටරයක රූපය ප්රදර්ශනය කිරීමට ඉඩ සලසයි.
නමුත් වඩාත් නිවැරදි රෝග විනිශ්චය ක්රමය වන්නේ මානව පැපිලෝමා වයිරසය සඳහා වන විශ්ලේෂණයකි, එය පොලිමරේස් දාම ප්රතික්රියාව (PCR) භාවිතයෙන් සිදු කෙරේ.
PCR කාන්තා ශරීරයේ මානව පැපිලෝමා වයිරසය පවතින බව තහවුරු කිරීමට සහ එහි වර්ගය හඳුනා ගැනීමට යන දෙකම භාවිතා කරයි.
HPV රෝග විනිශ්චය සඳහා "රන් ප්රමිතිය" යනු ශරීරයේ වෛරස් ශරීර සංඛ්යාව තීරණය කරන ඩිජීන් පරීක්ෂණයයි. ශරීරයේ ඇති වෛරස් ගණන දැන ගැනීමෙන් ගැබ්ගෙල පිළිකා ඇතිවීමේ අවදානම තක්සේරු කළ හැකිය.
එසේම, HPV යැයි සැක කරන සියලුම රෝගීන්ට සෛල විද්යාත්මක පරීක්ෂණයක් නියම කරනු ලැබේ.
කාන්තාවන් තුළ මානව පැපිලෝමා වයිරසය ප්රතිකාර කරන්නේ කෙසේද?
කාන්තාවන් තුළ මානව පැපිලෝමා වයිරසය ප්රතිකාර කිරීම ගතානුගතික හා ශල්යකර්ම විය හැකිය.
මානව පැපිලෝමා වයිරසයට එරෙහි ටැබ්ලට් වලට ප්රතිවෛරස් සහ ප්රතිශක්තිකරණ බලපෑම් දෙකම තිබිය යුතුය. පහත සඳහන් ඖෂධ අද වඩාත් ඵලදායී ලෙස සැලකේ:

මෙම ඖෂධ සමඟ Monotherapy කලාතුරකින් භාවිතා වේ. මූලික වශයෙන්, එක් ඖෂධයක් තවත් ඖෂධයක් සමඟ ඒකාබද්ධ වේ, උදාහරණයක් ලෙස, Allokin-alpha ක්රමානුකූලව නියම කර ඇති අතර, Epigen-intim ක්රීම් දේශීයව නියම කරනු ලැබේ. චිකිත්සාව Likopid, Immunomax සහ වෙනත් අය වැනි ප්රතිශක්තිකරණ සමඟද අතිරේක වේ.
ලිංගික ඉන්නන්, පැපිලෝමා, ලිංගික ඉන්නන් සහ ගැබ්ගෙල ඩිස්ප්ලේෂියා පිළිකා ඇතිවීමේ අවදානම වැඩි කරන බැවින්, ඒවා අවම වශයෙන් ආක්රමණශීලී ශල්යකර්ම ක්රම භාවිතයෙන් ඉවත් කරනු ලැබේ, ඒවාට පහත සඳහන් දෑ ඇතුළත් වේ:
- විද්යුත් කැටි ගැසීම;
- ලේසර් ඉවත් කිරීම;
- cryodestruction;
- රසායනික චිකිත්සාව;
- රේඩියෝ තරංග සහ වෙනත් අය විසින් ඉවත් කිරීම.
දරුණු අවස්ථාවල දී ගැබ්ගෙල කපා ඉවත් කිරීම භාවිතා කළ හැකිය.
මානව පැපිලෝමා වයිරසය විශේෂිත වැළැක්වීමක් තිබේද?
අද අපේ රටේ කාන්තාවන්ට මානව පැපිලෝමා වයිරසයට එරෙහිව එන්නත් දෙකක් සහතික කර ඇත, එනම්: Gardasil සහ Cervarix.
මෙම එන්නත් බොහෝ විට ගැබ්ගෙල පිළිකා ඇති කරන HPV වර්ග 16 සහ 18 වලින් ශරීරය ආරක්ෂා කරයි. ඇමරිකාවේ සහ යුරෝපයේ සංවර්ධිත රටවල මෙම එන්නත් ගැහැණු ළමයින් සඳහා එන්නත් කාලසටහනට ඇතුළත් වේ. නිදසුනක් වශයෙන්, ජර්මනියේ, HPV වලට එරෙහිව එන්නත් කිරීම වයස අවුරුදු 12 ට වැඩි සියලුම ගැහැණු ළමයින් සඳහා දක්වනු ලැබේ. එන්නත් කිරීම අදියර තුනකින් සිදු කෙරේ.
රුසියාවේ, එන්නත ෆාමසි දාමවලින් මිලදී ගත හැකිය. ඖෂධයේ සාමාන්ය පිරිවැය රූබල් 7,200 කි.
පැපිලෝමා සමේ නිරපේක්ෂ ගෙඩියක් ලෙස වටහාගෙන ඇති අතර, එහි ව්යුහයේ රුධිර වාහිනී සහ එපිටිලියම් වලින් ආවරණය වූ සම්බන්ධක පටක අඩංගු වන අතර එය ඉහළට වැඩෙන අතර පැපිලස් විවිධ දිශාවලට විසිරීම වට්ටක්කා වලට සමාන වේ. පුද්ගලයෙකුට බොහෝ පැපිලෝමා තිබේ නම්, මෙම තත්වය පැපිලෝමාටෝසිස් ලෙස හැඳින්වේ.
පැපිලෝමා යනු කුමක්ද?
මෙය squamous epithelium වලින් වර්ධනය වන පිළිකා වර්ගයක් වන අතර පැපිලා ස්වරූපයෙන් සම මතුපිටට ඉහළින් නෙරා යයි. ඒවා සම, මුඛයේ ශ්ලේෂ්මල පටලය, නාසය, පාරනාසික කෝඨරක, ෆරින්ක්ස්, ස්වර තන්තු, මුත්රාශයේ සහ ලිංගික අවයවවල දක්නට ලැබේ. පැපිලෝමා සෙන්ටිමීටර 1-2 ක් දක්වා වර්ධනයක් මෙන් පෙනේ, ගොයම් ගහක ඝන හෝ මෘදු ගෙඩියක ස්වරූපයෙන්, එහි මතුපිට අසමාන වන අතර එය වට්ටක්කා සිහිපත් කරයි.
සමේ පැපිලෝමා වලට විවිධ වර්ණ තිබිය හැකිය - වර්ණය සුදු සිට අපිරිසිදු දුඹුරු දක්වා වෙනස් වේ; එය මුහුණේ සහ බෙල්ලේ සමෙහි දක්නට ලැබේ නම්, එය රූපලාවණ්ය දෝෂයක් ඇති කරයි. වෙනත් පෙනුමේ ස්ථාන තිබේ, නිදසුනක් ලෙස, ස්වරාලයෙහි ශ්ලේෂ්මල පටලය මත පැපිලෝමා හටගන්නේ නම්, මෙය කටහඬ හෝ හුස්ම ගැනීමේ ගැටළු ඇති විය හැක.
මානව පැපිලෝමා වයිරසය පිළිබඳ විස්තරය
බොහෝ විට, පැපිලෝමා වල පෙනුම ඇතිවන්නේ මානව පැපිලෝමා වයිරසය (HPV) වන අතර එය DNA අඩංගු වෛරසයක් වන අතර එය කැප්සෝමර් 72 කින් සමන්විත අයිකොසහෙඩ්රෝනයක හැඩය ඇත. Papovaviridae පවුලට අයත් වේ. එය මිනිස් එපිටිලියල් සෛල (සමේ සෛල සහ ශ්ලේෂ්මල පටල) සමඟ සම්බන්ධ වේ. වයිරසයේ ජෙනෝමය සමන්විත වන්නේ මුද්දක ස්වරූපයෙන් ද්විත්ව නූල් DNA වලින්ය. වෛරසයට ලියුම් කවරයක් නොමැත, virion හි විෂ්කම්භය 55 nm වේ. එය විවිධ වස්තූන්ගේ මතුපිට මෙන්ම ජලයේ සහ වාතයේ දිගු කාලයක් පැවතිය හැකිය.
HPV හි සුවිශේෂී ලක්ෂණය වන්නේ එහි පටක විශේෂත්වයයි. මානව පැපිලෝමා වයිරස් වර්ග 100 ක් පමණ අධ්යයනය කර ඇති අතර, ඒ සෑම එකක්ම විශේෂිත පටක වලට බලපායි. එසේම, ඇතැම් වර්ග ඉතා පිළිකාකාරක, මධ්යස්ථ පිළිකා සහ අඩු පිළිකාකාරක වේ. HPV හි ඔන්කොජෙනිසිටි බව වටහාගෙන ඇත්තේ වෛරසයෙන් ආසාදනය වූ අපිච්ඡද ස්ථරය පිළිකාවක් බවට පරිවර්තනය කිරීමට ඇති හැකියාවයි.
මානව පැපිලෝමා වයිරසයේ වර්ග අංක වලින් දැක්වේ. අඩු ඔන්කොජනික් අවදානම් වෛරස් වර්ග 6, 11, 42, 43, 44 සහ 73 ඇතුළත් වේ. 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 වර්ගවල වෛරස් මාරාන්තික ක්රියාවලියක් ඇති කළ හැකි භයානක විශේෂ ලෙස වර්ගීකරණය කර ඇත. වඩාත්ම අහිතකර වර්ග වන්නේ HPV වර්ග 16 සහ 18 ය. ඔවුන් පිළිවෙලින් ගැබ්ගෙල සහ ඇඩිනොකාර්සිනෝමා වල ස්කොමස් සෛල පිළිකා වර්ධනය සඳහා වගකිව යුතුය.
HPV සෛල සංස්කෘතිය තුළ ප්රජනනය නොවේ. වෛරසය එපීඩර්මිස් වල බාසල් සෛල වලට මෙන්ම ශ්ලේෂ්මල පටලයේ සෛල වලට ඇතුළු වන අතර එහිදී වෛරසය එකතු වී ප්රතිවර්තනය වේ. මීළඟට එපිටිලියල් පටකවල විවිධ ස්ථරවල වෛරසය අඛණ්ඩව පැවතීම, පිළිකා කාරක යාන්ත්රණයන් සක්රීය කිරීම.
පැපිලෝමා වයිරසය සම්ප්රේෂණය වන්නේ කෙසේද?
පැපිලෝමා වයිරසය එපිටිලියල් පටක වලට විනිවිද යාමට නම්, සම හෝ ශ්ලේෂ්මල පටල සමඟ වෛරසය සෘජුවම සම්බන්ධ කිරීම අවශ්ය වේ.
බොහෝ විට, ආසාදනය සිදුවන්නේ microtraumas ඉදිරියේ:
1. සාම්ප්රදායික ලිංගික සම්බන්ධතා වලදී HPV ආසාදනයේ සායනික හෝ උප සායනික ප්රකාශන පමණක් නොව, වෛරස් වාහකයන් සමඟද.
2. ගුද සහ මුඛ සංසර්ගය අතරතුර.
ආසාදිත පුද්ගලයෙකුගේ දෑත් හරහා ගෘහාශ්රිත ආසාදන මාර්ගයක් ඇත - නමුත් ගෘහස්ථ මාර්ග හරහා ආසාදනය පිළිබඳ දත්ත තවමත් තහවුරු කර නොමැත. නානකාමර සහ පිහිනුම් තටාක වැනි පොදු ස්ථානවල ආසාදනය සිදුවිය හැක. වෙනත් ප්රාදේශීයකරණයක HPV හි ප්රකාශනයන් ඉදිරියේ රැවුල බෑම, හිසකෙස් ඉවත් කිරීම, නියපොතු සපා කෑමේදී ස්වයං-ආසාදනය (ස්වයංක්රීයව එන්නත් කිරීම) කළ හැකිය.
අලුත උපන් දරුවන්ගේ ආසාදනය යෝනි මාර්ගයේ සහ ගැබ්ගෙල ඇලෙහි අන්තර්ගතයේ අභිලාෂයේ ප්රතිඵලයක් ලෙස ආසාදිත මවකගේ උපත් ඇල හරහා ගමන් කිරීමේදී සිදු වේ. ඊට අමතරව, සිසේරියන් සැත්කමෙන් උපත ලබන දරුවන්ගේ ආසාදන පිළිබඳ දන්නා අවස්ථා තිබේ, එය ගර්භාෂ ආසාදන ඇතිවීමේ හැකියාව බැහැර නොකරයි. HPV (රේඩියෝ තරංග කැටි ගැසීම, ලේසර් වාෂ්පීකරණය) රෝගීන්ට ශල්යකර්ම මැදිහත්වීම් සිදු කළ වෛද්ය සේවකයින්ගේ ආසාදන අවස්ථා අපගේ භාවිතයේදී අපි නැවත නැවතත් නිරීක්ෂණය කර ඇති බැවින් වාතයේ යාන්ත්රණයක් බැහැර කළ නොහැක.
වෛද්ය නාරිවේද හා මුත්රා පරීක්ෂණ වලදී ආසාදනය විය හැක්කේ ඉවත දැමිය නොහැකි වෛද්ය උපකරණ සහ අත්වැසුම් භාවිතා කරන විට පමණි.
මළකුණු කපන සහ මස් සහ මාළු සකස් කරන පුද්ගලයින් තුළ ආසාදනය සිදුවිය හැකි බවට සාක්ෂි තිබේ. මෙම අවස්ථාවේ දී, "බචර් ඉන්නන්" ලෙස හැඳින්වෙන රෝගයක් හට ගනී.
මීට පෙර, මෙම රෝගයට හේතු කාරකය ලිංගික සම්බන්ධතා හරහා සම්ප්රේෂණය වන බව විශ්වාස කරන ලදී, නමුත් පොලිමරේස් දාම ප්රතික්රියාව එදිනෙදා භාවිතයට හඳුන්වා දීමත් සමඟ, ගර්භණී සමයේදී සහ දරු ප්රසූතියේදී මවගෙන් දරුවාට මෙම වෛරසය සම්ප්රේෂණය විය හැකි බවට දත්ත පළ විය. එය කළ නොහැක්කකි, නමුත් රුධිරය, ගෘහස්ථ සම්බන්ධතා සහ මව්කිරි දීමෙන් වෛරසය සම්ප්රේෂණය වීමේ හැකියාව සම්පූර්ණයෙන්ම බැහැර කළ නොහැක. කෙසේ වෙතත්, පැපිලෝමා වයිරසය සම්ප්රේෂණය කිරීමේ ප්රධාන මාර්ගය තවමත් ලිංගික සංසර්ගයයි.
මිනිස් සිරුරට විනිවිද යාම, HPV රුධිර ප්රවාහය හරහා පැතිරෙන අතර ලිංගික අවයව, perineum හෝ ගුදය යන අපිච්ඡද සෛල වලට සම්බන්ධ වේ. එවිට වෛරසය අපිච්ඡද සෛලයට ඇතුළු වී එහි DNA තුළට ඇතුළු වී සෛලය වෙනස් ආකාරයකින් ක්රියා කරයි. හානියට පත් සෛලය ශීඝ්රයෙන් වර්ධනය වීමට හා බෙදීමට පටන් ගනී, එහි ප්රතිඵලයක් වශයෙන් යම් කාලයකට පසුව රෝගය පැතිරීමේ ලක්ෂණයකි.
මානව පැපිලෝමා වයිරසය සඳහා පුර්ව ලියාපදිංචි තක්සේරු කාලය සාමාන්යයෙන් මාස 2-3 කි, නමුත් යම් යම් තත්වයන් යටතේ මෙම කාලය වසර කිහිපයක් දක්වා කෙටි කිරීමට හෝ වැඩි කිරීමට හැකිය.
වෛරසය සම සහ ශ්ලේෂ්මල පටල මත ජීවත් වන අතර ප්රකාශ වන අතර මෙම ප්රදේශවලින් ස්පර්ශ කිරීමෙන් - ස්පර්ශ කිරීමෙන් සම්ප්රේෂණය වේ. මේ අනුව, HPV යනු ලිංගික සම්බන්ධතා හරහා පමණක් සම්ප්රේෂණය වන රෝගයක් නොවන අතර, ආසාදනය වී ඇත්නම්, ඔබේ සහකරු වංචා කළ බවට චෝදනා කිරීම අවශ්ය නොවේ. ස්වාභාවිකවම, ලිංගික සංසර්ගය ද වෛරසය ස්පර්ශ සම්ප්රේෂණය වීමට හේතුවක් වන නමුත්, ගෘහස්ථ ක්රම මගින් මානව පැපිලෝමා වයිරසය ද ඔබට සම්ප්රේෂණය විය හැකිය. මීට අමතරව, HPV උපතේ සිට පවා දිගු කලක් ශරීරය තුළ ජීවත් විය හැකි අතර, ප්රතිශක්තිකරණය අඩු වීම හේතුවෙන් මැද භාගයේ පළමු වරට පෙනී යයි. එබැවින් ඔබ වෛරසයේ පළමු ප්රකාශනය මෑත කාලීන ආසාදනයක් සමඟ සම්බන්ධ නොකළ යුතුය - ඔබ එය නොදැන සිටියද එය බොහෝ කලකට පෙර සිදු විය හැකිය.
වෛරසය ඉතා පහසුවෙන් සම්ප්රේෂණය වේ - සම්ප්රේෂණ ක්රම අනුව සහ ආසාදන සංඛ්යාතය අනුව. එබැවින් මිනිසුන් අතර එහි ව්යාප්තිය ඉතා ඉහළ ය. බොහෝ මිනිසුන් මානව පැපිලෝමා වයිරසය ආසාදනය වී ඇති අතර අනෙක් අයට ආසාදනය කරයි; සාමාන්ය පරීක්ෂණයකට භාජනය වන දරු ප්රසූතියේ වයසේ සිටින කාන්තාවන්ගෙන් තුනෙන් එකක් පැපිලෝමා වයිරස් ආසාදනයේ බාහිර ප්රකාශනයන් ඇත - ලිංගික ඉන්නන්. එමනිසා, ඔබ මානව පැපිලෝමා වයිරසය ආසාදනය වී ඇති බව හඳුනාගෙන තිබේ නම්, පුදුම නොවන්න. මිනිස් සිරුරේ මෙම වෛරසය පැවතීම එහි නොපැමිණීමට වඩා බහුල වන අතර අපේක්ෂා කෙරේ.
මානව පැපිලෝමා වයිරස් ආසාදනය
මානව පැපිලෝමා වයිරස් ආසාදනය (PVI) යනු සමේ සහ ශ්ලේෂ්මල පටලවල වර්ධනය වන මානව පැපිලෝමා වයිරසය (HPV) මගින් ඇතිවන රෝගයකි.
වෛරසයක් හඳුන්වා දෙන විට, විවිධ හැඩයන්ගෙන් යුත් ඉන්නන්, පැපිලෝමා සහ කොන්ඩිලෝමා ස්වරූපයෙන් සෛල පැතිරීම සෑදී ඇත. ලිංගිකව ක්රියාකාරී පුද්ගලයින්ගෙන් 50% ක් පමණ ඔවුන්ගේ ජීවිතයේ අවම වශයෙන් එක් වරක් පැපිලෝමා වයිරසය ලබාගෙන ඇත. බොහෝ අවස්ථාවන්හීදී, ආසාදනය කිසිසේත් නොපෙන්වයි, නැතහොත් එහි රෝග ලක්ෂණ වසර 1 සිට 2 දක්වා අතුරුදහන් වේ. සමහර අවස්ථාවල දී, ස්වයං-සුව කිරීම හැකි ය, නීතියක් ලෙස, රෝගයේ නිදන්ගත පුනරාවර්තන පාඨමාලාවක් නිරීක්ෂණය කළද.
PVI යනු ලිංගිකව සම්ප්රේෂණය වන වඩාත් සුලභ urogenital වෛරස් ආසාදන වලින් එකක් වන අතර එහි සායනික ප්රකාශනවල විවිධත්වය මගින් කැපී පෙනේ. වෛරස් වර්ග 100 ක් පමණ ඇත, අවම වශයෙන් 30 ක් පමණ ඇනොජෙනිටල් ප්රදේශයට බලපායි.
මිනිස් සිරුරට විනිවිද යාම, පැපිලෝමා වයිරසය විවිධ පිළිකා වර්ධනය වීමට හේතු වේ. වෛරස් වර්ගය මත පදනම්ව - introsomal හෝ episomal - ඔවුන් නිරපේක්ෂ හෝ පිළිකා ආකෘතියක් සෑදීම අවුලුවා ගත හැකිය. හියුමන් පැපිලෝමා වයිරස් ආසාදනය කාන්තාවන්ගේ ගැබ්ගෙල (ගැබ්ගෙල පිළිකා), යෝනි මාර්ගය සහ යෝනි මාර්ගයේ මාරාන්තික තුවාල සහ පිරිමින්ගේ ශිෂේණය ඍජු පිළිකා වර්ධනයට ප්රේරක සාධකයකි.
සායනික හා උප සායනික ආකෘති වලට අමතරව, මෙම වර්ගයේ බෝවෙන ක්රියාවලියක් සමඟ, රෝගයේ පැහැදිලි ප්රකාශන ආකෘති නොමැතිව ඊනියා කරත්තය බෙහෙවින් පොදු වේ. විභාගයේදී එවැනි ආකෘති අහම්බෙන් අනාවරණය වේ - මෙය නිරෝගී ජනගහනයෙන් 30% කි!
පැපිලෝමා වෛරසය ඕනෑම තැනක දිස්විය හැකිය: කිහිලි යට, බෙල්ලේ, කාන්තාවන්ගේ ක්ෂීරපායී ග්රන්ථි යට, අක්ෂි මත. එය මුඛය, නාසය, පාරනාසික කෝඨරක, ෆරින්ක්ස්, ස්වර තන්තු සහ මුත්රාශයේ ශ්ලේෂ්මල පටලය මත ද දිස්වන අතර ආමාශයේ සහ බඩවැල්වල ශ්ලේෂ්මල පටල වලට බලපෑම් කළ හැකිය. නමුත් බොහෝ විට, condylomas ලිංගික අවයව මත පදිංචි වීමට කැමති.
ඔවුන් වර්ධනය වන විට ඔවුන් කුපිත කළ හැකි රූපලාවන්ය අපහසුතා සහ අපහසුතාවයට අමතරව, විශේෂයෙන් කාන්තාවන් තුළ පිළිකා වර්ධනය වීමේ අවදානම සඳහා පැපිලෝමා අතිශයින් භයානක ය. සමහර විට ඔවුන් ලේ ගැලීම ඇති කරයි, සහ ස්වරාලයෙහි ශ්ලේෂ්මල පටලය මත පිහිටා ඇති අතර, ඔවුන් හඬ හෝ හුස්ම ගැනීමේ ගැටළු ඇති කරයි.
පිරිමි සහ ගැහැණු සමානව ආසාදනය වේ. බොහෝ විට, මානව පැපිලෝමා වයිරසය දුර්වල ප්රතිශක්තිකරණ පද්ධතියක් ඇති පුද්ගලයින්ට ආසාදනය කරයි.
සල්ලාලකම, නරක පුරුදු ඇති අය, නිදසුනක් වශයෙන්, අධික ලෙස දුම් පානය කිරීම, මත්පැන් අනිසි ලෙස භාවිතා කිරීම මෙන්ම දිගු කලක් මුඛ ප්රතිංධිසරාේධක භාවිතා කරන කාන්තාවන් තුළ ආසාදන අවදානම වැඩි වේ. මෑතකදී, මෙම වෛරසය ලිංගික සංසර්ගයෙන් පසුව පමණක් නොව, විවිධ අභ්යන්තර කම්පන වලින් පසුවද තරමක් තරුණයින් තුළ වඩාත් ක්රියාකාරී වී ඇත - ඖෂධ දිගුකාලීන භාවිතය, උණ, ආමාශ ආන්ත්රයික ගැටළු, තටාකයට යන විට, වෙරළේ - එනම්, එහි ඉහළ ආර්ද්රතාවය වන අතර සම ප්රායෝගිකව ඇඳුම් වලින් ආරක්ෂා නොවේ.
ඔබ ජීවත් වන හෝ සමීප සම්බන්ධතා ඇති පුද්ගලයින්ගෙන් ද ඔබට ආසාදනය විය හැකිය - සියල්ලට පසු, ඕනෑම කෙනෙකුට වෛරසයේ වාහකයෙකු විය හැකිය.
දරු ප්රසූතියේදී, පැපිලෝමා වයිරසය මවගෙන් දරුවාට සම්ප්රේෂණය වන බවට සහතික වේ. එමනිසා, සමීප පුද්ගලයන් සියලු දෙනාම එකවරම එකට ප්රතිකාර කළ යුතුය, එසේ නොමැති නම් රෝගය සුව කළ නොහැකිය.
පැපිලෝමා වයිරසයේ රෝග ලක්ෂණ
සමේ සහ බාහිර ශ්ලේෂ්මල පටලවල පැපිලෝමාටස් සංයුති මගින් සංලක්ෂිත වේ. පැපිලෝමා වෛරසය පාදවල කෝලස් සෑදීමට පවා සහභාගී වේ. පැපිලෝමා වයිරසය පුද්ගලයෙකුගේ ජීවිත කාලය පුරාම විවිධ ආකාරවලින් විදහා දක්වයි. මුලදී මෙම ඉන්නන් සාමාන්ය, තරුණ ඉන්නන්, condylomas වේ.
සාමාන්ය ඉන්නන් පසු, තුනී දඬු යට පැපිලෝමා සාමාන්යයෙන් සම සහ ශ්ලේෂ්මල පටල මත දිස් වේ. බොහෝ විට ඒවා අත් යට, බෙල්ලේ සහ අක්ෂිවල දිස් වේ. පැපිලෝමා, මවුල සහ වෙනත් සමේ වර්ධනයන් රෝගයක් බවට පරිහානියට පත් වන තෙක් බලා නොසිට රෝග නිවාරණ ලෙස ඉවත් කළ යුතුය.
වෛරසය සමේ හෝ ශ්ලේෂ්මල පටලයේ පහළම ගැඹුරු ස්ථරයට ආසාදනය වන අතර, මෙම ස්ථරයේ සෛල වැඩි වීම සිදු වන අතර, එය වර්ධනයක් ඇතිවීමට හේතු වේ. වෛරසය ගැඹුරු ස්ථර වල ගුණ නොකරයි; එහි තීව්ර ගුණ කිරීම මතුපිට ස්ථර වල සිදු වේ - කොරපොතු සෛල තුළ, ඒවා මතුපිටට තල්ලු වන විට, බෙදීම නවත්වන අතර වෛරසය ගුණ කිරීම සඳහා වඩාත් සුදුසු වේ.
Pointed condylomas (Condylomata acuminata). පැපිලෝමා වයිරසය (HPV 6.11) වර්ගය නිසා ඇතිවේ. මානව පැපිලෝමා වයිරස් ආසාදනයේ වඩාත් පොදු ප්රකාශනය. සම්ප්රේෂණය කිරීමේ මාර්ගය ප්රධාන වශයෙන් ලිංගික වේ.
පිරිමින් තුළ ස්ථානගත කිරීම යනු පෙර සම, ග්ලැන්ස් ශිෂේණය ඍජු කිරීටක වලක්, කාන්තාවන් තුළ - යෝනි මාර්ගය, යෝනි මාර්ගය, යෝනි මාර්ගය සහ මජෝරා සහ ගුදය.
මානව පැපිලෝමා වයිරසය හඳුනා ගැනීම
මෑත වසරවලදී මානව පැපිලෝමා වයිරසය ආසාදනය හඳුනා ගැනීම සහ ප්රතිකාර කිරීමෙහි සැලකිය යුතු දියුණුවක් පෙන්නුම් කර ඇති අතර, මානව පැපිලෝමා වයිරසයට එරෙහිව වැළැක්වීමේ එන්නතක් වන ගාර්ඩසිල් නිර්මාණය කර ඇත. වෙනත් එන්නත් සූදානම ද සංවර්ධනය වෙමින් පවතී. මෙමගින් පැපිලෝමා වයිරසය සහ ඒ ආශ්රිත රෝග පිළිබඳ දත්ත ක්රමානුකූල කිරීමට හැකි වූ අතර HPV ආසාදිත රෝගීන් කළමනාකරණය කිරීම සඳහා ඒකාබද්ධ ඇල්ගොරිතමයක් නිර්මාණය කිරීමට සහ ප්රතිකාර උපක්රම වර්ධනය කිරීමට සමීප විය. HPV ආසාදනයේ සියලුම මාර්ග අධ්යයනය කර ඇත, බෝවන ක්රියාවලියේ ව්යාධිජනක ක්රියාවලියේ බොහෝ යාන්ත්රණ, රූප විද්යාත්මක වෙනස්කම් සහ මානව ප්රතිශක්තිකරණ පද්ධතියේ තත්වය තීරණය කර ඇත. පැපිලෝමා වයිරසය නිසා ඇති වන රෝග ගණන අඩු කිරීම සඳහා සියලු වැළැක්වීමේ පියවරයන්ට අනුකූල වීම ඉතා වැදගත් වේ.
මේ මොහොතේ, PVI රෝගීන් හඳුනා ගැනීම සහ ප්රතිකාර කිරීම සඳහා තවමත් ඒකාකාර නීති නොමැත. පැපිලෝමා වයිරසයේ ප්රකාශනයන් විවිධාකාර වන අතර විවිධ ප්රාදේශීයකරණයන් ආවරණය වන බැවින්, විවිධ විශේෂතා වල වෛද්යවරුන් රෝග විනිශ්චය කිරීමේ නිරත වේ. මෙම කොටසේදී අපි urogenital කලාපයේ VPI රෝග විනිශ්චය සඳහා ඇල්ගොරිතම සහ ක්රම පිළිබඳව අවධානය යොමු කරමු.
විභාගයට යටත්:
1. ඕනෑම වයසක ලිංගිකව ක්රියාශීලී පිරිමින් සහ කාන්තාවන් (විශේෂයෙන් බහු ලිංගික සහකරුවන් සිටින සහ කලින් ලිංගික ක්රියාකාරකම් ආරම්භ කළ අය).
2. ගොනෝරියා, ක්ලැමීඩියා, සිපිලිේආාදනය, එච්.අයි.වී ආසාදනය වැනි වෙනත් ආසාදන හා ගිනි අවුලුවන ක්රියාවලීන්ගේ රෝග ලක්ෂණ ඇති පිරිමින් සහ කාන්තාවන්.
3. HPV ආසාදනය සඳහා අවදානම් සාධක ඇති බව විශ්වාසදායක ලෙස ඔප්පු කර ඇති පිරිමින් සහ කාන්තාවන්.
4. anogenital ප්රදේශයේ සහ මුඛ කුහරය තුළ exophytic සංයුති ඇති පිරිමි සහ ගැහැණු.
5. ඕනෑම හේතු විද්යාවක ගැබ්ගෙල ව්යාධිවේදය සහිත කාන්තාවන්.
6. ගැබ් ගැනීම සැලසුම් කිරීමට පෙර සාමාන්ය පරීක්ෂණයකට භාජනය වන පිරිමින් සහ කාන්තාවන්.
PVI රෝග විනිශ්චය සම්පූර්ණ සහ බහු-අදියර විය යුතු අතර, සාමාන්ය පරීක්ෂණ ක්රම වලින් බැහැරවීම යෝග්ය වේ. සමහර අවස්ථාවලදී, පැපිලෝමා වයිරසය නිසා ඇතිවන රෝග නිර්ණය කිරීම අපහසු නැත. සමහර අවස්ථාවලදී, වෛරසයක් හඳුනා ගැනීම අහම්බෙන් සොයා ගැනීමකි.
පැපිලෝමා වයිරසය පරීක්ෂා කිරීම සහ රෝග විනිශ්චය කිරීමේ ක්රම පහත පරිදි බෙදා ඇත:
1. සැක සහිත තුවාල පිළිබඳ දෘශ්ය පරීක්ෂාව.
2. කොල්පොස්කොපි පරීක්ෂාව සහ විශාලන වීදුරුවක් භාවිතා කිරීම.
3. සෛල විද්යාත්මක පරීක්ෂණය.
4. අණුක ජීව විද්යාත්මක ක්රම.
5. histological ක්රම.
PVI සඳහා විභාග සංකීර්ණයක් සිපිලිේආාදනය, HIV සහ හෙපටයිටිස් රෝග නිර්ණය කිරීම සඳහා අනිවාර්ය පරීක්ෂණ ඇතුළත් විය යුතුය. මුත්රා, යෝනි මාර්ගය සහ ගැබ්ගෙල ඇල, PCR සහ අනෙකුත් ලිංගිකව සම්ප්රේෂණය වන ආසාදන අධ්යයනය කිරීම සඳහා බැක්ටීරියා විද්යාත්මක ක්රම වලින් ස්මියර් අන්වීක්ෂය ද අවශ්ය වේ.
PVI රෝග විනිශ්චය විශේෂයෙන් අපහසු නැත - චර්ම රෝග විශේෂඥ වෛද්යවරයෙකු හෝ නාරිවේද වෛද්යවරයෙකු විසින් සම්මත පරීක්ෂණ වලදී පැපිලෝමා හඳුනා ගනී. ඔවුන්ගේ වෛරස් ස්වභාවය සත්යාපනය කිරීම සඳහා, PCR භාවිතා කරනු ලැබේ - යෝනි හෝ ගැබ්ගෙල ශ්ලේෂ්මල පටලවල ඇති වෛරස් අංශු සහ සීරීම් හඳුනා ගැනීමට ඔබට ඉඩ සලසන විශේෂ පර්යේෂණ ක්රමයක්. පැපිලෝමා වයිරසයේ සුදුසු රෝග ලක්ෂණ අනාවරණය වුවහොත්, ඉලක්කගත බයොප්සි සිදු කරනු ලැබේ. රෝග විනිශ්චය සඳහා, පිළිකා ඇතිවීමට හේතු විය හැකි බැවින්, HPV සෙරෝටයිප් ඔන්කොජනික් සලකුණු සමඟ පරීක්ෂා කිරීමත් සමඟ ඇනොජෙනිටල් ප්රදේශයේ මානව පැපිලෝමා වයිරසය පවතින බව හැකි ඉක්මනින් හඳුනා ගැනීම අවශ්ය වේ.
PVI ප්රතිකාර කිරීම
HPV රෝග විනිශ්චය සඳහා, පිළිකා ඇතිවීමට හේතු විය හැකි බැවින්, මානව පැපිලෝමා වයිරසයේ සෙරොටයිප් ඔන්කොජනික් සලකුණු සමඟ පරීක්ෂා කිරීමත් සමඟ හැකි ඉක්මනින් ඇනොජෙනිටල් ප්රදේශයේ පැපිලෝමා වයිරසය ඇති බව හඳුනා ගැනීම අවශ්ය වේ.
පැපිලෝමා (condylomas, ඉන්නන්) ඉවත් කිරීම රෝගියාගේ ද්විතියික පෙනුමෙන් නිදහස් නොවේ. HPV යනු වෛරස් රෝගයක් වන අතර පුද්ගලයෙකු වසර කිහිපයක් තිස්සේ වෛරසයේ වාහකයෙකු ලෙස පවතී. එබැවින්, රෝග නිවාරණය අනුව, මුළු ශරීරයම සුව කිරීම අවශ්ය වේ.
පුද්ගලයෙකුගේ රුධිරයේ වෛරසයක් හඳුනාගත් විට, ප්රතිකාරය සෑම විටම නියම කර නොමැති බව සැලකිල්ලට ගත යුතුය. HPV ශරීරයේ තිබේ නම්, නමුත් රෝග ලක්ෂණ නොමැති බව පරීක්ෂණයෙන් පෙන්නුම් කරන්නේ නම්, අවශ්ය නම් ප්රතිශක්තිකරණ ශක්තිමත් කිරීමේ ප්රතිකාර ක්රමයක් හැර සාමාන්යයෙන් ප්රතිකාර සිදු නොකෙරේ.
පැපිලෝමා ඇතිවීමට හේතුව වෛරස් ආසාදනයකි, එබැවින් මානව පැපිලෝමා වයිරසයට සාර්ථක ප්රතිකාර කළ හැක්කේ දක්ෂ ප්රතිවෛරස් සහ ප්රතිශක්තිකරණ ප්රතිකාරයකින් පමණි. පැපිලෝමා සහ කොන්ඩිලෝමා ඉවත් කිරීමට ක්රම කිහිපයක් තිබේ.
ඉන්නන් සහ පැපිලෝමා වලට ප්රතිකාර කිරීම සඳහා සායන වලදී, ලේසර් ඉවත් කිරීමේ වඩාත් පොදු ක්රම, නයිට්රජන් සමඟ වෛරස් පැපිලෝමා වලට ප්රතිකාර කිරීම (cryodestruction) සහ ගුවන් විදුලි තරංග ප්රතිකාර. ඒවා සියල්ලම පැපිලෝමා සහ ලිංගික ඉන්නන් ඉවත් කිරීමට ඔබට ඉඩ සලසයි. රෝගීන්ට සාමාන්යයෙන් ලේසර් හෝ රේඩියෝස්කල්පල් සමඟ ප්රතිකාර ලබා දෙනු ලැබේ. මෙම ක්රම දෙකම ක්රියා පටිපාටියේ වඳභාවය සහතික කරන අතර පැපිලෝමා ඉවත් කිරීමෙන් පසු කැළැල් නොමැති වීමෙන් සමන්විත ඉහළම ගුණාත්මක සෞන්දර්යාත්මක ප්රති result ලයක් ලබා ගැනීමට ඔබට ඉඩ සලසයි. ලේසර් අතිරේක ගුණාංග ද ඇත. ලේසර් කදම්භය අසමසම ලෙස නිරවද්ය වේ, නිරාවරණ ක්රියාවලියේදී එය තුවාලය විෂබීජහරණය කරන අතර සුමට සුව කිරීම සඳහා සමේ අභ්යන්තර සම්පත් උත්තේජනය කරයි. ලේසර් කදම්භයේ විශේෂ ගුණාංග වේගවත් සුවයක් සහතික කරන බැවින් බාහිර ලිංගික ප්රදේශයේ පැපිලෝමා වලට ප්රතිකාර කිරීම සඳහා මෙන්ම පිරිමින්ගේ මානව පැපිලෝමා වයිරස් ආසාදනයට ප්රතිකාර කිරීම සඳහා නාරිවේදයේදී පවා ලේසර් කදිම ක්රමයකි.
ප්රතිකාර කිරීමෙන් පසු, ඉවත් කරන ලද පිළිකාව හිස්ටෝල් පරීක්ෂණය සඳහා රසායනාගාරයට යැවිය හැක.
නමුත් සමේ පැපිලෝමා ඉවත් කිරීම මානව පැපිලෝමා වයිරසය සඳහා සම්පූර්ණ සුවයක් අදහස් නොකරන බව තවමත් මතක තබා ගත යුතුය. මිනිස් සිරුරෙන් HPV සම්පූර්ණයෙන්ම ඉවත් කිරීමට වෛද්ය විද්යාවට තවමත් නොහැකි වී ඇති බැවින් හිතකර තත්වයන් යටතේ පැපිලෝමා නැවත ඇති විය හැක. මෙය වළක්වා ගැනීම සඳහා, ප්රතිශක්තිය පවත්වා ගැනීම, සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කිරීම අවශ්ය වේ. තවද නවීන තාක්ෂණයන් මේ සඳහා උපකාර කළ හැකිය.
පැපිලෝමා ඉවත් කිරීමෙන් පසුව, ප්රතිශක්තිකරණ චිකිත්සාව සිදු කරනු ලබන අතර, ප්රතිඵලය තහවුරු කරයි. එය වෛරසයේ ක්රියාකාරිත්වයේ බහු අඩුවීමක් ලබා දෙන අතර සම මත නව වර්ධනයන් ඇතිවීම වළක්වයි.
HPV සඳහා බොහෝ විට භාවිතා කරන ඖෂධ ඉන්ටර්ෆෙරෝන් වේ: වෛරස් ආසාදනවලින් ආරක්ෂා කිරීම සඳහා මිනිස් සිරුර විසින් නිපදවන ද්රව්ය. නව්ය පිළියමක් වන ඕසෝන් ප්රතිකාරය PVI සඳහා ප්රතිකාර කිරීම සඳහා ද භාවිතා වේ. ඕසෝන් droppers ප්රතිශක්තිකරණ පද්ධතිය ශක්තිමත් කර වෛරසයේ ක්රියාකාරිත්වය කැටි කරයි. මේ ආකාරයෙන්, මානව පැපිලෝමා වයිරස් ආසාදනය වසර 5-10 ක් සුව කරයි. එහි සියලුම වාසි වලට අමතරව, ඕසෝන් චිකිත්සාව පරිපූර්ණ ලෙස ශක්තිය යථා තත්වයට පත් කරන අතර ආතතිය මනාව සමනය කරයි.
ඉහළ පිළිකා කාරක අවදානමක් ඇති පැපිලෝමා වයිරසයට ප්රතිකාර කිරීමේදී, ඔන්කොලොජිස්ට්වරයෙකු සමඟ අතිරේක උපදේශනයක් අවශ්ය වේ. HPV වර්ග 31, 33, 16, 18, 56 සඳහා ප්රතිකාර කිරීම අනිවාර්ය සෛල විද්යාත්මක පරීක්ෂණයකින් සමන්විත වන අතර අනිවාර්යයෙන්ම කොන්ඩිලෝමා ඉවත් කිරීම සහ ප්රතිවෛරස් ප්රතිකාර ඇතුළත් වේ.
සියලුම රෝගීන්ට සමේ සුමට සුව කිරීම සහතික කිරීම සඳහා නිර්මාණය කර ඇති ඖෂධ නියම කළ යුතුය. මෙම අවස්ථාවේ දී පමණක් සමේ පැපිලෝමාටෝසිස් ප්රතිකාරය සාර්ථක ලෙස සැලකිය හැකිය.
මේ අනුව, ඇනොජෙනිටල් කලාපයේ පැපිලෝමා වයිරස් ආසාදනයට ප්රතිකාර කිරීම සඳහා පහත පියවර ඇතුළත් වේ:
1. exophytic neoplasms සහ වෙනස් කරන ලද epithelial ස්ථරය විනාශ කිරීම ඉලක්ක කරගත් විනාශකාරී මැදිහත්වීම්.
2. ප්රතිශක්තිකරණ සහ ප්රතිශක්තිකරණ ඖෂධ භාවිතය.
3. ප්රතිවෛරස් ඖෂධ භාවිතය (ඩීඑන්ඒ අනුවර්තනය, පිටපත් කිරීම සහ පරිවර්තනය කිරීමේ ක්රියාවලීන් මත ක්රියා කිරීම).
4. සයිටොටොක්සික් ඖෂධ භාවිතය.
5. ඡායාරූප ගතික චිකිත්සාව (පුළුල් ලෙස භාවිතා නොවේ).
6. චිකිත්සක එන්නත් (ක්රමය සායනික අත්හදා බැලීම්වල ඇත).
7. රෝග ලක්ෂණ සහ අතිරේක චිකිත්සාව (සමගාමී රෝග සඳහා ප්රතිකාර කිරීම).
පිරිමි සහ ගැහැණු යන දෙඅංශයෙන්ම exophytic condylomas ඉදිරියේ, සායනික පින්තූරය සාමාන්ය අවස්ථාවන්හිදී, ඒකාබද්ධ ප්රතිකාර අවශ්ය වේ. මෙම අවස්ථාවේ දී, ඕනෑම අවස්ථාවක, සංයුති ඉවත් කිරීම පෙන්නුම් කරයි. ඉවත් කිරීමට පෙර, දින කිහිපයකට පෙර, විවිධ drugs ෂධ නියම කරනු ලැබේ (ඉන්ටර්ෆෙරෝන්, ප්රතිශක්තිකරණ, අන්තරාසර්ග ඉන්ටර්ෆෙරෝන් ප්රේරක, ප්රති-ටියුමර් කාරක), නමුත් මෙම ප්රතිකාර ක්රමවල ප්රකාශිත චිකිත්සක බලපෑම පිළිබඳ ඒත්තු ගැන්වෙන දත්ත නොමැත. මෙම ප්රතිකාර ක්රමය සංයෝජන චිකිත්සාව ලෙස හැඳින්වේ.
රේඩියෝ තරංග කැටි ගැසීම හෝ ලේසර් කැටි ගැසීම භාවිතයෙන් ඉවත් කිරීම සිදු කළ යුතුය. ආකෘතීන් විනාශ කිරීම සඳහා දේශීය රසායනික ද්රව්ය භාවිතා කිරීම බොහෝ විට අපේක්ෂිත බලපෑමට හේතු නොවේ, නමුත් ඊට පටහැනිව, පසුව ප්රතිකාර කිරීමේදී යම් යම් දුෂ්කරතා ඇති කරයි, එය නැවත නැවත නිරාවරණය වීමේ අවශ්යතාවයට හේතු වේ. අනෙක් අතට, රසායනික විනාශය කැළැල් පටක විශාල ප්රදේශයක් වර්ධනය වීමට හේතු වේ. මෙයට හේතුව ඉවත් කිරීමේ ක්රියාවලිය සම්පූර්ණයෙන්ම පාලනය කිරීමට නොහැකි වීමයි. ඕනෑම ක්රමයක් මගින් සංයුති ඉවත් කිරීම එකවරම සිදු කළ යුතු බව පැවසීම වටී.
පැපිලෝමා වයිරසයේ උපකයිනටික් ආකාර සඳහා, පටක හානියේ ප්රමාණය වෛද්යවරයා විසින් සම්පුර්ණයෙන්ම තක්සේරු කරන්නේ නම්, බාහිර සංයුතීන්ට ප්රතිකාර කිරීමේ සියලුම මූලධර්මවලට අනුව ප්රතිකාර සිදු කරනු ලැබේ. එසේ නොමැති නම්, ගතික නිරීක්ෂණ පැවැත්වීම වඩාත් යෝග්ය වේ. මීට අමතරව, එවැනි අවස්ථාවන්හිදී, දේශීය ප්රතිශක්තිකරණ චිකිත්සාව භාවිතා කිරීම යුක්ති සහගත ය.
ගුප්ත PVI විශේෂිත ප්රතිකාර අවශ්ය නොවේ. මෙය විශේෂයෙන්ම තරුණ ගැහැණු හා පිරිමි සඳහා සත්ය වේ. එවැනි රෝගීන්ගෙන් සැලකිය යුතු කොටසක් තුළ, පැපිලෝමා වයිරසය ස්වයං-පවිත්ර කිරීම වසර 1-2 ක් තුළ සිදු වේ. ඖෂධ ප්රතිකාරය අකාර්යක්ෂමයි, මිල අධික සහ අසාධාරණයි. කෙසේ වෙතත්, 10-15% නඩු වලදී, සෘණ ගතිකතාවයන් නිරීක්ෂණය කරනු ලබන අතර, එය රෝගයේ සායනික ස්වරූපයන් වර්ධනය වීමට හේතු වේ. බොහෝ විට මෙය සිදුවන්නේ අන්යෝන්ය කලාපයේ වෙනත් සමගාමී බෝවන හා ගිනි අවුලුවන ක්රියාවලීන් හෝ නැවත ආසාදනය වීම වැනි අහිතකර සාධක ඉදිරියේ ය. ප්රතිශක්තිකරණ පද්ධතියේ ආබාධ මෙන්ම විවිධ නිදන්ගත රෝග, විශේෂයෙන් අන්තරාසර්ග පද්ධතියේ (දියවැඩියා රෝගය) මගින් PVI හි ප්රකාශිත ආකෘති වර්ධනයට පහසුකම් සැලසිය හැකිය.
පුරෝකථනය සාමාන්යයෙන් ධනාත්මක වේ. සමහර අවස්ථාවල දී, පැපිලෝමා ඉවත් කිරීමෙන් පසු, නැවත ඇතිවීම සහ පිළිකා ඇති විය හැක. ලිංගික ඉන්නන් අනාවරණය වුවහොත්, රසායනික ද්රව්ය (podophyllin, podophyllotoxin) හෝ ශල්යකර්ම ඉවත් කිරීම සමඟ ප්රතිකාර සිදු කරනු ලැබේ. ප්රතිකාර නොමැතිව condylomas අතුරුදහන් වීම සාමාන්ය දෙයක් නොවේ. ලිංගික ඉන්නන් යනු ලිංගික අවයවවල, ගුදය අවට සහ සමහර විට මුඛයේ දිස්විය හැකි කුඩා මස් පාට වැඩීමකි.
PVI සඳහා අවදානම් සාධක
අවදානම් සාධක අතරින් ලිංගික හැසිරීම් වලට මුල් තැන හිමි වේ. කලින් ලිංගික ක්රියාකාරකම් ආරම්භ කිරීම, ලිංගික සහකරුවන් නිතර වෙනස් කිරීම, ලිංගික සහකරුවන් විශාල ප්රමාණයක් සහ කොන්ඩම් භාවිතය නොසලකා හැරීම මෙයට ඇතුළත් ය. මීට අමතරව, PVI සෑම විටම පාහේ වෙනත් ලිංගිකව සම්ප්රේෂණය වන රෝග සමඟ සම්බන්ධ වී ඇති බවට ප්රතික්ෂේප කළ නොහැකි සාක්ෂි තිබේ: ක්ලැමීඩියා, ට්රයිකොමෝනියාසිස්, ලිංගික හර්පීස්, මයිකෝ- සහ යූරියාප්ලාස්මෝසිස්.
බොහෝ විට, මානව පැපිලෝමා වයිරස් ආසාදනය වයස අවුරුදු 18-30 අතර යෞවනයන් තුළ සිදු වේ. ඒ අතරම, වයස අවුරුදු 25 ට අඩු යෞවනයන් තුළ තුරන් කිරීමේ සංසිද්ධිය (වෛරසයෙන් මිනිස් සිරුරේ ස්වයං විනාශය) දන්නා කරුණකි. තුරන් කිරීම 70% දක්වා ළඟා විය හැකි අතර, එහි කාලය මාස 8 ක් පමණ වන අතර, නැවත ආසාදන නතර වේ. මෙම අවස්ථාවේ දී, HPV ආසාදනයේ සායනික ප්රකාශනයන් ඉවත් කිරීම ද සිදු විය හැක. ගැබ්ගෙලෙහි උපරිම මාරාන්තික ක්රියාවලීන් වයස අවුරුදු 45-50 දී සිදු වේ.
මානව පැපිලෝමා වයිරස් ආසාදනයේ ප්රකාශනයන්ගේ ලක්ෂණ අතර, රෝගයේ සායනික ස්වරූපයන් නැවත නැවතත් නැඹුරු වේ. පැපිලෝමා වයිරස් වර්ග කිහිපයක් එකම රෝගියා තුළ එකවරම සිදු විය හැක. ගර්භනී කාන්තාවන් තුළ මානව පැපිලෝමා වයිරස් ආසාදනය විශේෂයෙන් වැදගත් වේ.
මානව පැපිලෝමා වයිරස් ආසාදනය වැළැක්වීම
මානව පැපිලෝමා වයිරසය වැළැක්වීම කාන්තාවන්ගේ ගැබ්ගෙල පිළිකා සහ පිරිමින්ගේ ශිෂේණය ඍජු පිළිකා ඇතිවීමේ අවදානම අවම කිරීම සඳහා විශාල බලපෑමක් ඇති කරයි. වර්තමානයේ, PVI වැළැක්වීම පහත විකල්ප වලට බෙදා ඇත:
1. ප්රාථමික වැළැක්වීම. එය ආසාදනය හා ආසාදනය පැතිරීම සඳහා විවිධ අවදානම් සාධක කාලෝචිත ලෙස හඳුනා ගැනීම, වැළැක්වීමේ ක්රම සංවර්ධනය කිරීම සමන්විත වේ. පැපිලෝමා වයිරසයට එරෙහිව වැළැක්වීමේ එන්නත් සංවර්ධනය කිරීමේ ක්රම ද මෙයට ඇතුළත් ය.
2. ද්විතියික වැළැක්වීම. මෙම අංශයට රෝග විනිශ්චය වැඩසටහන් සංවර්ධනය කිරීම සහ ක්රියාත්මක කිරීම ඇතුළත් වන අතර එමඟින් හැකි ඉක්මනින් රෝගය හඳුනා ගැනීමට හැකි වේ.
3. පැපිලෝමා වයිරසයේ තෘතියික වැළැක්වීම. දැනටමත් ආසාදිත රෝගීන් තුළ ඇති විය හැකි නැවත ඇතිවීමේ වාර ගණන අඩු කිරීම අරමුණු කර ගෙන ඇත.
PVI වැළැක්වීමේ වැදගත්ම අංගය වන්නේ ලිංගිකව ක්රියාශීලී වීමට පටන් ගෙන සිටින යෞවනයන් අතර සෞඛ්ය අධ්යාපනයයි. පළමු ස්ථානයේ මෙම රෝගයේ ප්රධාන අංගයන්, එහි සංකූලතා සහ අන්තරායන් පිළිබඳ පැහැදිලි කිරීමකි.
HPV හි හියුමන් පැපිලෝමා වයිරසය ආසාදනය වැලැක්වීමේ වඩාත් ඵලදායී හා සරල ක්රම අතර නව සහකරුවන් සමඟ ලිංගික සංසර්ගයේදී උපත් පාලන බාධක ක්රම භාවිතා කිරීම මෙන්ම නිත්ය ලිංගික ක්රියාකාරකම් ආරම්භ කිරීමට පෙර ලිංගික සහකරුවන් පිළිබඳ මූලික පුළුල් පරීක්ෂණයක් ද වේ. මානව පැපිලෝමා වයිරස් ආසාදනය අනාවරණය වුවහොත්, පසුගිය මාස 6-12 තුළ සියලුම ලිංගික සහකරුවන් පරීක්ෂා කිරීම නිර්දේශ කිරීම අවශ්ය වේ.
ප්රාථමික වැළැක්වීමේ අතිශයින්ම වැදගත් කොටසක් වන්නේ පැපිලෝමා වයිරසයට එරෙහිව එන්නත් කිරීම වන අතර, නිතිපතා ලිංගික ක්රියාකාරකම් ආරම්භ කිරීමට පෙර එන්නත ලබා දෙන විට උපරිම බලපෑම ලබා ගනී. Gardasil එන්නත රුසියාවේ ලියාපදිංචි කර භාවිතා වේ.
PVI හි ද්විතියික වැළැක්වීම සඳහා පිරික්සුම් වැඩසටහන් ඇතුළත් වේ. මෙම ඒකකයේ ප්රධාන කර්තව්යය වන්නේ ගැබ්ගෙල පිළිකා ඇති විය හැකි භයානක රෝග හඳුනා ගැනීමයි. ප්රශස්ත පර්යේෂණ ක්රම වන්නේ පැප් පරීක්ෂණය වන අතර එය PCR රෝග විනිශ්චය හෝ HPV Digene පරීක්ෂණය මෙන්ම කොල්පොස්කොපි පරීක්ෂාව මගින් HPV හඳුනා ගැනීමත් සමඟ එකවර සිදු කරනු ලැබේ.
පැපිලෝමා වයිරසය සහ ගැබ් ගැනීම
ගර්භනී අවධියේදී, පැපිලෝමා වයිරසය ආසාදනය වූ කාන්තාවන් රෝගයේ සායනික ආකෘතිවල වර්ධනයේ වැඩි ප්රතිශතයක් අත්විඳින අතර, exophytic condylomas විශාල ප්රමාණවලට ළඟා වේ. ඒ අතරම, ඔවුන් බොහෝ විට දරු ප්රසූතියෙන් පසු ස්වයංසිද්ධව අතුරුදහන් වේ. මෙයට හේතුව හෝමෝන මට්ටමේ වෙනස්වීම් නිසා පටක සනාලීකරණය වැඩි වීම, යෝනි මයික්රොබියෝසෙනොසිස් දර්ශකවල අනුපාතය උල්ලංඝනය කිරීම සහ ප්රතිශක්තිකරණ පද්ධතියේ ක්රියාකාරී ක්රියාකාරිත්වයට ඇති බලපෑම විය හැකිය.
ගැබ් ගැනීමක් සැලසුම් කිරීමට පෙර, PVI බැහැර කිරීම සඳහා අධ්යයනයක් පැවැත්වීම අනිවාර්ය වේ. පරීක්ෂණ සැලැස්මට HPV හෝ Digene පරීක්ෂණය පිළිබඳ PCR රෝග විනිශ්චය ඇතුළත් විය යුතුය. PVI හි සියලුම අවස්ථා වලදී කොල්පොස්කොපි සහ සෛල විද්යාත්මක පරීක්ෂණය අනිවාර්ය වේ. ගර්භණී සමයේදී සියලුම අංශක වල ගැබ්ගෙල ඩිස්ප්ලාසියාව ඇති බව අනාවරණය වුවහොත්, වහාම ප්රති-ගිනි අවුලුවන සහ ප්රතිවෛරස් ප්රතිකාර සිදු කිරීම වටී, ඉන්පසු නැවත පැප් පරීක්ෂණයක් පැවැත්විය යුතුය.
ගුප්ත HPV ආසාදනය ගැබ් ගැනීම සැලසුම් කිරීම සඳහා ප්රතිවිරෝධතාවක් නොවේ. නමුත් රෝගයේ විවිධ සායනික ආකාර ඇති අවස්ථාවන්හිදී, ගර්භනී වීමට පෙර ප්රතිකාරය පෙන්නුම් කෙරේ.
ගර්භනී කාන්තාවන් තුළ PVI ප්රතිකාර කිරීම 1 වන කාර්තුවේ දී සිදු කළ යුතුය. Exophytic condylomas ඉදිරියේ, ඔවුන්ගේ ශීඝ්ර වර්ධනයක් ගර්භනී අවධියේ පසුකාලීනව අපේක්ෂා කළ හැකි බැවින්, ඒවා ඉවත් කිරීම ඇඟවුම් කරයි. මෙය ගර්භණීභාවය හා දරු ප්රසූතියේ ඉදිරි කාලය තුළ විවිධ සංකූලතා වලින් පිරී ඇත. මීට අමතරව, උපත් ඇල හරහා ගමන් කරන විට, දරුවා laryngeal papillomatosis පසුකාලීන වර්ධනය සමඟ ආසාදනය විය හැක.
රසායනික විනාශ කිරීමේ ක්රම භාවිතයෙන් කොන්ඩිලෝමා ඉවත් කිරීම නිර්දේශ කර ඇතත්, රේඩියෝ තරංග කැටි ගැසීම භාවිතයෙන් කොන්ඩිලෝමා ඉවත් කිරීමට මනාප ලබා දෙනු ලැබේ. ඉවත් කිරීමට පෙර, යෝනි මාර්ගය විෂබීජහරණය කිරීම අවශ්ය වේ. ප්රතිශක්තිකරණ උත්තේජක සහ ප්රතිශක්තිකරණ ඖෂධ නියම කිරීම අවිවාදයෙන්ම අනුමත නොකෙරේ. දේශීය සූදානම සාමාන්යයෙන් භාවිතා වේ.
දරු ප්රසූතියේ මොහොත දක්වා කොන්ඩිලෝමා ඉවත් කිරීමෙන් පසු, නිරන්තර වෛද්ය අධීක්ෂණය සහ නැවත ඇතිවීමේදී නැවත නැවත හැසිරවීම් දක්වනු ලැබේ. ඒ සමගම, ශ්රෝණික ඉන්ද්රියන්ගේ සමකාලීන ගිනි අවුලුවන රෝග ප්රතිකාර කරනු ලබන අතර යෝනි මයික්රොෆ්ලෝරා සාමාන්යකරණය වේ.
CIN 1 සහ 2 ඇතුළුව ගර්භණී සමයේදී PVI හි ක්රියාකාරී ප්රකාශනයන් අනාවරණය වූ අවස්ථා වලදී, ගැබ් ගැනීම අවසන් කිරීම බොහෝ විට සිදු නොකෙරේ. ප්රතිකාර කිරීමෙන් පසු, කොල්පොස්කොපි පරීක්ෂාව සහ සෛල විද්යාත්මක පරීක්ෂණය නැවත සිදු කරනු ලැබේ. CIN 2-3 ගැබ්ගැනීමේ කෙටි අවධියේදී අනාවරණය වුවහොත්, ගැබ්ගැනීම් අවසන් කිරීම සහ සුදුසු ප්රතිකාර ලබා දීම ප්රශස්ත වේ. කෙසේ වෙතත්, උපක්රම වෙනස් විය හැකිය; ගර්භණී කාලය, රෝගියාගේ වයස, සායනික පින්තූරය සහ පරීක්ෂණ දත්ත මත පදනම්ව සෑම අවස්ථාවකම තීරණය ගනු ලැබේ. මෙම අවස්ථාවේ දී, පිළිකා රෝග විශේෂඥ වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම අවශ්ය වේ. සිසේරියන් අංශයෙන් දරු ප්රසූතියෙන් පසුව ගර්භණී සමයේදී ගැබ්ගෙලෙහි ක්ෂුද්ර ප්රෝටෝන සිදු කළ හැකිය.
ගර්භණී සමයේදී ගැබ්ගෙල පිළිකාවක් ඇති විට, පිළිකා ආක්රමණයේ ගැඹුර මිලිමීටර 3 නොඉක්මවන නම්, ගැබ්ගෙල (නොගැඹුරු) කේතුධර කිරීම සිදු කරනු ලැබේ. ගැබ්ගෙලෙහි ඉවත් කරන ලද කොටස හිස්ටොලොජිකල් පරීක්ෂණයට යටත් වේ. ඔන්කොලොජිස්ට්වරයෙකු සමඟ එක්ව හිස්ටොලොජි දත්ත ලැබීමෙන් පසුව උපක්රම තීරණය කරනු ලැබේ. උපතින් සති 4-6 කට පසුව රැඩිකල් මෙහෙයුම් සිදු කරනු ලැබේ. එවැනි රෝගවලට ප්රතිකාර කිරීම සඳහා නිරපේක්ෂ ඒකාකාරී උපක්රමයක් නොමැති බව පැවසීම වටී, තීරණය තනි තනිව ගනු ලැබේ.
මානව පැපිලෝමා වයිරසය ඉතා විශේෂ ක්ෂුද්ර ජීවීන් වේ. විද්යාඥයින් විසින් කරන ලද පර්යේෂණයකින් හෙළි වී ඇත්තේ කුඩා කල සිටම සියලුම මිනිසුන් මෙම රෝගයට ගොදුරු වී ඇති බවයි. මෙම රෝග කාරකයේ සමහර වර්ග ඉන්නන්, හයිපර්කෙරටෝසිස්, මවුල හෝ පැපිලෝමා වල පෙනුම අවුස්සයි. මිනිසුන්ගේ ලිංගික ඉන්නන් ඇතිවීමට හේතුව ලිංගික සම්බන්ධතා වලදී සම්ප්රේෂණය වන මෙම වෛරසයේ විශේෂ වර්ගයකි.
HPV රෝග ලක්ෂණ වල අන්තරාය කුමක්ද? එවැනි රෝගයක් වර්ධනය වීම වළක්වා ගත හැකිද? මෙම ලිපියේ පිටුවල රෝගය පිළිබඳ වඩාත් ප්රයෝජනවත් තොරතුරු ඔබට සොයාගත හැකිය.
එය කුමක්ද?
අද වන විට මානව පැපිලෝමා වෛරස් වර්ග 100 කට වඩා තිබේ. මෙම ක්ෂුද්ර ජීවීන් ඉතා විවිධාකාර බැවින්, වෛද්ය විද්යාඥයින් ඒ එක් එක් සඳහා වෙනම නමක් ඉදිරිපත් කළේ නැත. මෙම රෝගය ඇති රෝග කාරකයන් හුදෙක් වෙනම අනුක්රමික අංකය ලබා දී ඇත, ඒ නිසා මානව පැපිලෝමා වයිරසය 1, 2, 7, 12, 17, 35, 44 වර්ග, සහ එසේ මත ඇත. එවැනි ඕනෑම ආකාරයක ආසාදනයක් විශේෂිත රෝගයක ලක්ෂණයක් වන සායනික සලකුණු ඇති කිරීමට සමත් වේ.
මෙම ක්ෂුද්ර ජීවීන් සමූහයේ සමහර නියෝජිතයින් ඉතා භයානක ය, මන්ද ඒවා මාරාන්තික නියෝප්ලාස්මයක් දක්වා වර්ධනය විය හැකිය. රෝග කාරක වර්ග 15-20 ඔන්කොජනික් ගුණ ඇති අතර ඉන් 16 සහ 18 වඩාත් භයානක ලෙස සැලකේ (ඒවා කාන්තාවන්ගේ ගැබ්ගෙල පිළිකා වර්ධනය වීමට හේතු වේ). නමුත් මිනිස් සෞඛ්යයට භයානක නොවන බව හඳුනාගෙන ඇති පැපිලෝමා වයිරස් වර්ග තිබේ - මේවා 6 වන සහ 11 වන ආසාදන වර්ග වේ. මෙම පවුලේ බොහෝ සාමාජිකයින්ට සමාන රෝග ලක්ෂණ ප්රකාශන ඇත, එබැවින් ඒවා බොහෝ විට සම්පූර්ණ කණ්ඩායම් වලට ඒකාබද්ධ වේ. HPV හි වෙනම කණ්ඩායමකට ප්රතිකාර කිරීම සුදුසු පැතිකඩෙහි විශේෂ ist යෙකු විසින් සිදු කරනු ලැබේ - ඔන්කොලොජිස්ට්, වෛරස්, චර්ම රෝග විශේෂඥ වෛද්ය, ප්රතිශක්තිකරණ විද්යා ologist, මුත්රා වෛද්ය, ව්යාධි විද්යා හෝ නාරිවේද වෛද්ය.
එක් එක් ව්යාධිජනකයේ විශේෂත්වය වන්නේ එහි අද්විතීය DNA ව්යුහයයි. ආසාදනයක් මිනිස් සමට ඇතුල් වීමෙන් පසු ක්ෂුද්ර ජීවීන් ඉක්මනින් epithelium හි බාසල් ස්ථරයට බලපායි. ශ්ලේෂ්මල පටලය සහ සමේ විවිධ හානිවලින් ආසාදන ක්රියාවලිය වේගවත් කළ හැකිය - ක්ෂුද්ර ක්රැක්ක්, සීරීම්, සීරීම්, තුවාල. මානව පැපිලෝමා වයිරසයේ රෝග ලක්ෂණ ක්ෂණිකව නොපෙන්වයි, මන්ද එය ශරීරයේ ඉතා දිගු කාලයක් ජීවත් විය හැකි අතර, බෝවන කාරකයන් අක්රියව ගුණ කරන අතර රෝගියා ව්යාධි විද්යාවේ කිසිදු සලකුණක් නොපෙන්වයි (නිදන්ගත කරත්තය). පසුව, විවිධ පාරිසරික සාධකවල බලපෑම යටතේ, ක්ෂුද්ර ජීවීන් තීව්ර ලෙස ගුණ කිරීමට පටන් ගනී, එමඟින් අනුරූප රෝග ලක්ෂණ මතු වේ.
රසවත්! මිනිසුන් අතර මෙම ආසාදනය ගෝලීය වශයෙන් පැතිරීමට හේතුව රෝගයේ සැඟවුණු ගමන් මගයි. බොහෝ රෝගීන් මෙම ව්යාධිවේදය වැළඳී HPV වාහකයෙකු බවට පත් වී ඇති බව දන්නේ නැත. රෝගයේ ආරම්භක අවධියේදී පැපිලෝමා වයිරසය කිසිදු ආකාරයකින් ප්රකාශ නොවන බැවින්, රෝගියා ක්රමයෙන් ඔහු සමීපව ඇසුරු කළ සියලුම පුද්ගලයින්ට ආසාදනය කරයි.
වෛරසය සම්ප්රේෂණය කිරීමේ මාර්ග
රෝගයට හේතුව මානව පැපිලෝමා වයිරසය ආසාදනය වන අතර එය ව්යාධිජනකය සමේ හෝ ශ්ලේෂ්මල පටලයේ මතුපිටට ඇතුල් වීමෙන් පසුව සිදු වේ. මෙම ව්යාධිවේදය වර්ධනය වීම ප්රතිශක්තිකරණ පද්ධතියේ ප්රතික්රියාකාරිත්වයේ අඩුවීමක් මගින් බෙහෙවින් බලපායි. නිදන්ගත ආතතිය, ක්රමානුකූල මත්පැන් පරිභෝජනය, මෑත කාලීන උග්ර ශ්වසන වෛරස් ආසාදන සහ ඉන්ෆ්ලුවෙන්සා, දුම්පානය සහ ආහාර ජීර්ණ පත්රයේ රෝග මගින් ව්යාධිජනක සක්රිය කිරීම අවුලුවනු ලැබේ. මානව පැපිලෝමා වයිරසය සම්ප්රේෂණය පහත පරිදි සිදු වේ:

- ලිංගික සම්බන්ධතා අතරතුර (ලිංගික, මුඛ, අතින්-ලිංගික);
- දරු ප්රසූතියේදී (මව සිට දරුවා දක්වා);
- ගෘහ භාණ්ඩ හරහා (සනීපාරක්ෂක නිෂ්පාදන, ශල්ය උපකරණ).
බොහෝ අවස්ථාවන්හීදී, පැපිලෝමා වයිරසයට හේතුව සෘජු සම්බන්ධතා - ආසාදන ලිංගික ක්රමයකි. මෙය සිදුවන්නේ මෙම ක්ෂුද්ර ජීවියා පරිසරයේ තරමක් අස්ථායී බැවිනි. නමුත් HPV ආසාදනය සම්බන්ධතා සහ ගෘහස්ථ සම්බන්ධතා හරහාද සිදුවිය හැකිය - පොදු සහ විනෝදාත්මක ආයතනවල (සෝනා, රූපලාවන්යාගාරය, වෙරළ, පිහිනුම් තටාකය) සනීපාරක්ෂක අවශ්යතාවලට අනුකූල නොවන අවස්ථාවකදී. සම්බාහනය හෝ වෙනත් සමාන ක්රියා පටිපාටි අතරතුර - වාහකයාගේ සම සමඟ නිරන්තර අන්තර්ක්රියා සමඟ ආසාදනය වීමේ සම්භාවිතාව තියුනු ලෙස වැඩි වේ.
රෝගයේ රෝග ලක්ෂණ
එපීඩර්මිස් මතුපිට රෝග කාරකය ක්රමයෙන් ව්යාප්ත වීම පසුව හයිපර්පලාසියාවට හේතු වේ - නව සෛල අධික ලෙස සෑදීම. ශරීරයේ ආරක්ෂාව අඩු වන විට ව්යාධිවේදය විශේෂයෙන් ඉක්මනින් වර්ධනය වේ. විවිධ හේතූන්ගේ බලපෑම යටතේ, මානව පැපිලෝමා වයිරසය සක්රිය කර ඇති අතර, එහි ව්යුහාත්මක මූලද්රව්යවල වර්ධනයට සහ රෝගියාගේ රෝගයේ බාහිර ප්රකාශනයන් පෙනුමට හේතු වේ. බොහෝ විට රෝගියාට හදිසි වෛද්යවරයෙකු හමුවීමට සංඥාවක් බවට පත්වන පළමු HPV ඉන්නන් වල පෙනුමයි.
පැපිලෝමා වයිරසය පෙන්නුම් කරන්නේ කෙසේද? මෙම රෝගයේ වඩාත් ලාක්ෂණික රෝග ලක්ෂණ පහත සඳහන් ආබාධ වේ:

විද්යාඥයින් පවසන පරිදි, වඩාත් ද්රෝහී හා භයානක ක්ෂුද්ර ජීවීන් BOP (ඉහළ ඔන්කොජනික් අවදානම් දර්ශක සහිත ව්යාධිජනක වික්රියා) ලෙස වර්ගීකරණය කර ඇත. නමුත් ශරීරයේ එවැනි HPV තිබීම මෙම රෝගියා ඉක්මනින් මාරාන්තික රෝගයක සලකුණු වර්ධනය වන බවට සහතික නොවේ. පැපිලෝමා වයිරසය ඔන්කොලොජිකල් ව්යාධිවේදය බවට පිරිහීම සඳහා, ඇතැම් කොන්දේසි අවශ්ය වේ. මෙම අවස්ථාවේ දී, වෛරස් ආසාදන හඳුනාගැනීමේ කාරනයම රෝගියාට කාලෝචිත චිකිත්සාව ආධාරයෙන් සෛල ඩිස්ප්ලේෂියාව සහ පිළිකා වර්ධනය වැළැක්වීමට අවස්ථාව ලබා දෙයි.
රෝග විනිශ්චය පියවර
රෝගීන්ගේ පැපිලෝමා වයිරසය හඳුනා ගැනීම සඳහා නවීන වෛද්ය විද්යාව විශේෂ පරීක්ෂණ ක්රම භාවිතා කරයි. මෙම පරීක්ෂණ වලින් එකක් වන්නේ පොලිමරේස් දාම ප්රතික්රියාවයි - මෙම අධ්යයනයේ ආධාරයෙන් වෛද්යවරයෙකුට ඕනෑම ජීව විද්යාත්මක ද්රව්යයක වෛරස් DNA තීරණය කළ හැකිය. ව්යාධි විද්යාවේ වර්ධනයට හේතු වූ ක්ෂුද්ර ජීවීන් වර්ගය තරමක් නිවැරදිව තීරණය කිරීමට මෙම තාක්ෂණය මඟින් හැකි වේ. PCR හි ඇති එකම පසුබෑම වන්නේ ව්යාජ ධනාත්මක පරීක්ෂණ ප්රතිඵල ලබා ගැනීමේ ඉහළ සම්භාවිතාවයි.

මේ මොහොතේ වඩාත්ම නිවැරදි හා ඵලදායී රෝග විනිශ්චය ක්රමය වන්නේ ප්රමාණාත්මක ඩිජීන් පරීක්ෂණයයි. එයට ස්තූතියි, විශේෂඥයෙකුට පැපිලෝමාටෝසිස් ඇති බව හඳුනා ගැනීමට පමණක් නොව, රෝගයේ ප්රමාණාත්මක දර්ශක තීරණය කළ හැකිය. නියෝප්ලාස්ම් වල ඇති විය හැකි පිළිකා පිළිබඳ සෘජු දර්ශකයක් ලෙස සලකනු ලබන්නේ ව්යාධිජනක සාන්ද්රණයයි. චිකිත්සාවේ ප්රතිඵල තක්සේරු කිරීමට ද පරීක්ෂණ උපකාරී වේ. මිනිස් පැපිලෝමා වයිරස ශරීරයෙන් සම්පූර්ණයෙන්ම ඉවත් කිරීම පාහේ කළ නොහැක්කකි, නමුත් මෙම රෝගයට නිසි ප්රතිකාර කිරීමෙන් ආසාදනයේ ක්රියාකාරිත්වය සැලකිය යුතු ලෙස අඩු කරයි.
කාන්තාවන්ගේ HPV රෝග ලක්ෂණ නාරිවේද වෛද්ය පරීක්ෂණයකදී හඳුනා ගැනීම පහසුය. එබැවින්, මෙම රෝගය ඇතිවීම වැලැක්වීම සඳහා, සාධාරණ ලිංගිකත්වයේ සියලුම නියෝජිතයින්ට ක්රමානුකූලව විශේෂඥයෙකු හමුවීමට සහ නියමිත වේලාවට අවශ්ය පරීක්ෂණ සිදු කිරීමට උපදෙස් දෙනු ලැබේ. ලිංගික අවයව සහ ගර්භාෂ ගැබ්ගෙල පරීක්ෂා කරන විට, නාරිවේද වෛද්යවරයා ඩිජීන් පරීක්ෂණය සඳහා ස්මියර් එකක් ගන්නා අතර, ඔන්කොසයිටෙලොජිකල් පරීක්ෂණය සඳහා සීරීමක් ද ගනී. ශ්ලේෂ්මල සෛලවල ගුණාත්මක තත්ත්වය තීරණය කිරීමට, මාරාන්තික වෙනස්කම් වර්ධනය වීමේ හැකියාව තහවුරු කිරීමට හෝ ප්රතික්ෂේප කිරීමට දෙවැන්න ඔබට ඉඩ සලසයි.
නාරිවේද වෛද්ය පරීක්ෂණයකදී අනාවරණය වුවහොත්, ඔවුන් කොල්පොස්කොපි ක්රියා පටිපාටියකට ලක් කිරීම අවශ්ය වේ. මෙම රෝග විනිශ්චය ක්රමයට විශේෂ උපකරණයක් භාවිතයෙන් යෝනි මාර්ගය සහ ගැබ්ගෙල පරීක්ෂා කිරීම ඇතුළත් වේ. පිළිකාමය පිළිකා ඇතිවීමේ අවදානම ඉවත් කිරීම සඳහා බහුවිධ විශාලනයකදී ශ්ලේෂ්මල පටලයේ මතුපිට පරීක්ෂා කිරීමට ඔබට ඉඩ සලසයි. සමහර විට, නිවැරදි රෝග විනිශ්චය කිරීම සඳහා, එය biopsy සිදු කිරීම අවශ්ය වේ - ගැබ්ගෙල මතුපිටින් ගන්නා ලද පටක වල histological විශ්ලේෂණය.
වැදගත්! බොහෝ අවස්ථාවන්හිදී පැපිලෝමාටෝසිස් ආසාදනය රෝගියාගේ සෞඛ්යයට හෝ ජීවිතයට බරපතල තර්ජනයක් නොවේ. බොහෝ විට ඔවුන් මානසික අපහසුතාවයේ වැරදිකරු වන අතර එය HPV වර්ධනයන් හෝ ඉන්නන් වල අප්රසන්න, සෞන්දර්යාත්මක පෙනුම නිසා ඇතිවේ. නමුත් ඕනෑම අවස්ථාවක නීතිවලට ව්යතිරේක පවතී. එමනිසා, ඔබේ සමේ හෝ ශ්ලේෂ්මල පටලයේ කිසියම් ව්යාධිජනක ගොඩනැගීමක් ඔබ දුටුවහොත්, මේ පිළිබඳව වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමට වග බලා ගන්න!
අවදානමට ලක්ව ඇත්තේ කවුද?
සිත්ගන්නා කරුණක් නම්, විවිධ වර්ගයේ HPV විවිධාකාරයෙන් ප්රකාශ කළ හැකි අතර එමඟින් පුද්ගලයෙකුට නිරපේක්ෂ හෝ මාරාන්තික පිළිකා ඇති වේ. එසේම, මානව පැපිලෝමා යනු සමට සහ ශ්ලේෂ්මල පටලයට බලපෑම් කළ හැකි වෛරසයකි, නැතහොත් ආසාදන වාහකයාගේ ප්රතිශක්තිය අඩු වන තුරු එය හඳුනා නොගනී.
ලෝක සංඛ්යාලේඛනවලට අනුව, මෙම රෝගය වර්ධනය වීමේ සම්භාවිතාව පහත සඳහන් පුරවැසියන් තුළ කිහිප වතාවක් වැඩිවේ:

- ගර්භනී කාන්තාවන්;
- බොහෝ විට විවිධ රෝගවලින් පෙළෙන රෝගීන්;
- සාම්ප්රදායික නොවන දිශානතිය ඇති පුද්ගලයින්;
- ලිංගිකව සම්ප්රේෂණය වන රෝගවලින් පීඩා විඳි පිරිමි හෝ කාන්තා නියෝජිතයන්;
- අධික ලෙස ලිංගිකව ක්රියාකාරී පුද්ගලයින්;
- ප්රතිශක්තිකරණ පද්ධතියේ ආබාධ සහිත පුද්ගලයින්;
- HPV වාහකයන් හෝ මෙම රෝගයේ ක්රියාකාරී ස්වරූපයක් ඇති පුද්ගලයින්ගේ ලිංගික සහකරුවන්;
- විවිධ ගැබ්ගෙල රෝගවලින් පෙළෙන කාන්තාවන්.
මෙම කාණ්ඩවල සියලුම නියෝජිතයින් පැපිලෝමාටෝසිස් හඳුනා ගැනීම සඳහා පරීක්ෂණයකට භාජනය විය යුතුය. නිදහස් ලිංගික සම්බන්ධතා වල අනුගාමිකයින්, බොහෝ ලිංගික සහකරුවන් සිටින හෝ ඔවුන් නිතර වෙනස් කරන පුද්ගලයින් සඳහා පරීක්ෂණයට ලක් කිරීම ද නිර්දේශ කෙරේ. එක් අනාරක්ෂිත ක්රියාවක් පවා ආසාදන ඇති විය හැක, එබැවින් විශේෂඥයින් මෙම රෝගය සඳහා වැළැක්වීමේ පියවරයන් අනුගමනය කිරීමට උපදෙස් දෙයි.
අවධානය! පැපිලෝමා වයිරසයේ රෝග ලක්ෂණ බොහෝ විට බොහෝ විට ලිංගිකව ක්රියාශීලී වීමට පටන් ගත් ගැහැණු ළමයින් හා පිරිමි ළමයින් තුළ දක්නට ලැබේ - වයස අවුරුදු 15-18 දී. මෙම වයසේදී, ප්රතිශක්තිකරණ හා ප්රජනක පදධති තවමත් සම්පූර්ණයෙන් පිහිටුවා නොමැති අතර, එබැවින් පැපිලෝමාටෝසිස් වැනි බරපතල ලිංගිකව සම්ප්රේෂණය වන ආසාදනවලට එරෙහි විය නොහැක.
ව්යාධි චිකිත්සාව
පුද්ගලයෙකුට එය කළ හැකිද? මෙම ආසාදනයේ රෝග කාරකයේ සියලුම වර්ගවල රෝගී පුද්ගලයින් නිදහස් කළ හැකි සාමාන්ය medicine ෂධයක් නොමැත. HPV මගින් එපීඩර්මිස් වල විවිධ ප්රදේශවලට ආසාදනය විය හැක, එබැවින් එය ප්රතිකාර කිරීම අවශ්ය වන්නේ බලපෑමට ලක් වූ ප්රදේශය සහ රෝගයේ වර්ධනයට හේතු වූ ක්ෂුද්ර ජීවීන් වර්ගය මත පදනම්ව තනි තනිව පමණි.
චිකිත්සාවෙහි ඵලදායීතාවය 30-90% වේ, නමුත් කිසිදු තාක්ෂණයක් ශරීරයෙන් ආසාදනය සම්පූර්ණයෙන්ම ඉවත් නොකෙරේ. මෙම රෝගයට ප්රතිකාර කිරීමේ සියලුම ක්රම පාහේ නැවත ඇතිවීමේ තරමක් ඉහළ අවදානමක් ඇති අතර ව්යාධි විද්යාව නැවත ඇතිවීමේ වාර ගණන තෝරාගත් චිකිත්සක උපක්රම මත රඳා නොපවතී. ඔබ මෙම ගැටළුව කිසිසේත් විසඳා නොගන්නේ නම්, කොන්ඩිලෝමා තනිවම අතුරුදහන් විය හැකි අතර නැවත කිසිදා නොපෙන්වයි. පැපිලෝමා වයිරසයේ මෙම ප්රභේදය වඩාත් හිතකර වේ, නමුත් එම සම්භාවිතාව සමඟම රෝගය ශරීරයේ අක්රිය (ලේබල්) ස්වරූපයෙන් පැවතිය හැකිය, නැතහොත් තවදුරටත් ඉදිරියට යා හැකිය.
මානව පැපිලෝමා වයිරසයට ප්රතිකාර කළ යුතුද නැද්ද යන්න සෑම කෙනෙකුම තමාටම තීරණය කරයි. මෙම රෝගය සඳහා චිකිත්සාව අනිවාර්ය බව වෛද්යවරු විශ්වාස කරති, එබැවින් ඔවුන් ඇතැම් ඖෂධ ලබා ගැනීම, විකල්ප ඖෂධ වට්ටෝරු භාවිතා කිරීම හෝ එන්නත් ලබා ගැනීමට උපදෙස් දෙයි. ව්යාධිවේදය ප්රතිකාර කිරීම පහත සඳහන් ඖෂධ සහ ක්රම භාවිතයෙන් සිදු කෙරේ:

- ප්රතිශක්තිකරණ සහ ප්රතිවෛරස් බලපෑම් සහිත ආලේපන - Viferon, Panavir, Vartek, Aldara;
- cauterizing ඖෂධ - Solcoderm, Celandine;
- විනාශකාරී ක්රම - විද්යුත් කැටි ගැසීම, ක්රියෝඩස්ට්රක්ෂන්, ලේසර් චිකිත්සාව.
මෙම ක්රම කිසිවක් භාවිතා කිරීමෙන්, එක් රෝගියෙකුට පරිපූර්ණ ලෙස උපකාර කළ චිකිත්සක ක්රමය දෙවන රෝගියෙකු තුළ HPV ඵලදායී ලෙස තුරන් කරනු ඇති බවට ඔබට සම්පූර්ණයෙන්ම සහතික විය නොහැක. වර්තමානයේ, ඔවුන් HPV වලට ප්රතිශක්තිකරණ ක්රමයක් භාවිතා කරමින් සාර්ථකව ප්රතිකාර කරයි, එයට ප්රතිප්රොලිෆරේටිව්, ප්රතිශක්තිකරණ සහ ප්රතිවෛරස් ගුණ ඇති (Immunal, Viferon, Imupred) ඖෂධ භාවිතය ඇතුළත් වේ. මෙය පවා සම්පූර්ණ සුවය සඳහා 100% සහතිකයක් ලබා නොදෙන නමුත්, සංයෝජන චිකිත්සක ක්රමය වඩාත් ඵලදායී ක්රමය ලෙස සැලකේ. නමුත් නිසි ප්රතිකාර හා නිවාරණ නීතිවලට අනුකූල වීම රෝගයේ අප්රසන්න රෝග ලක්ෂණ වලින් රෝගියා බේරා ගත හැකිය.
දැනගැනීම හොඳයි! HPV විදහා දක්වන ආකාරය කුමක් වුවත්, අපගේ ප්රතිශක්තියට ශරීරයෙන් හානිකර රෝග කාරක ඉවත් කළ හැකිය! මෙම නඩුවේ වෛරස් සෛල විනාශ කිරීම වසර කිහිපයක් ගත විය හැකිය. ආරක්ෂිත යෝජනා ක්රමය ක්රියාත්මක වන්නේ රෝගයේ සායනික ප්රකාශනයන්ගෙන් පීඩා විඳින්නේ නැති සහ සාමාන්ය ක්රියාකාරී ප්රතිශක්තිකරණ පද්ධතියක් ඇති රෝගීන් සඳහා පමණි.
වැළැක්වීමේ පියවර
HPV ඇතුළු විවිධ වෛරස් ව්යාධි වැළැක්වීමේ වඩාත් ඵලදායි ක්රමය වන්නේ ප්රතිශක්තියේ විශිෂ්ට තත්ත්වයකි. මෙම රෝග කාරකය එක් වරක් හමු වූ පසු, මිනිස් සිරුරේ ආරක්ෂක පද්ධතිය එය මතක තබා ගන්නා අතර මෙම වර්ගයේ ක්ෂුද්ර ජීවීන්ට ප්රතිශක්තිකරණය කරයි. එමනිසා, කුඩා අවධියේදී දැනටමත් පැපිලෝමාටෝසිස් රෝගයෙන් පෙළෙන වැඩිහිටියන් තුළ අශිෂ්ට ඉන්නන් අතිශයින් කලාතුරකින් දක්නට ලැබේ.

විවිධ ආසාදනවලට එරෙහිව මිනිසුන්ට එන්නත් කිරීමේ ප්රධාන මූලධර්මය මෙම නියමයයි. පැපිලෝමා වයිරසය වැනි ආසාදනයක් ඇතිවීම වැළැක්වීම සඳහා, ඔබට විශේෂ එන්නතක් ලබා ගත හැකිය. එය වඩාත් සුලභ රෝග කාරක වලට එරෙහිව රෝගියාට එන්නත් කිරීමට උපකාරී වේ - 6, 11, 16 සහ 18. එන්නත් කිරීම රෝගීන්ගේ ස්වරාලය පැපිලෝමාටෝසිස්, ලිංගික ඉන්නන්, පිළිකා පිළිකා සහ ගැබ්ගෙල ඛාදනය වීමේ අවදානම සැලකිය යුතු ලෙස අඩු කරයි. මෙම වැළැක්වීමේ ක්රමය පසුගිය වසර 8 තුළ පමණක් සක්රීයව භාවිතා කර ඇති බැවින් HPV එන්නතෙහි බලපෑම තවමත් සම්පූර්ණයෙන් අධ්යයනය කර නොමැත. නමුත් එන්නත් කිරීම වඩාත් ඔන්කොජනික් ආසාදන වලට එරෙහිව ප්රතිශක්තිකරණ ආරක්ෂාවක් ඇති කිරීමට උපකාරී වන බව දිගු කලක් තිස්සේ ඔප්පු වී ඇත. වඩාත් සංවර්ධිත රටවල වයස අවුරුදු 11-12 ට වැඩි සියලුම දරුවන්ට පැපිලෝමා වයිරසයට එරෙහිව එන්නත් ලබා දෙන්නේ එබැවිනි.
මෙම ක්ෂුද්ර ජීවීන් ආසාදනය වැලැක්වීම සඳහා, පහත සඳහන් නීති අනුගමනය කිරීම රෙකමදාරු කරනු ලැබේ:
- විවේක හා නින්දේ රටාවන් සාමාන්යකරණය කිරීම;
- ප්රමාණවත් තරම් එළවළු සහ පළතුරු කන්න;
- නිවසේ සහ පොදු ආයතනවල සනීපාරක්ෂක නීති පිළිපදින්න;
- ශාරීරික අධ්යාපනය කරන්න;
- අනියම් ලිංගික සම්බන්ධතා වලදී ඔබව ආරක්ෂා කර ගැනීමට වග බලා ගන්න;
- ක්රියාශීලී සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් මෙහෙයවීම;
- විශ්වාසවන්ත ලිංගික සහකරුවෙක් පමණක් සිටින්න;
- විටමින් සහ ප්රතිශක්තිකරණ කාරක ලබා ගැනීමෙන් සීතල සමයේදී ඔබේ ප්රතිශක්තියට සහාය වන්න.
පැපිලෝමා වයිරසය පිළිබඳ සියලු දැනුම ලබා ගැනීමෙන් ඔබට මෙම ක්ෂුද්ර ජීවීන් ආසාදනය වීම වළක්වා ගත හැකිය. එවැනි රෝගයක් ප්රතිකාර කිරීම කාලෝචිත ආකාරයකින් වැළැක්වීමට වඩා බෙහෙවින් අපහසුය! කාන්තා නියෝජිතයින් සඳහා මෙම කරුණ මතක තබා ගැනීම විශේෂයෙන් වැදගත් වේ - සියල්ලට පසු, ව්යාධි විද්යාව දිගු කලක් ප්රතිකාර නොකළහොත්, සංයුති ඔන්කොලොජි බවට වර්ධනය විය හැකිය! එමනිසා, පැපිලෝමා වයිරසය ආසාදනය වැලැක්වීම සඳහා සෑම උත්සාහයක්ම ගත යුතු අතර, ඉහත විස්තර කර ඇති වැළැක්වීමේ පියවරයන්ට අනුකූල වීම මේ සඳහා ඔබට උපකාර වනු ඇත. නිරෝගී වේවා!