Anticoncepción hormonal: tipos de anticonceptivos orales. Anticonceptivos orales combinados. Anticonceptivos hormonales vaginales
Continuamos la historia sobre varios medios. anticoncepción. Ya hemos hablado de la protección contra embarazos no deseados. Hoy hablaremos del remedio más fiable y, según los médicos, más útil para la salud de la mujer: los anticonceptivos orales combinados (AOC). ¿Cómo funcionan, para quién están contraindicados y cómo prepararse para visitar a un médico para que le recete pastillas anticonceptivas?
KOK: ¿Qué es?
La anticoncepción hormonal incluye:
- Anticonceptivos orales combinados;
- Anticonceptivos que contienen sólo gestágenos.;
- Parcialmente - otros tipos de anticoncepción intrauterina.
Anticonceptivos orales combinados: AOC- mi grupo favorito de anticonceptivos. Y no sólo el mío. La mayoría de las mujeres civilizadas de los países civilizados del mundo prefieren los anticonceptivos orales combinados. Y es por eso. En primer lugar, son los más fisiológicos: contienen una combinación de dos hormonas y, por lo tanto, están más "sintonizados" con el ritmo hormonal natural del cuerpo femenino. En segundo lugar, son muy fiables. Tienen el índice de Pearl más bajo: 0,1-1. Y eso sólo sucede porque las mujeres olvidan tomar sus pastillas.
El Índice de Pearl es el número de embarazos no deseados por cada cien mujeres que utilizan este método durante un año. (Para algunos métodos, el valor del índice de Perl varía significativamente, principalmente debido al uso incorrecto y en absoluto debido al método en sí).
En tercer lugar, los anticonceptivos orales combinados tienen muchos efectos "secundarios" beneficiosos. Por ejemplo, dan descanso a los ovarios. Los ciclos mientras se toman AOC son anovulatorios. La ovulación no ocurre.
COCINAR Tienen efectos centrales y periféricos. Acción central de los AOC se manifiesta en el hecho de que los estrógenos y gestágenos provenientes del exterior inhiben la liberación de hormonas luteinizantes (LH) y folículo estimulantes (FSH) por parte de la glándula pituitaria. Esto previene el desarrollo de folículos en el ovario y, en consecuencia, el inicio de la ovulación.
Acción periférica de los AOC se expresa en el desarrollo de atrofia endometrial, que impide la implantación del embrión, así como en un aumento de la viscosidad del moco cervical, que inhibe la penetración de los espermatozoides en la cavidad uterina.
Cómo actúa la anticoncepción hormonal en el cuerpo de una mujer.
Y en este lugar no debes desmayar, sino regocijarte. Porque dejar los ovarios en reposo durante un par de años es una protección fiable contra, por ejemplo, la oncología. La atrofia endometrial reversible es la prevención de procesos hiperplásicos en el útero, es decir, nuevamente, la prevención de enfermedades precancerosas de fondo y, en consecuencia, la oncología.
Acordaos de aquellas famosas abuelas nuestras que daban a luz bajo un pajar. Las abuelas dieron a luz, amamantaron y volvieron a quedar embarazadas. Pocas personas contaban los que sobrevivían entre los nacidos bajo los pajares, y a nadie le preocupaba especialmente: crearíamos nuevos trabajadores.
Pero para una abuela subparienta colectiva, como resultado de su estilo de vida: parto - alimentación - embarazo - parto, fueron los ovarios los que se sintieron muy cómodos, es decir, el epitelio "tranquilo" de la superficie interna del útero que no creció. y mudarse mensualmente. Por eso había menos oncología. Sí, murieron más personas, por razones completamente diferentes. Pero hubo menos enfermedades oncológicas de los ovarios, el endometrio y las glándulas mamarias.
Los anticonceptivos orales combinados permiten que nuestros ovarios descansen sin obligar al resto del cuerpo a trabajar constantemente durante el embarazo y el parto. Y deja de seguir difundiendo el viejo mito de que los anticonceptivos orales combinados provocan el crecimiento de la barba y la obesidad (¿has probado a comer menos?). ¡Las drogas modernas ya son la cuarta generación! - dosis muy baja. Y si no fumas dos paquetes al día, si no tienes tromboflebitis avanzada y no pesas ciento veinte kilogramos, ¡los anticonceptivos orales combinados no te hacen daño!
Además, los anticonceptivos orales combinados (además de todas las ventajas que ya he enumerado) son cómodos y puramente psicológicos: hay sangrado similar al menstrual (a diferencia de los anticonceptivos que solo contienen gestágeno). Los ovarios y el endometrio están en reposo, pero hay un sangrado similar al menstrual. Esto es muy importante para las mujeres, disculpen, están diseñadas para esto.
Tipos de anticonceptivos orales
Según su composición, los anticonceptivos orales combinados se dividen en monofásico, bifásico y trifásico. Los anticonceptivos monofásicos contienen una dosis diaria estándar de estrógenos y gestágenos. En comprimidos de dos y tres fases hay dos o tres tipos de comprimidos que contienen dosis crecientes de hormonas, incluso más "adaptadas" al curso natural del ciclo menstrual natural.
Si eres una mujer joven y sana, entonces... llegados a este punto me morderé la lengua con urgencia y nunca te diré que recomiendo tomar medicamentos monofásicos. No se ha demostrado que los medicamentos de dos y tres fases tengan al menos alguna ventaja sobre los monofásicos, y el régimen para tomarlos es un poco más complicado que el estúpidamente simple régimen para tomar medicamentos monofásicos: durante veintiún días se toma por vía oral - comer - una tableta del paquete, luego un descanso de siete días. Al octavo día, comienza a tomarlo de un paquete nuevo. Para quienes tienen un colador completo en lugar de cabeza y para mujeres muy ocupadas, existen medicamentos monofásicos para uso continuo durante veintiocho días: incluyen siete comprimidos de placebo.
Con el uso regular de medicamentos monofásicos, se garantiza la máxima fiabilidad anticonceptiva y los efectos "secundarios" favorables son más pronunciados. Asegurarse de tomar medicamentos monofásicos con regularidad es tan fácil como pelar peras: póngalos en el baño, cerca de su cepillo de dientes; o en la cocina, cerca de la cafetera, en general, donde estás todas las mañanas. También son adecuados un inodoro y una ducha.
Cómo un médico selecciona las pastillas
Para seleccionar un medicamento, consulte a un obstetra-ginecólogo. ¡Él es quien seleccionará el medicamento más adecuado para usted! ¡Él y nadie más! No una novia. Y no un farmacéutico de una farmacia. Un farmacéutico no sabe todo sobre el cuerpo femenino, ¡especialmente el tuyo específico! Por no hablar del hecho de que no todos los vendedores de una farmacia son ahora farmacéuticos (¿siguen ahí, farmacéuticos en las farmacias?).
Por cierto, si realmente decides preguntarle a la farmacia o a tu amiga qué anticonceptivo oral combinado es mejor para ti, entonces no seas perezoso, dedica un mes (despertarte cinco minutos antes, ¡eso es todo!) y construye la notoria curva de tu personal. Ponlo en tu bolso.
¿Corriste a la farmacia o le preguntaste a un amigo qué AOC sería mejor para ti? Saque del bolso su curva personal de temperatura basal (preferiblemente también los niveles de LH y FSH, estrógenos naturales, progesterona y andrógenos - bueno, esto es para personas especialmente avanzadas) - y enséñesela al farmacéutico a través de la ventana o a un amigo. . Si te abren los ojos, es evidente que no son obstetras-ginecólogos. Y eso significa que no deberías recurrir a ellos para pedirles consejo sobre los anticonceptivos orales combinados.
Aquellas píldoras anticonceptivas que contenían dosis de hormonas “para caballos” (¡no dosis para caballos, por supuesto!) actualmente no se utilizan como anticonceptivos. Ahora se utilizan únicamente en la práctica clínica (“práctica clínica” significa solo para pacientes, solo con receta médica y solo bajo supervisión médica de laboratorio), para el tratamiento de una serie de afecciones asociadas con trastornos endocrinos y oncología.

Contraindicaciones de la anticoncepción hormonal.
Lamentablemente, en nuestro querido país todavía existe una gran desconfianza hacia la anticoncepción oral combinada. Pero la buena noticia es que en comparación con los años noventa del siglo XX (justo cuando los anticonceptivos hormonales civilizados comenzaron a aparecer en nuestro mercado), la tasa de consumo de anticonceptivos hormonales ha aumentado significativamente (¡decenas de veces!).
Y, habiendo elogiado (¡merecidamente!) la anticoncepción oral combinada hasta el cielo, no puedo dejar de señalar que también tiene sus inconvenientes. No, la palabra "desventajas" aquí es incorrecta. La palabra más apropiada es "contraindicaciones". Y estas mismas contraindicaciones están directamente relacionadas con tus carencias. Más precisamente, por supuesto, condiciones y enfermedades. Y estas contraindicaciones se dividen en absoluto(“¡Es absolutamente imposible!”) y relativo(“Es posible, pero...”).
Contraindicaciones absolutas(¡no permitido!) al uso de anticonceptivos orales combinados:
- Tromboflebitis en el pasado, presente o antecedentes de complicaciones tromboembólicas;
- Trastornos de la circulación cerebral o coronaria;
- Isquemia cardíaca;
- Hipertensión grave;
- Tumores malignos;
- Migraña local;
- Embarazo y sospecha de embarazo;
- Sangrado del tracto genital de origen desconocido;
- Enfermedades hepáticas agudas;
- Tumores dependientes de estrógenos, especialmente el cáncer de mama.
Contraindicaciones relativas(puedes, ¡pero ten cuidado!) al uso de anticonceptivos orales combinados:
- Migraña generalizada;
- Inmovilización prolongada (inmovilidad prolongada, debido a una mayor tendencia a la trombosis y la embolia);
- Menstruación irregular (oligomenorrea o amenorrea en mujeres nulíparas, y no hay tiempo para tener relaciones sexuales, ¡luego consulte urgentemente a un ginecólogo-endocrinólogo!);
- Fumar más de dos paquetes de cigarrillos al día mayores de treinta y cinco años y con un peso corporal significativamente superior al normal;
- Trastornos transitorios de la presión arterial (hasta que se identifique la causa y se realice su estabilización-corrección);
- Venas varicosas pronunciadas (no, esa “una corona azul” no lo es);
- Historia de trombosis familiar;
- Epilepsia;
- Diabetes;
- Historial de convulsiones frecuentes (¡consulte ya a un psiquiatra!);
- Colecistitis crónica y hepatitis.
Las contraindicaciones relativas se aplican en mayor medida a los fármacos de dos y tres fases, y en absoluto a los monofásicos.
A quien - que
Pero no te escribiré los nombres de los anticonceptivos orales combinados. En primer lugar, aunque se venden sin receta, ya lo he dicho (¡y no me dará pereza repetirlo!): es mejor consultar con tu obstetra-ginecólogo qué es exactamente lo adecuado para ti. Hoy en día existen muchas clínicas de planificación familiar donde puedes recibir asesoramiento.
En segundo lugar, hay muchos nombres patentados y genéricos, solo un mar. Los especialistas actuales los siguen mucho más de cerca que yo. Ve al doctor. Entonces, al menos, tendrá a alguien a quien recurrir si los AOC trifásicos le dan ganas de “saltar”. ¡Y los sobornos de novias y vendedores son completamente sencillos!
¿Qué debe hacer un obstetra-ginecólogo competente al que se le pide consejo sobre anticoncepción?
Ahora enumeraré todo en detalle: conozca en detalle su historia familiar y enfermedades pasadas; medir la presión arterial; realizar un examen objetivo general (examinar, escuchar) y ginecológico (sí, mirar también la silla). Si, en general, todo está bien para usted y el médico no encontró ningún detalle aterrador en sus historias o durante el examen, le recetará inmediatamente un medicamento según su fenotipo (apariencia, por así decirlo).
A las mujeres jóvenes, delgadas y normosténicas se les recetan medicamentos en dosis bajas, como Marvelon, Femoden, Microgynon y Regulon. Y, quizás, trifásico (que no me gusta demasiado, pero ya es decisión de cada uno) tri-regol, triziston, triquilar... (¡Oh horror, parece que sigo escribiendo y enumerando los nombres! Pero ¿sabes qué?... ¡Saber los nombres no libera a las mujeres razonables de visitar al médico!)
A las mujeres con signos de androgenización, algo “de tipo masculino”: bajas, fornidas, de complexión fuerte, con un bigote claro, se les suele recetar un AOC con un componente antiandrogénico: Diane-35, Janine. A los fumadores mayores de treinta y cinco años y a las mujeres con fibromas uterinos mayores de cuarenta se les prescriben AOC predominantemente en microdosis: Mercilon, Novinet, Logest.
El médico también debe explicarle en detalle la esencia del método anticonceptivo oral combinado; indicarle cómo usar el medicamento que le recetaron específicamente; explique qué esperar, qué buscar y qué hacer si la píldora no se toma a tiempo. Después de tres meses de uso (si está tomando AOC por primera vez), es aconsejable (¡obligatorio!) consultar a un obstetra-ginecólogo. En el futuro, una vez cada seis meses.
Tatiana Solomatina
Compra este libro
Discusión
¡Gracias por el interesante artículo!
11/12/2017 01:35:01, olgams
Pluuuda, me pregunto cómo se puede revelar esto mediante el análisis.
El artículo es bueno, pero no indica que ahora se pueda hacer un análisis y saber hasta qué punto se pueden tomar anticonceptivos orales en general, y si existen riesgos de desarrollar trombosis como consecuencia de su recepción.
Tengo una actitud negativa hacia todos los OK, Mirenas, DIU y otros métodos anticonceptivos. Puede provocar, por ejemplo, un embarazo ectópico y muchos otros efectos secundarios.
El médico me eligió un método anticonceptivo y nos decidimos por Zhanina. Sé que es un fármaco potente y tiene efectos secundarios, por eso lo tomo junto con las vitaminas Lavita. Llevo seis meses tomándolo bien y ¡todo genial!
08/01/2017 02:35:52, Lapka888No deberías hablar tanto del autor, el artículo está escrito de manera increíble)) Y sí, estoy absolutamente de acuerdo con todo: solo consulta con un especialista y solo eso, nadie más te guiará ni recomendará el remedio adecuado. ¡Todo esto es muy individual, no puedes tomarlo a la ligera! Visito regularmente a un ginecólogo, él eligió OK para mí, así que llevo casi un año sentado en los mismos y no me quejo de nada) Y junto con OK, como me dijeron, es bueno tomar periódicamente cursos de vitaminas. Recientemente tomé el complejo de vitaminas y minerales Lavita, se combina con OK y está diseñado para un mes. El efecto que producen es asombroso, no podría estar más feliz)) Mi cabello y mi piel nunca se vieron tan bien. En general, no debes pecar con OK: ¡una dosis regular de vitaminas y eres una belleza y también saludable!))
28/10/2016 10:58:17, Yuliana13Llevo mucho tiempo tomando anticonceptivos hormonales. No tengo nada malo como mujer, todo es normal, pero necesito protegerme de alguna manera. La espiral no es una opción en absoluto. Perdí peso debido a las hormonas, eso es bueno) Tenía 54 años y ahora tengo 47)) Soy pequeña, menuda, así que estoy bien. Mi hombre también está feliz. En principio, todo está en orden con mi salud, regularmente, dos veces al año, bebo el complejo vitamínico Lavita. Por eso, todo está bien con mi cabello, uñas y piel)) Y siempre tengo suficientes vitaminas.
27.09.2016 18:43:33, Arinochka 27/09/2016 16:20:41, katarh 02/01/2015 16:11:12, mujer en la teteraComente el artículo "Anticoncepción hormonal: cómo un médico selecciona las pastillas anticonceptivas"
¿Pastillas anticonceptivas y embarazo? Este es el llamado embarazo con “cancelación del OK”. Planificación del embarazo tras la interrupción de la anticoncepción, preparación, pruebas y...
Discusión
Buenas tardes, por favor dime ¿cómo estás? Acabo de leer esto hoy y estoy en una situación similar.
Me dijo un conocido))) regresa a casa del ejército y ¿dónde está su madre? Mi hermano tiene casi 40 años y sus hijos son un poco menores que su hermana)))
Así que regocíjate, Dios te ha enviado a ti y a tu amado un pedazo de felicidad)))
Discusión
Ya nadie hace pruebas hormonales a nadie sin indicaciones. Los médicos prescriben anticonceptivos en la primera cita, según las preferencias personales de los medicamentos, la experiencia personal y las conferencias médicas recientes.
Es posible que se requieran exámenes adicionales solo si tiene sobrepeso o bajo peso grave, acné muy severo, ciclo menstrual irregular o crecimiento excesivo de vello.
ninguno, las hormonas se seleccionan después de las pruebas. Un condón les ayudará.
Anticoncepción hormonal: cómo un médico selecciona las píldoras anticonceptivas. Medios anticonceptivos modernos (parte 1). Y no les creas a los médicos que esto se puede solucionar.
Discusión
Si las hormonas no te asustan, pero no estás satisfecho con la forma oral, entonces hay un anillo Nuvaring (se inserta allí) y se retira después de 3 semanas. Conveniente, menos efectos secundarios y sin riesgo de olvidarse de tomar una pastilla. También puedes instalar una espiral horizontal.
10/03/2017 17:46:22, Tetiaza40En años recientes anticonceptivos orales combinados ampliamente utilizado para prevenir concepciones no deseadas. Los anticonceptivos hormonales se consideran, con razón, uno de los medios más eficaces y fiables. Además, tiene un efecto positivo en el cuerpo femenino, fortaleciendo la salud reproductiva.
Para comprender el mecanismo de acción de tales anticonceptivos, es necesario recurrir a la fisiología del cuerpo de la mujer. Todos los cambios que se producen en él son cíclicos y se repiten tras un periodo de tiempo claro. El ciclo es el tiempo desde el primer día de la menstruación hasta que comienza el siguiente sangrado. El ciclo puede durar de 21 a 35 días, pero para la mayoría de las mujeres es de 28 días. La ovulación ocurre en la mitad del ciclo. En este momento, el ovario libera un óvulo maduro. Cuando se conecta con un espermatozoide se produce la concepción. Todos estos procesos están regulados y. Durante el ciclo, la proporción de estas hormonas sexuales cambia varias veces.
¿Cómo funcionan los AOC?
La acción de los anticonceptivos orales combinados se basa en el efecto de las hormonas sexuales en el cuerpo. Los anticonceptivos orales combinados (AOC para abreviar) consisten en análogos sintéticos de las hormonas estrógeno y progesterona. Dependiendo de la cantidad de ingredientes activos en el medicamento y su proporción, dichos medicamentos se dividen en fase única , bifásico Y tres fases drogas. Estos son los mejores anticonceptivos orales para las mujeres modernas, ya que pueden seleccionarse según las características individuales del cuerpo.
Los AOC trifásicos contienen una cantidad de hormonas lo más cercana posible a las fluctuaciones naturales de estrógeno y progesterona en el cuerpo de una mujer. En los anticonceptivos orales bifásicos, la proporción de hormonas sexuales cambia a la mitad, y esto ya tiene una cierta diferencia con los procesos naturales del cuerpo femenino. Pero al determinar qué remedio elegir, una mujer debe tener en cuenta que los anticonceptivos monofásicos son los que menos responden a los procesos naturales. Pero en general, todos los AOC afectan al organismo de la mujer de la misma manera, previniendo efectos no deseados.
Por lo tanto, al recomendar a una mujer que tome estos medicamentos, el médico presta especial atención a la tolerancia individual de dichos medicamentos. En algunos casos, el cuerpo, que normalmente acepta anticonceptivos combinados monofásicos, reacciona negativamente a los trifásicos. Pero, en general, los AOC modernos son percibidos tan positivamente por el cuerpo femenino que su uso está permitido desde el inicio de la vida sexual hasta la menstruación. Durante la menopausia, los anticonceptivos orales se pueden utilizar como tratamiento de reemplazo hormonal para prevenir cambios patológicos en el tejido óseo y cartilaginoso que se producen debido a la pérdida de calcio.
Los AOC tienen varias formas de influir en el organismo, lo que produce un efecto anticonceptivo. En primer lugar, bajo su influencia, se suprime la ovulación, por lo que el óvulo no madura y no ingresa a las trompas de Falopio. Además, las drogas de este tipo cambian la composición. secreción cervical
. En condiciones normales, esta secreción facilita la penetración de los espermatozoides en el útero y, debido a la influencia de los AOC, se convierte en una masa más espesa y viscosa. Como resultado, los espermatozoides no pueden penetrar en el interior y se vuelven prácticamente inviables una vez que llegan al cuello uterino. Además, al tomar estos anticonceptivos, la estructura de la mucosa uterina cambia notablemente: la mucosa se vuelve notablemente más delgada. En consecuencia, incluso si se produce el proceso de fertilización, el óvulo con el embrión no podrá adherirse a la pared del útero. Por tanto, el triple nivel de impacto de los AOC garantiza un alto nivel de protección contra concepciones no deseadas. Según información estadística, cuando se toman anticonceptivos orales por cada 100 mujeres se registran 0,1 embarazos.
Los anticonceptivos hormonales también son un agente profiláctico eficaz para la prevención de una serie de enfermedades ginecológicas. desequilibrio hormonal . Además, tomar estos medicamentos facilita la menstruación al reducir la cantidad de sangre liberada.
Tipos de AOC
Como se mencionó anteriormente, los anticonceptivos hormonales se dividen en varios tipos. Anticoncepción oral monofásica contiene la misma cantidad de análogos sintéticos de progesterona y estrógeno en todas las tabletas del paquete. Este tipo de AOC incluye medicamentos, , más silencioso , Ovidon , No ovolone , . Estos anticonceptivos son un método anticonceptivo adecuado para mujeres jóvenes nulíparas. La diferencia fundamental entre los medicamentos enumerados es la dosis de hormonas que contienen. Por tanto, una condición importante es la selección individual de dichos medios, que necesariamente tiene en cuenta la salud general de la mujer, la presencia de enfermedades y patologías crónicas y, finalmente, la posibilidad de adquirir anticonceptivos más caros.
Hablando de fármacos bifásicos, cabe señalar que esta categoría incluye menos fármacos. En la preparación Anteovín contenido Y . Los anticonceptivos bifásicos, además del efecto principal, ayudan a curar. acné , . El hecho es que estas dolencias a menudo son provocadas por niveles demasiado altos de andrógenos En el cuerpo, los anticonceptivos le permiten equilibrar el contenido de hormonas. Los expertos definen los AOC bifásicos como fármacos intermedios entre los monofásicos y los trifásicos.
La anticoncepción hormonal trifásica le permite simular el ciclo menstrual natural, porque el medicamento contiene hormonas en una proporción lo más cercana posible a la fisiológica. Este grupo incluye medicamentos. trinovum , . Estos medicamentos contienen hormonas en diferentes proporciones. Dichos medicamentos tienen un efecto positivo en el cuerpo en presencia de disfunción ovárica inicial y otras enfermedades. Los AOC trifásicos se recomiendan para mujeres mayores de 27 años.
¿Cómo tomar AOC?
Los anticonceptivos hormonales de los fabricantes modernos se producen en tabletas que contienen 21 o 28 tabletas. Para que a la mujer le resulte más fácil seguir el orden de toma del medicamento, las nuevas tabletas trifásicas y bifásicas tienen marcas especiales en el empaque en forma de flechas o días de la semana. La toma de AOC debe comenzar el primer día del ciclo menstrual, después del cual el medicamento debe tomarse todos los días. Los médicos recomiendan, si es posible, tomar pastillas al mismo tiempo. Las últimas investigaciones muestran que con un uso tan preciso de los AOC, las sustancias hormonales se absorben mejor. Si hay 21 comprimidos en el plato, el medicamento debe tomarse desde el primer día de la menstruación, después del cual hay un descanso de siete días. En los días en que no se toman pastillas, no es necesario el uso de otros métodos de protección, ya que se mantiene el efecto anticonceptivo. Si hay 28 comprimidos en el plato, el medicamento se toma de forma continua. Después de un año de tomar AOC, la mujer debe tomar un descanso de tres meses para que la función ovárica se recupere por completo y no se produzcan efectos secundarios no deseados. Hoy en día es necesario prevenir la concepción mediante otros métodos.
Una mujer que toma este tipo de pastillas debe tener claro que los AOC son estrictamente incompatibles con algunos medicamentos. Se trata de anticonvulsivos, varios preparados antibióticos y medicamentos para enfermedades pulmonares. Pero incluso si a una mujer se le prescribe un tratamiento con cualquier otro medicamento, debe informar a su médico sobre la posibilidad de tomar anticonceptivos orales.
¿Cómo elegir un AOC?
 Los anticonceptivos para mujeres, al igual que los anticonceptivos masculinos, deben elegirse después de sopesar cuidadosamente todos los pros y los contras individuales. Antes de comenzar a usar cualquier medicamento, es necesario consultar a un ginecólogo. Para seleccionar el AOC correcto, es necesario someterse a una serie de estudios. Entonces, inicialmente se realiza un examen ginecológico de rutina y se toma un frotis. Esto nos permite excluir una serie de enfermedades, incluidas las patologías oncológicas. Se realiza un examen de ultrasonido de los órganos pélvicos dos veces durante el ciclo menstrual. Se debe realizar una ecografía inmediatamente después de la menstruación y antes del inicio de la siguiente menstruación. Dicho estudio permitirá conocer el crecimiento y el estado de la mucosa uterina y las características de la ovulación. A la mujer también se le prescribe una consulta con un mamólogo y una ecografía de las glándulas mamarias. A veces también es necesario determinar el nivel de hormonas en la sangre del paciente.
Los anticonceptivos para mujeres, al igual que los anticonceptivos masculinos, deben elegirse después de sopesar cuidadosamente todos los pros y los contras individuales. Antes de comenzar a usar cualquier medicamento, es necesario consultar a un ginecólogo. Para seleccionar el AOC correcto, es necesario someterse a una serie de estudios. Entonces, inicialmente se realiza un examen ginecológico de rutina y se toma un frotis. Esto nos permite excluir una serie de enfermedades, incluidas las patologías oncológicas. Se realiza un examen de ultrasonido de los órganos pélvicos dos veces durante el ciclo menstrual. Se debe realizar una ecografía inmediatamente después de la menstruación y antes del inicio de la siguiente menstruación. Dicho estudio permitirá conocer el crecimiento y el estado de la mucosa uterina y las características de la ovulación. A la mujer también se le prescribe una consulta con un mamólogo y una ecografía de las glándulas mamarias. A veces también es necesario determinar el nivel de hormonas en la sangre del paciente.
Aproximadamente tres meses después de que una mujer comienza a tomar las pastillas con regularidad, debe visitar nuevamente al médico para controlar los efectos de las sustancias hormonales en el cuerpo.
En general, los anticonceptivos orales para mujeres tienen muchas ventajas visibles, incluido un alto nivel de confiabilidad, una rápida aparición del efecto, facilidad de uso y buena tolerancia corporal. Además, estos anticonceptivos femeninos proporcionan un nivel normal de reversibilidad, es decir, después de dejar de tomar dichas píldoras, una mujer puede quedar embarazada en 1 a 12 meses. Estas pastillas también son adecuadas para las niñas, ya que permiten regular el ciclo mensual, eliminar el dolor durante la menstruación, obtener un cierto efecto terapéutico para determinadas enfermedades y reducir la manifestación de procesos inflamatorios.
Los AOC reducen el riesgo de quiste , enfermedades oncológicas , tumores de mama benignos , y también le permitirá evitar La anemia por deficiencia de hierro . Su uso es aconsejable para mujeres que presentan niveles elevados de hormonas masculinas.
Debido a la inhibición de la ovulación, los comprimidos también protegen contra el desarrollo. En algunos casos, también ayudan a eliminar algunos de los factores desencadenantes. Por lo tanto, después de suspender el tratamiento con dichos medicamentos, es más probable que se produzca un embarazo.
Por cierto, los AOC monofásicos permiten, si es necesario, "retrasar" la siguiente menstruación. Para lograr este efecto, debe comenzar a tomar comprimidos del siguiente paquete de anticonceptivos monofásicos inmediatamente después de que finalice el anterior. Además, los AOC proporcionan anticoncepción de emergencia.
Defectos
Además de las ventajas descritas, estos anticonceptivos también tienen algunas desventajas. En primer lugar, existe la probabilidad de una disminución del efecto anticonceptivo en caso de interacción con ciertos medicamentos. A algunas mujeres les resulta bastante difícil garantizar la precisión y regularidad al tomar las pastillas. Al mismo tiempo, saltarse pastillas aumenta el riesgo de embarazo no deseado. Los efectos secundarios al tomar estos medicamentos pueden incluir: amenorrea , sangrado intermenstrual , disminución del deseo sexual , dolor de cabeza , cambios de humor , dolor en el pecho , aumento de peso , vomitar , náuseas . Sin embargo, todos los fenómenos anteriores suelen ocurrir en los primeros meses de tomar las pastillas y luego desaparecen inmediatamente después de que el cuerpo se ha adaptado completamente a los AOC.
Una desventaja importante al tomar medicamentos como anticonceptivos es la falta de protección durante las relaciones sexuales, tanto de como de enfermedades de transmisión sexual .
Contraindicaciones
 Existen varias contraindicaciones absolutas en las que los anticonceptivos orales no se utilizan categóricamente. Se trata de un embarazo o una sospecha de que ya se ha producido la concepción; el período posterior al parto, cuando la mujer está amamantando, o los primeros seis meses después del parto; enfermedades y tumores del hígado; tumores hipofisarios; enfermedades cardiovasculares; cáncer de mama; formas progresivas; una serie de trastornos mentales.
Existen varias contraindicaciones absolutas en las que los anticonceptivos orales no se utilizan categóricamente. Se trata de un embarazo o una sospecha de que ya se ha producido la concepción; el período posterior al parto, cuando la mujer está amamantando, o los primeros seis meses después del parto; enfermedades y tumores del hígado; tumores hipofisarios; enfermedades cardiovasculares; cáncer de mama; formas progresivas; una serie de trastornos mentales.
Las contraindicaciones relativas se definen como hipertensión , fumar activamente , tendencia a depresión . La toma de dichas píldoras anticonceptivas se suspende durante un mes antes de las operaciones quirúrgicas planificadas, así como antes de tomar ciertos medicamentos. En todos estos casos, se recomienda a las mujeres utilizar anticonceptivos no hormonales .
¿Qué hacer si una mujer no toma la pastilla a tiempo?
A pesar de que si se olvida una pastilla oportuna, el riesgo de concepción aumenta inmediatamente, una mujer en este caso no debe entrar en pánico. La píldora debe tomarse tan pronto como surja la oportunidad. Si se omite una dosis justo en los días de ovulación esperada, entonces la solución óptima sería utilizar un método anticonceptivo adicional hasta el día de la siguiente menstruación. Sin embargo, los AOC modernos actúan en el cuerpo de tal manera que saltarse una pastilla durante 12 horas no afecta el efecto anticonceptivo. Si olvida dos comprimidos, deberá tomar los dos comprimidos olvidados en la primera oportunidad y dos más al día siguiente. Es importante utilizar un método de protección adicional. Estos cambios pueden provocar la aparición de manchado, que se produce como consecuencia de altas concentraciones de hormonas. Al cabo de unos días, este efecto secundario desaparece.
Si olvidó tres o más comprimidos, debe cambiar a métodos anticonceptivos adicionales y comenzar a tomar AOC nuevamente desde el primer día de su período. Por lo tanto, antes de comenzar a tomar tales anticonceptivos, cada mujer debe analizar cuidadosamente si puede garantizar el uso regular del medicamento, ya que el uso irregular e indiscriminado de tales píldoras puede afectar negativamente la salud de la mujer.
57. Métodos anticonceptivos hormonales. Mecanismo de acción. Clasificación por composición y métodos de uso. Contraindicaciones. Complicaciones.
Clasificación de métodos anticonceptivos hormonales.
Anticonceptivos combinados de estrógeno-progestina:
Oral: Monofásico , bifásico , Tres fases
Parenterales: Anillo vaginal NovaRing, sistema anticonceptivo transdérmico Evra
Anticonceptivos puramente progestágenos:
Oral: Minipíldoras (Microlut, Exluton, Charozetta)
Parenterales: Implantes de levonorgestrel Normplant, Inyecciones de medroxiprogesterona, Sistema hormonal intrauterino con levonorgestrel Mirena
ANTICONCEPTIVOS ORALES COMBINADOS
Cada comprimido contiene estrógeno (etinilestradiol) y progestágeno (progestágenos sintéticos).
Mecanismo de acción anticonceptiva de los AOC:
●supresión de la ovulación; ●espesamiento del moco cervical;
●cambios en el endometrio que impiden la implantación.
Efecto anticonceptivo: componente progestágeno. Etinilestradiol - soportes
La proliferación del endometrio y asegura el control del ciclo (sin sangrado intermedio cuando se toman AOC), es necesario para reemplazar el estradiol endógeno, porque Cuando se toman AOC, no se produce crecimiento de folículos y no se produce estradiol en los ovarios.
efectos farmacológicos
Progestágenos sintéticos causar transformación secretora endometrio estimulado por estrógenos (proliferativo).
Tiene efectos antiandrogénicos y antimineralocorticoides.
Progestágenos. Según la gravedad de las propiedades androgénicas, los progestágenos se pueden dividir en:
●Progestágenos altamente androgénicos (noethisterona, linestrenol, etinodiol).
●Progestágenos con actividad androgénica moderada (norgestrel, levonorgestrel en dosis altas, 150-250 mcg/día).
●Progestágenos con androgenicidad mínima (levonorgestrel en dosis no superior a 125 mcg/día, incluido el trifásico), etinilestradiol + gestodeno, desogestrel, norgestimato, medroxiprogesterona).
Clínicamente, el efecto antiandrogénico conduce a una reducción de los síntomas dependientes de andrógenos: acné, seborrea e hirsutismo.
Efectos secundarios de los anticonceptivos orales combinados.
Más a menudo: en los primeros meses de tomar AOC (entre el 10% y el 40% de las mujeres)
Influencia excesiva de los estrógenos: dolor de cabeza, aumento de la presión arterial, irritabilidad, náuseas, vómitos, mareos, mastodinia, cloasma, deterioro de las venas varicosas, deterioro de la tolerancia a las lentes de contacto, aumento de peso.
Efecto estrogénico insuficiente: dolor de cabeza, depresión, irritabilidad, reducción del tamaño de las glándulas mamarias, disminución de la libido, sequedad vaginal, sangrado intermenstrual al inicio y mitad del ciclo, menstruación escasa.
Influencia excesiva de los progestágenos: dolor de cabeza, depresión, fatiga, acné, disminución de la libido, sequedad vaginal, empeoramiento de las varices, aumento de peso.
Efecto progestágeno insuficiente: menstruación abundante, sangrado intermenstrual en la segunda mitad del ciclo, retraso de la menstruación.
Las complicaciones graves son la trombosis y el tromboembolismo.
Contraindicaciones para el uso de anticonceptivos orales combinados.
●trombosis venosa profunda, embolia pulmonar (incluidos los antecedentes), ●enfermedad coronaria, accidente cerebrovascular; ●hipertensión arterial.
●una combinación de factores para el desarrollo de enfermedades cardiovasculares (edad mayor de 35 años, tabaquismo, diabetes, hipertensión); ●enfermedades del hígado; ● lactancia en las primeras 6 semanas después del nacimiento
●migraña con síntomas neurológicos focales;
●diabetes mellitus con angiopatía y/o duración de la enfermedad de más de 20 años;
●cáncer de mama, confirmado o sospechado;
●fumar más de 15 cigarrillos al día mayores de 35 años;●embarazo.
Restauración de la fertilidad
Después de dejar de tomar AOC, se restablece rápidamente el funcionamiento normal del sistema hipotálamo-pituitario-ovárico. Más del 85-90% de las mujeres pueden quedar embarazadas en el plazo de un año, lo que corresponde al nivel biológico de fertilidad.
Reglas para tomar anticonceptivos orales combinados.
Todos los AOC modernos se producen en paquetes de "calendario" diseñados para un ciclo de administración (21 tabletas, una por día). También hay envases de 28 comprimidos, en cuyo caso los últimos 7 comprimidos no contienen hormonas (“ficticio”). Las mujeres con amenorrea deben empezar a tomarlo en cualquier momento, siempre que se haya descartado de forma fiable el embarazo. Se requiere un método anticonceptivo adicional durante los primeros 7 días.
ANTICONCEPTIVOS ORALES QUE CONTIENEN SOLAMENTE PROGESTÁGENO (MINIPILOS) contienen sólo microdosis de progestágenos (300 a 500 mcg), que representa entre el 15 y el 30% de la dosis de progestágeno en las preparaciones combinadas de estrógeno y progestágeno.
Mecanismo:
●factor cervical ●factor uterino ●factor tubárico ●factor central.
Los principales medicamentos de esta clase incluyen Microlut©, Exluton©, Charozettau©. Tomar de forma continuada a la misma hora del día, a partir del 1er día del ciclo menstrual.
Después del parto, si una mujer está amamantando, el medicamento debe tomarse entre 6 y 8 semanas después del nacimiento del niño.
Contraindicaciones Lo mismo que cuando se recetan AOC.
Efectos secundarios:
●trastornos del ciclo menstrual; ●náuseas, vómitos; ●depresión; ●aumento del peso corporal;
●disminución de la libido; ●dolor de cabeza, mareos ●ingurgitación mamaria.
MEDICAMENTOS PARENTALES
Clasificación
●Inyecciones: medroxiprogesterona. ●Implantes: desogestrel.
●Sistema anticonceptivo transdérmico.
●Sistema hormonal intrauterino que secreta levonorgestrel (Mirena©).
●Anillo vaginal - etonogestrel + etinilestradiol (NovaRing©).
MEDICAMENTOS INYECTABLES (DROGAS DEPO)
Mecanismo de acción:
●supresión de la ovulación; ● espesamiento del moco cervical
●cambios en la estructura del endometrio, lo que complica la implantación;
●disminución de la actividad contráctil de las trompas de Falopio.
Ventajas de los anticonceptivos inyectables:
●acción prolongada; ●facilidad de uso;
●alta confiabilidad (sin errores de usuario).
Desventajas de los anticonceptivos inyectables:
●retraso en el restablecimiento de la fertilidad;
● imposibilidad de interrumpir la protección anticonceptiva en cualquier momento deseado por la paciente;
●la necesidad de visitas periódicas a la clínica para recibir inyecciones repetidas.
IMPLANTES SUBCUTÁNEOS (CÁPSULAS)
Mecanismo de acción: ●supresión de la ovulación ●efecto sobre el endometrio
●cambio en la consistencia del moco cervical
●sugieren la posibilidad de que el levonorgestrel influya en la actividad de las enzimas implicadas en el proceso de penetración de los espermatozoides en el óvulo.
SISTEMA ANTICONCEPTIVO TRANSDÉRMICO EURA
El sistema anticonceptivo transdérmico Evra es un anticonceptivo combinado de estrógeno y progestágeno. Evra es un parche fino de color beige; cada parche contiene 600 mcg de etinilestradiol y 6 mg de norelgestromina. 150 mcg de norelgestromina y 20 mcg de etinilestradiol ingresan a la circulación sistémica por día.
Durante un ciclo menstrual: 3 parches, cada uno durante 7 días. El parche debe reemplazarse el mismo día de la semana. Luego hay un descanso de 7 días, durante el cual se produce una reacción similar a la menstrual. El mecanismo es similar al de los AOC.
Ventajas del parche:
●facilidad de uso; ●liberación de dosis mínimas de hormonas;
●falta del efecto del paso primario a través del hígado y el tracto gastrointestinal;
●rápida restauración de la fertilidad después de la abstinencia;
●posibilidad de uso en mujeres de diferentes edades;
●posibilidad de uso independiente (sin la participación de personal médico);
●pequeño número de efectos secundarios.
Desventajas del parche:
●a veces el parche puede desprenderse, puede lavarse con agua, etc.;
●si la mujer no nota la pérdida del parche dentro de las 48 horas siguientes, puede producirse un embarazo;
●número limitado de áreas del cuerpo a las que se puede aplicar el parche;
●posibilidad de reacciones adversas locales.
DIU QUE CONTIENEN HORMONAS
Mirena es un sistema liberador de levonorgestrel que combina una alta eficacia anticonceptiva y las propiedades terapéuticas de los anticonceptivos hormonales (AOC e implantes subcutáneos). La vida útil de Mirena es de 5 años.
Mecanismo de acción - una combinación de los mecanismos de acción del DIU y el levonorgestrel, por lo que:
●se suprime la actividad funcional del endometrio: se inhibe la proliferación endometrial, se desarrolla atrofia de las glándulas endometriales, transformación pseudodecidual del estroma y cambios vasculares que impiden la implantación;
●Disminuye la motilidad de los espermatozoides en la cavidad uterina y las trompas de Falopio.
Ventajas del método:
●efecto anticonceptivo confiable; ●alta seguridad;
●reversibilidad del efecto anticonceptivo (la fertilidad se restablece después de 6 a 24 meses);●falta de conexión con las relaciones sexuales y necesidad de autocontrol;
●reducción de la pérdida de sangre menstrual (en 82-96% de los pacientes);
●efecto terapéutico para la menorragia idiopática;
●posibilidad de uso para MM pequeños.
Contraindicaciones para el uso de Mirena. © :
●tromboflebitis aguda o afecciones tromboembólicas;●cáncer de mama;
●hepatitis aguda;●cirrosis hepática grave, tumores hepáticos;
●cardiopatía isquémica; ●contraindicaciones generales para el uso de DIU.
Efectos secundarios y complicaciones al usar Mirena. ©:
●durante los primeros 3 a 4 meses - efectos sistémicos - cambios de humor, dolor de cabeza, mastalgia, náuseas, acné; ●posible desarrollo de quistes ováricos funcionales
●posibles trastornos del ciclo menstrual: ♦sangrado uterino acíclico
♦ se desarrollan oligo y amenorrea en el 20% de los casos.
ANILLO ANTICONCEPTIVO VAGINAL QUE CONTIENE HORMONAS NOVARING Se utiliza la vía vaginal de administración hormonal.
Cada día se liberan del anillo 15 mcg de etinilestradiol y 120 mcg de etonogestrel, que son el metabolito activo del desogestrel.
La vía de administración vaginal le permite lograr importantes ventajas: niveles hormonales estables; falta de paso primario a través del hígado y el tracto gastrointestinal.
mecanismo de acción - supresión de la ovulación. Además, provoca un aumento de la viscosidad del moco cervical.
Cada anillo está diseñado para usarse durante un ciclo menstrual. La mujer lo inserta y lo retira ella misma, lo inserta del 1º al 5º día del ciclo menstrual, durante 3 semanas en la vagina, luego lo retira y toma un descanso de 7 días, luego el siguiente anillo. Durante los primeros 7 días de uso del anillo vaginal se debe utilizar preservativo. Reacciones adversas y contraindicaciones. similar a los AOC y los sistemas transdérmicos.
ANTICONCEPCIÓN DE EMERGENCIA
un método para prevenir el embarazo después de una relación sexual sin protección.
Mecanismo - supresión o retraso de la ovulación, interrupción del proceso de fertilización, transporte de óvulos e implantación de blastocistos.
El efecto es posible cuando se usa dentro de las primeras 24 a 72 horas después de una relación sexual sin protección.
Actualmente se utiliza para la anticoncepción de emergencia:
●OK; ●progestágenos; ●VMC que contiene cobre.
MÉTODO USPE
Dos dosis de 100 mcg de etinilestradiol y 0,5 mg de levonorgestrel. La primera dosis debe tomarse dentro de las 72 horas posteriores a la relación sexual sin protección. La segunda: 12 horas después de la primera dosis.
Como anticoncepción de emergencia, se pueden utilizar casi todos los anticonceptivos modernos. COCINAR en dosis adecuadas: 8 comprimidos de AOC en dosis baja (que contienen 30-35 mcg de etinilestradiol), tomados en dos dosis con un intervalo de 12 horas, o 4 comprimidos de AOC en dosis alta (que contienen 50 mcg de etinilestradiol), También se toma en dos dosis con un intervalo de 12 horas.
Contraindicaciones- embarazo, así como condiciones en las que los estrógenos están contraindicados (antecedentes de tromboembolismo, enfermedad hepática grave, hemorragia de etiología desconocida, cáncer de mama y de endometrio).
Efectos secundarios : náuseas (51%), vómitos (19%), mastalgia, sangrado.
ANTICONCEPCIÓN DE EMERGENCIA CON PROGESTÁGENOS utilizan el medicamento postinor©, que contiene 0,75 mg de levonorgestrel en un comprimido, y escapelle©, que contiene 1,5 mg de levonorgestrel en un comprimido.
Use 2 tabletas de Postinor©: la primera tableta dentro de las 48 horas posteriores a la relación sexual sin protección, la segunda, después de 12 horas de Escapelle©, una vez a más tardar 72 horas después de la relación sexual sin protección.
ANTICONCEPCIÓN DE EMERGENCIA MEDIANTE DISPOSITIVOS INTRAUTERINOS QUE CONTIENEN COBRE
Para ello, se inserta un DIU en el útero dentro de los 5 días posteriores a la relación sexual sin protección. Este método no está indicado para mujeres nulíparas, así como para pacientes con alto riesgo de desarrollar enfermedades inflamatorias de los órganos genitales, principalmente ITS, cuyo mayor riesgo ocurre cuando hay una gran cantidad de parejas sexuales y relaciones sexuales casuales.
Queridos amigos, ¡hola!
¿Por qué hay tantos de ellos? O mejor dicho, ¿POR QUÉ? ¿Era realmente imposible liberar 3 o 4 medicamentos y detenerse allí?
¿Por qué engañar a las mujeres, a los obstetras-ginecólogos y, por supuesto, a los habitantes de las primeras ciudades, que se ven obligados a responder a la eterna pregunta de los clientes "cuál es mejor"?
Además, a menudo ellos, en el sentido de compradores, quieren saber todo "aquí y ahora", y categóricamente no quieren ir al médico para que les recete un remedio para la mujer "".
Pero tendrás que... Sabes mejor que yo cuántas contraindicaciones están indicadas en las instrucciones de los anticonceptivos hormonales y cuántos efectos secundarios pueden provocar.
Intentemos comprender la abundancia de píldoras hormonales que dejan a la cigüeña casi sin posibilidades de traer un bebé humano en su pico a la pareja.
¡Pero este artículo no está destinado a que usted elija una hormona por su cuenta!
Siempre, cuando empiezo a hablar de medicamentos recetados, me temo que usted utilizará esta información a su manera y los recomendará a diestra y siniestra, como lamentablemente sucede.
Al comenzar esta conversación, me propuse cuatro objetivos:
- Estructurar información sobre anticonceptivos hormonales para usted.
- Muestre sus diferencias entre sí.
- Analice los principios por los cuales los médicos recomiendan tal o cual remedio.
- Para asustarte a ti, así como a quienes leerán estas líneas. Porque creo que en este asunto es mejor estar demasiado seguro que poco seguro. 🙂
Y de nuevo sobre el ciclo menstrual.
Ya hemos hablado del aparato reproductor femenino y del ciclo menstrual.
Antes de comenzar a analizar los anticonceptivos hormonales, les recordaré una historia que sucede en el cuerpo de una mujer todos los meses.
El hipotálamo y la glándula pituitaria controlan el ciclo menstrual.
Todo comienza cuando el hipotálamo le ordena a la glándula pituitaria que libere la hormona folículo estimulante en la sangre.
Bajo su estricta guía, varios folículos con óvulos en su interior comienzan a crecer y madurar en los ovarios, sintetizando los estrógenos, necesarios para su maduración. Después de un tiempo, uno de los folículos avanza en su desarrollo, mientras que los demás se resuelven.
Mientras tanto, en el útero, bajo la influencia de los estrógenos, comienza la preparación de una “almohada” para el óvulo fecundado, de modo que allí se sienta cálido, acogedor y bien alimentado. La mucosa uterina se espesa.
En promedio, después de 2 semanas desde el inicio del ciclo, el nivel de estrógeno alcanza su máximo y el óvulo alcanza su “mayoría de edad”. La "señal" para su salida de su nido nativo es la liberación de la hormona luteinizante por la glándula pituitaria (en respuesta a un aumento en los niveles de estrógeno). El folículo estalla, el óvulo se libera (esto se llama ovulación), ingresa a las trompas de Falopio y llega a la cavidad uterina.
Y en lugar del folículo reventado, se forma un cuerpo lúteo, que produce progesterona.
La progesterona participa con entusiasmo en el proceso de preparación del útero para recibir un óvulo fertilizado. Afloja el endometrio, se podría decir, “esponja el lecho de plumas” de los recién casados (si se produce un encuentro fatídico), reduce el tono del útero para preservarlo, cambia las propiedades del moco cervical para prevenir infecciones y prepara la mama. glándulas para un posible embarazo.
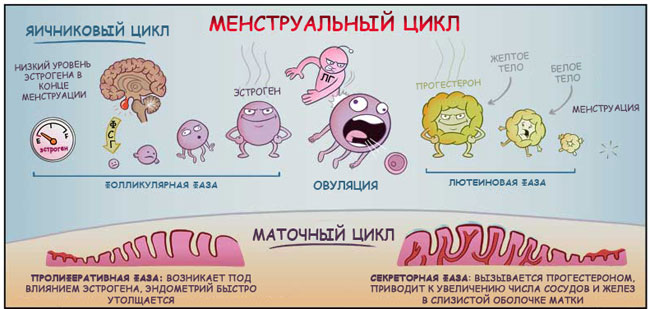
Si no se produce la fertilización, el nivel de progesterona desciende y la capa funcional demasiado grande del endometrio se rechaza por considerarla innecesaria. Esta es la menstruación.
El nivel máximo de estrógeno se produce durante el período de ovulación y de progesterona, aproximadamente entre el día 22 y 23 del ciclo.
Anticoncepción hormonal para diferentes públicos objetivo
Dividí todos los medicamentos anticonceptivos hormonales en 3 grupos:
Los dos primeros grupos están destinados a quienes tienen una vida sexual regular con una sola pareja, ya que no protegen contra las infecciones de transmisión sexual, por las que son famosas las relaciones casuales. Es cierto que la vida con una pareja no siempre te salva de ellos, pero asumiremos que todos son fieles el uno al otro, como los cisnes, y ninguno de los dos camina ni hacia la izquierda ni hacia la derecha, ni en diagonal, ni en círculo.
al grupo "para los responsables"(según mi clasificación) incluye medicamentos que deben tomarse todos los días y preferiblemente a la misma hora.
Éstas incluyen:
- Anticonceptivos orales combinados. Contienen una COMBINACIÓN de estrógenos y gestágenos, simulando el ciclo menstrual. De ahí el nombre.
- Minibebidas. Este es el nombre que se les da a los productos que contienen únicamente gestágenos.
De acuerdo, no todas las mujeres (debido a su memoria de niña) podrán tragar pastillas todos los días, e incluso a la misma hora, a menudo durante varios años.
En grupo “para ocupado o “feliz” Hay medicamentos que no es necesario tomar todos los días, por lo que se reduce el riesgo de omitir una pastilla anticonceptiva.
“Feliz” porque, como decía el clásico, “la gente feliz no mira el reloj”.
Aquellos que están muy ocupados, abrumados por sus problemas más allá del techo, pueden recordar las pastillas después de unos días, o incluso solo en ausencia de días rojos en el calendario. Por lo tanto, lo óptimo para ellos es algo que se pegan, se insertan, se inyectan y se olvidan durante unos días/meses/años.
Las drogas de este grupo son especialmente convenientes para conductores, asistentes de vuelo, para quienes viajan constantemente en viajes de negocios, giras, competiciones y al mismo tiempo, como dije, logran tener una vida sexual regular.
Tiene 5 subgrupos:
- Sistema terapéutico transdérmico Evra.
- Anillo vaginal NuvaRing.
- Dispositivos intrauterinos.
- Implantes anticonceptivos.
- Inyecciones anticonceptivas.
al grupo "Para los irresponsables" Coloqué Anticoncepción de emergencia. Perdón si ofendí a alguien.
Por regla general, los toman aquellos que buscan una felicidad sobrenatural, a quienes les gusta "relajarse" en días festivos y fines de semana, que pierden los restos de su cordura cuando escuchan en sus oídos con un suspiro: "Cariño, tener sexo con un condón es como oler una rosa en una máscara de gas”, y espera un “tal vez”.
total resultó total 8 subgrupos, que analizaremos en orden.
Anticonceptivos orales combinados
Los anticonceptivos orales combinados (AOC) fueron inventados por hombres en la década de 1960. Se trataba del químico Carl Djerassi, los farmacólogos Gregory Pincus y John Rock. Y el primer anticonceptivo oral se llamó Enovid.
Lo que los impulsó a este invento, la historia, por supuesto, guarda silencio. Quizás los impulsó el deseo de salvar a sus seres queridos de frecuentes “dolores de cabeza”.
El primer anticonceptivo contenía solo dosis de estrógeno y gestágeno para caballos, por lo que, en el contexto de su uso, las mujeres comenzaron a crecer en los lugares equivocados, apareció acné en el cuerpo y algunas incluso murieron de un ataque cardíaco o un derrame cerebral.
Todas las investigaciones posteriores tuvieron como objetivo mejorar la seguridad de los anticonceptivos orales y reducir la cantidad de efectos secundarios. Las dosis de estrógeno y gestágeno se redujeron gradualmente. Pero es importante no cruzar la línea cuando el efecto anticonceptivo está en riesgo.
Este proceso continúa hasta el día de hoy, ya que aún no se ha inventado el AOC ideal, aunque se han logrado avances colosales en esta dirección.
Es posible que haya oído hablar del Índice Pearl. Esta es la tasa de fracaso, que muestra el número de embarazos por cada 100 mujeres que utilizan un método anticonceptivo particular.
Para que lo entiendas: para los AOC modernos es menos de uno, mientras que para los condones es 10, para los espermicidas y los amantes del coito interrumpido: 20.
¿Cómo funcionan los anticonceptivos orales combinados?
- Dado que hay estrógenos en el cuerpo (que provienen del exterior), el hipotálamo comprende que "todo está en calma en Bagdad" y no le da la orden a la glándula pituitaria de producir la hormona folículo estimulante.
- Como no se produce la hormona estimulante del folículo, los folículos de los ovarios están medio dormidos, no producen estrógeno y, si crecen, lo hacen con mucha lentitud y de mala gana. Por tanto, el óvulo no madura.
- Si el óvulo no puede alcanzar la "mayoría de edad", se le priva de la oportunidad de abandonar el hogar paterno e ir en busca de un alma gemela. No hay ovulación.
- Dado que los niveles de estrógeno no aumentan, no se libera la hormona luteinizante, no se forma el cuerpo lúteo y no se produce progesterona. ¿Por qué es necesario? Al fin y al cabo, viene de fuera.
- Esta misma progesterona “extraña” espesa el moco producido por las glándulas del cuello uterino y, por muy rápidos que sean los espermatozoides, no pueden penetrar en el útero.
- Hay otro nivel de protección: dado que en el sistema reproductivo de una mujer, mientras toma AOC, no sucede lo que debería estar sucediendo, el útero no puede preparar un "colchón" para recibir un óvulo fertilizado. La capa funcional del endometrio crece bastante. Luego saldrá en forma de sangrado parecido a la menstruación. E incluso si, por algún milagro, el óvulo madura a pesar de todos sus enemigos, sale del folículo y el esperma supera todos los obstáculos y se fusionan en un ataque de pasión, entonces el óvulo fertilizado no podrá asentarse. en el revestimiento del útero.
¿Así que lo que ocurre?
Resulta que cuando un AOC ingresa al cuerpo, los estrógenos y gestágenos que vienen en su composición le indican al hipotálamo que todo está bien en el cuerpo, hay suficientes hormonas necesarias, todos están felices y tranquilos, en general, ¡TODOS DUERMEN!
Y comienza un reino de sueño en el sistema reproductor femenino...
Entonces, la AOC es una anestesia profunda para el hipotálamo, la glándula pituitaria y los ovarios. Engaño de la naturaleza. Todo el mundo duerme tranquilamente, ronca y hace tímidos intentos de rehabilitarse sólo en los raros días de intervalo sin hormonas.
Anticoncepción hormonal: secretos de las prescripciones médicas.
Para ser honesto, hasta que profundicé en este tema, pensé que para seleccionar un anticonceptivo, una mujer necesita ser examinada cuidadosamente para detectar el estado hormonal, la presencia de tumores malignos, la condición, el sistema de coagulación, etc.
¡Resulta que no hay nada de eso!
El obstetra-ginecólogo interroga detalladamente a la mujer para determinar sus problemas de salud, su estilo de vida, su disposición y su capacidad para tomar pastillas a diario.
El médico se entera:
- ¿La mujer está amamantando a su bebé?
- ¿Cuánto tiempo ha pasado desde su último nacimiento?
- ¿Existe una masa en la glándula mamaria de origen desconocido?
- ¿Hay algún daño en las válvulas cardíacas?
- ¿Ocurren migrañas? ¿Con o sin aura?
- ¿Si hay un? Si es así, ¿se compensa o no?
- ¿Ha tenido un ataque cardíaco o un derrame cerebral en el pasado, o tiene alguna enfermedad cardíaca isquémica?
- ¿Existe algún problema grave con el hígado y las vías biliares?
- ¿Ha tenido tromboflebitis o embolia pulmonar en el pasado?
- ¿Está planeando una operación quirúrgica importante en un futuro próximo, que de por sí aumenta drásticamente el riesgo de trombosis y embolia pulmonar?
Con mucho cariño para ti, Marina Kuznetsova
El problema de la protección contra embarazos no deseados es muy relevante. Según las estadísticas, más de la mitad de todas las concepciones no son planificadas. Esta situación a veces puede dar como resultado el nacimiento de un niño sano, pero más a menudo va seguida de una interrupción artificial del embarazo u otros resultados indeseables. El caso decide mucho. Sin embargo, en el mundo moderno no se debe confiar en el destino en materia de prolongación de la familia. La industria farmacéutica produce diferentes tipos de anticonceptivos que tienen varios mecanismos de acción y una eficacia bastante alta. El lugar principal pertenece a las drogas hormonales.
Las píldoras, implantes, inyectables y sistemas de liberación transdérmica tienen la mayor capacidad para prevenir la ovulación, la fertilización de un óvulo maduro y su implantación. Todo esto hace que un embarazo no deseado sea casi imposible. Los comprimidos más utilizados son los anticonceptivos hormonales, llamados popularmente “píldoras anticonceptivas”. La elección de esta forma farmacéutica está asociada con preferencias tradicionales, amplia disponibilidad y facilidad de uso.
Anticonceptivos orales combinados
Los anticonceptivos orales combinados (AOC), tan apreciados por los ginecólogos, son píldoras para prevenir embarazos no deseados que incluyen dos componentes hormonales activos (estrógenos y gestágenos). La introducción de las píldoras anticonceptivas en los años 60 del siglo XX provocó profundos cambios sociales en la sociedad. De hecho, por primera vez una mujer pudo tener una vida sexual activa sin peligro de un embarazo no deseado y planificar el nacimiento de sus hijos. Los historiadores consideran que la llegada de los AOC es responsable de la revolución sexual en el mundo occidental. ¿Qué son estas pastillas? ¿Cómo han cambiado en las últimas décadas?
Mecanismo de acción de las pastillas anticonceptivas.
El mecanismo de acción de los AOC se realiza a nivel de receptores celulares. Los estrógenos y gestágenos en tabletas bloquean los receptores en los órganos del sistema reproductor femenino.
Como resultado de esto, en primer lugar, se inhibe la ovulación. El crecimiento y la maduración de los óvulos se suprimen debido a una disminución en la concentración y el ritmo normal de secreción de las hormonas pituitarias: luteinizantes y estimulantes del folículo.
Las pastillas anticonceptivas también afectan el revestimiento interno del útero. En él se produce una “regresión glandular”. Esto significa que el endometrio prácticamente se atrofia y si de repente el óvulo aún logra madurar y es fecundado, será imposible que pueda implantarse en el útero.
Otro efecto importante de los AOC es un cambio en la estructura del moco en el cuello uterino. La viscosidad de esta secreción aumenta y, de hecho, se bloquea la entrada de los espermatozoides a la cavidad uterina.
En cuarto lugar, las píldoras anticonceptivas también afectan los anexos del útero, las trompas de Falopio. Su actividad contráctil disminuye, lo que significa que el movimiento del óvulo a lo largo de ellos se vuelve casi imposible.
El efecto anticonceptivo de los AOC está asociado en gran medida con la inhibición de la ovulación (maduración del óvulo). Las píldoras crean un ciclo artificial en el cuerpo de la mujer, suprimiendo el ciclo menstrual normal. La fisiología del sistema reproductivo se basa en el principio de "retroalimentación". Es decir, la glándula pituitaria produce hormonas trópicas (en este caso, hormonas estimulantes del folículo) en respuesta a una disminución en el nivel de hormonas en los órganos diana (en este caso, estrógenos y gestágenos en los ovarios). Si una cantidad suficientemente grande de estrógenos y gestágenos ingresa al cuerpo de una mujer desde el exterior, entonces dejan de producirse hormonas trópicas en la glándula pituitaria. Esto conduce a una falta de crecimiento y desarrollo de los óvulos en los ovarios.
El nivel de hormonas en la sangre cuando se toman AOC es bastante individual. Las cifras específicas dependen del peso de la mujer, el porcentaje de tejido adiposo en su cuerpo y el nivel de globulina transportadora de sexo en la sangre. Los estudios de progesterona y estrógeno se consideran inapropiados mientras se toman pastillas. Teóricamente, la concentración de estrógenos y gestágenos después de tomar AOC en dosis altas es comparable al trasfondo hormonal del embarazo. Cuando se toman medicamentos en dosis bajas y microdosis, estos niveles son más bajos que durante el embarazo, pero más altos que en el ciclo menstrual normal.
Tipos de anticonceptivos orales combinados
Los AOC se dividen en grupos según la concentración de hormonas y la división en fases.
Como estrógenos Los comprimidos suelen contener estradiol. Actualmente se utiliza etinilestradiol. En cuanto a las concentraciones de estrógenos, a lo largo de cinco décadas de uso de AOC, han disminuido progresivamente. En 1960, el estradiol era de 150 mcg por tableta. Actualmente, su dosis es mucho menor y puede llegar a ser de 15 a 20 mcg. Los comprimidos se dividen en dosis alta (más de 35 mcg), dosis baja (30-35 mcg) y microdosis (menos de 30 mcg).
Los efectos negativos de grandes dosis de estrógeno (más de 50 mcg por día) hicieron que el uso de AOC de primera generación fuera bastante peligroso para varias mujeres. Se considera que las complicaciones más graves son los trastornos del sistema de coagulación sanguínea: trombosis y embolia. Es mucho menos probable que las píldoras anticonceptivas modernas de dosis baja y microdosis causen tales complicaciones. Sin embargo, las alteraciones del sistema hemostático son una contraindicación para el uso incluso de los AOC modernos.
Como gestágenos Se utilizan derivados sintéticos de norsteroides y progesterona. La dosis de gestágenos también disminuyó gradualmente desde los años 60 hasta la actualidad (de 9,85 a 0,15-0,075 mg).
La primera generación de norsteroides gestágenos: noretinodrel, linesterenol, norgesterel, diacetato de etinodiol, norgestimato, norgestrel.
Progesterona de primera generación: acetato de medroxiprogesterona, acetato de ciproterona, acetato de clormadinona. La mejora de este componente de los AOC siguió el camino de reducir los efectos glucocorticoides y androgénicos no deseados.
Derivados modernos del norsteroilo– estos son levonorgestrel, desogestrel, gestodeno, norgestimato. El nuevo gestágeno drospirenona es un derivado de la espirolactona.
Los gestágenos antiguos aumentan las propiedades aterogénicas de la sangre y pueden contribuir al desarrollo de hipertensión arterial, disminución de la tolerancia a la glucosa, retención de líquidos, aparición de seborrea e hirsutismo. Los gestágenos modernos no afectan el metabolismo (lípidos, glucosa).
El acetato de ciproterona y la drospirenona tienen un efecto antiandrogénico. Se pueden utilizar para tratar el hirsutismo, el acné, la seborrea y la caída del cabello. Los AOC con estos componentes son Diane-35 (35 mcg de etinilestradiol y 2 mg de acetato de ciproterona) y Yarina (30 mcg de etinilestradiol y 3 mg de drospirenona), Jess (20 mcg de etinilestradiol y 3 mg de drospirenona). Otros gestágenos modernos en combinación con estrógenos también tienen un efecto positivo en el estado de la piel y el cabello de la mujer. Estos medicamentos son Femoden, Marvelon, Regulon, Silest, Janine, Mercilon, Logest, Novinet, Mirelle, Lindinet, Tri-Mercy.
La drospirenona ayuda a reducir la retención de líquidos en el cuerpo.. Yarina y Jess se utilizan con éxito para tratar el síndrome premenstrual, ya que es causado principalmente por una inflamación oculta del tejido.
Las tabletas de AOC se dividen en tres tipos: monofásicas, bifásicas y trifásicas. Esta clasificación se basa en la concentración de sustancias en las tabletas.
EN pastillas anticonceptivas monofásicas la dosis de componentes es constante. En los AOC bifásicos y trifásicos se intenta imitar el ciclo menstrual normal de una mujer: sus fases folicular y lútea. En el ciclo natural de la mujer después de la ovulación, el nivel de gestágenos en sangre aumenta considerablemente.
EN AOC bifásicos los primeros 11 comprimidos contienen estrógenos y gestágenos en una proporción de 1:1, los 10 siguientes, 1:2,5. Un ejemplo es Anteovin (etinilestradiol 50 mcg y levonorgestrel 0,05 mg-0,125 mg). La alta dosis de estrógeno hace que estos medicamentos sean poco atractivos.
Pastillas anticonceptivas trifasicas se utilizan con mayor frecuencia. Las fases pueden tener diferente número de comprimidos. En Tri-Mercy, cada fase es de 7 días (etinilestradiol 35-30-30 mcg y desogestrel 0,05-0,1-0,15 mg). Ejemplos de AOC trifásicos también son Triquilar, Tri-regol, Triziston.
Los AOC más comunes son monofásicos. No imitan el ciclo menstrual natural, pero suprimen consistentemente la ovulación con un requerimiento de estrógeno relativamente pequeño.
Ejemplos de AOC monofásicos en dosis altas– Ovidon, no Ovlon; dosis baja– Rigevidon, Microgynon, Miniziston, Femoden, Marvelon, Regulon, Silest, Diane-35, Janine, Yarina; microdosificado- Mercilon, Logest, Novinet, Mirelle, Lindinet, Jess.
Elegir pastillas anticonceptivas
El médico decide qué AOC se recetarán. Elegir pastillas usted mismo es peligroso para su salud. Los efectos secundarios de los medicamentos y las contraindicaciones para su uso solo pueden ser evaluados por un ginecólogo durante una consulta personal y después de un examen adecuado.
Los medicamentos modernos se consideran óptimos en la actualidad: dosis bajas y microdosis que contienen entre 20 y 30 mcg de etinilestradiol y gestágenos modernos.
Se recomiendan AOC trifásicos en dosis bajas (Tri-Mercy) para mujeres jóvenes sin hijos. A las adolescentes con acné y seborrea se les puede recetar este medicamento en particular; su efecto sobre la glándula pituitaria y toda la actividad funcional del sistema reproductivo es mínimo, lo cual es especialmente importante a una edad temprana y antes del primer nacimiento. También es aceptable utilizar AOC en microdosis en niñas antes del parto (etinilestradiol 15-20 mcg).
Para las mujeres que han dado a luz, se pueden recomendar AOC monofásicos. Se eligen en función de la situación clínica.
Para los síntomas de aumento de andrógenos (acné, seborrea, hirsutismo), se prescriben Diana-35, Yarina, Jess.
Para los síntomas del síndrome premenstrual, elija un AOC con drospirenona (Yarina, Jess).
Para la diabetes mellitus, solo se permiten AOC en dosis bajas y en microdosis. Se debe dar preferencia a los comprimidos microdosificados monofásicos (Mersilon, Logest, Novinet, Mirelle, Lindinet, Jess).
En presencia de secreción sanguinolenta (ovulatoria) intermenstrual, se eligen anticonceptivos monofásicos: los primeros 2-3 ciclos son de dosis alta (Non-Ovlon, etc.) y luego de dosis baja (Regulon, Rigibidon, etc.)
Para los quistes ováricos funcionales, se seleccionan píldoras anticonceptivas en microdosis (Logest, Lindinet, Jess) durante 21 días con un descanso de 7 días por un período de al menos 6 meses.
En caso de erosión cervical, se realiza un examen exhaustivo del defecto en la membrana mucosa. La terapia hormonal se lleva a cabo cuando se detecta ectopia del epitelio columnar de naturaleza deshormonal utilizando AOC micro y de dosis única de dosis baja. Algunos ginecólogos prefieren medicamentos trifásicos.
La mastopatía en una mujer menor de 45 años antes del primer parto y la lactancia debe ser un motivo para abstenerse del uso prolongado (más de 5 años) de AOC. Las tabletas modernas de dosis baja y microdosis se consideran un agente profiláctico para la prevención de la mastopatía fibroquística.
Antes de que el médico seleccione un AOC, debe someterse a un examen adecuado. Lo más probable es que se requiera colposcopia y examen citológico del endocérvix, el cuello uterino, un examen de ultrasonido de los órganos pélvicos y las glándulas mamarias. A las mujeres mayores de 35 años se les prescribe además un análisis de sangre para el espectro lipídico (colesterol y sus fracciones, triglicéridos), análisis del sistema hemostático (protrombina, fibrinógeno, plasmina, antitrombina III), hemoglobina glicosilada o prueba de tolerancia oral a la glucosa, ecografía. examen del hígado y la vesícula biliar. El examen debe repetirse anualmente.
Contraindicaciones para tomar pastillas anticonceptivas.
Los AOC están absolutamente contraindicados para mujeres con tromboflebitis, tromboembolismo, enfermedades vasculares del cerebro, ataque cardíaco, accidente cerebrovascular antes y actualmente. La enfermedad hepática grave, la enfermedad renal con función alterada y la insuficiencia cardiovascular grave también se consideran una contraindicación absoluta para el uso de AOC. Las píldoras anticonceptivas no están permitidas para madres que amamantan.
El uso de AOC es indeseable para migrañas, epilepsia, úlceras gástricas, hipertensión, complicaciones durante un embarazo anterior como diabetes o ictericia.
A veces pueden surgir situaciones en las que sea necesario suspender inmediatamente los AOC. Estos incluyen: aumento de la presión arterial, alteraciones visuales repentinas, aumento de peso significativo, cirugía planificada, un largo período de inactividad (por ejemplo, debido a una lesión).
Efectos secundarios de los anticonceptivos orales combinados.
Los AOC microdosificados rara vez provocan fatiga, aumento de peso, aumento del apetito o disminución de la libido. Con comprimidos en dosis altas, estos fenómenos pueden ser bastante pronunciados. Náuseas, sensibilidad de las glándulas mamarias, sangrado intermenstrual pueden ocurrir dentro de 2 a 3 meses desde el inicio de la toma de las píldoras y estas NO son indicaciones para suspender el medicamento.
Un médico debería recomendar cambiar a otros AOC. El sangrado intermenstrual provoca una transferencia a píldoras anticonceptivas de dosis más altas. La aparición de síntomas de retención de líquidos en el organismo hace que se prefieran los AOC con drospirenona como gestágeno (Jess, Yarina).
En mujeres con un ciclo inicialmente irregular, el uso prolongado (más de 2-3 años) de AOC puede provocar el desarrollo de amenorrea. El sangrado similar al menstrual desaparece y, tras la interrupción de los AOC, el ciclo no se recupera por sí solo. Esto se asocia con el síndrome de hiperinhibición ovárica debido a una disfunción de la glándula pituitaria. En este caso, es necesario tratamiento.
Los datos modernos sobre el uso de AOC en dosis bajas y microdosis demuestran su seguridad en relación con el desarrollo de la oncología del sistema reproductivo. No existe una respuesta definitiva a la pregunta sobre el efecto de las píldoras anticonceptivas sobre el riesgo de cáncer de mama. Lo más probable es que, después de los 45 años, el riesgo de cáncer de mama al tomar AOC no sea mayor que con otros tipos de anticonceptivos.
Al tomar AOC, la incidencia de cáncer de endometrio se reduce en un 50%. La incidencia de tumores epiteliales malignos de ovario se reduce al menos en un 40% (hasta un 80% cuando se toma durante más de 5 años). En mujeres con un equilibrio hormonal inicialmente alterado, el papel preventivo de los AOC es mayor.
¿Cómo tomar tabletas de AOC?
Un paquete de comprimidos para un mes contiene 21 (24) comprimidos activos, es decir, AOC con hormonas. Algunos de los medicamentos también incluyen placebos: "tabletas vacías" que no contienen hormonas, pero que se incluyen para facilitar su administración. Los AOC monofásicos (21 comprimidos) se toman del día 5 al 25 o del día 1 al 21 del ciclo. Los comprimidos multifase deben tomarse desde el día 1 del ciclo. Luego tómate un descanso de 7 días. Si los AOC contienen un placebo, los comprimidos se toman sin interrupción.
Los comprimidos se toman al mismo tiempo con un poco de agua. Si el retraso en la toma del medicamento es inferior a 12 horas, el efecto anticonceptivo no se reduce. La mujer debe tomar la pastilla olvidada lo antes posible y la siguiente a la hora habitual.
Si el retraso en la toma de la siguiente pastilla es superior a 12 horas, la eficacia anticonceptiva puede verse reducida.
Si una mujer tiene vómitos o diarrea dentro de las primeras 4 horas después de tomar las tabletas activas, la absorción puede ser incompleta y la mujer debe tomar medidas anticonceptivas adicionales. Como medida adicional, normalmente se recomienda un método de barrera: el condón.
Otros anticonceptivos hormonales en tabletas.
Además de los AOC, también existen comprimidos hormonales de un solo componente. Contienen sólo gestágeno. Actualmente, el ámbito de uso de estos fármacos es principalmente durante la lactancia en mujeres sexualmente activas. Los gestágenos no afectan la calidad y cantidad de la leche materna y no tienen un efecto negativo en el bebé. Mientras que los estrógenos tienen un efecto pronunciado tanto en la lactancia como en la salud del niño. Tradicionalmente se utilizan minipíldoras. El problema de su uso es la dependencia del momento de administración: un retraso de 3 horas ya aumenta el riesgo de embarazo. De los medicamentos modernos, se recomienda Desogestrel (75 mcg). Se puede tomar sin miedo incluso 11-12 horas más tarde de lo previsto.
Pastillas hormonales "después" (para la anticoncepción poscoital)
La anticoncepción de emergencia (poscoital) es un método para prevenir el embarazo después de una relación sexual sin protección.
La anticoncepción de emergencia es peor para la salud de la mujer y menos eficaz. Cuanto antes se tomen medidas, mayores serán las posibilidades de evitar un embarazo no deseado. También importa la proximidad de la ovulación, es decir, el día del ciclo. El día de la ovulación, este tipo de anticoncepción es menos eficaz.
Postinor se utiliza con mayor frecuencia. Contiene 0,75 mg de levonorgestrel. Hay dos tabletas en el paquete. Deben tomarse secuencialmente con un intervalo de 12 horas el primer día después de la relación sexual. Además, la eficiencia disminuye.
Los AOC en dosis altas se pueden utilizar como anticoncepción de emergencia "después". Non-Ovlon (u otro AOC similar) se toma en la cantidad de 2 comprimidos inmediatamente después de la relación sexual y 2 comprimidos más después de 12 horas.
Otra sustancia, el antiprogestágeno mifepristona, se utiliza cada vez más como anticonceptivo de emergencia. Se recomienda 600 mg una vez dentro de las 72 horas posteriores al coito, o 200 mg los días 23-27 del ciclo, o: 25 mg 12 horas 2 veces después del coito. Ahora ha aparecido en el mercado el fármaco en una dosis de 10 mg como medio anticonceptivo poscoital. Se ha demostrado que es muy eficaz y tiene pocos efectos secundarios. Es posible utilizar 10 mg del medicamento una vez dentro de las 120 horas posteriores a una relación sexual sin protección con un efecto anticonceptivo muy alto. La ventaja del fármaco es su actividad incluso en relación con un embarazo que ya se ha producido en etapas cortas.
La endocrinóloga Tsvetkova I.G.